причины возникновения, симптомы с фото и особенности лечения
Болезнь Нотта развивается медленно, однако очень важно диагностировать заболевание на ранних стадиях. На поздних этапах стенозирующий лигаментит плохо поддается лечению, а на четвертой стадии восстановить подвижность сустава и вовсе не представляется возможным. Чаще всего патологический процесс происходит в большом пальце руки, реже – в среднем и указательном. Стенозирующий лигаментит в безымянном пальце и мизинце встречается редко.


Причины болезни
Стенозирующий лигаментит (болезнь Нотта) – заболевание, при котором патологический процесс происходит в сухожилиях сгибателей пальцев и близлежащих тканях. Это распространенный дефект, встречающийся как у взрослых, так и у детей.
Причиной появления болезни Нотта у детей является чрезмерный рост сухожилий в сравнении со связками суставов. Так как пространства в канале становится недостаточно, связка сустава перетягивает сухожилие.
Стадии и симптомы заболевания
Различают следующие этапы развития патологии:
- начальная стадия – подвижность пальца ухудшается, при сгибании или разгибании слышен характерный щелчок;
- 2-я стадия характеризуется ощутимым дискомфортом во время сгибания, нужно приложить определенное усилие;
- при 3-й стадии стенозирующего лигаментита ребенок не в состоянии согнуть палец;
- если у больного последняя (4-я) стадия развития патологии, наблюдается деформация сустава, при этом невозможно восстановить подвижность пальца.


К признакам болезни Нотта относят такие отклонения, как:
- наличие характерного щелкающего звука во время сгибания или разгибания пальцевого сустава;
- болевые ощущения при движении пальцем;
- снижение функциональности пораженного пальца после сна;
- дискомфорт в больном суставе, а также чувство скованности либо онемение;
- наличие болевых ощущений не только в пораженном суставе, но во всей кисти руки.
Особенности лечения
Лечение патологии Нотта может быть как консервативным (без проведения операции), так и оперативным (показано хирургическое вмешательство). В зависимости от стадии заболевания врач выбирает оптимальный метод лечения.
Консервативная терапия включает в себя:
- гимнастику для пальцев;
- массаж рук;
- физиотерапевтические процедуры;
- снижение нагрузки на пальцы.


Из медикаментов применяются глюкокортикоидные препараты, нестероидные противовоспалительные средства.
Консервативное лечение осуществляется только на тех стадиях заболевания, когда сустав пальца может сгибаться и разгибаться. Как правило, медикаментозное лечение длится не более 2-х месяцев.
Если консервативная терапия не дала результатов, показано хирургическое вмешательство:
- Лигаментотомия. Рассечение связки через небольшой разрез – стенозирующий лигаментит устраняется под местным наркозом, швы снимают на 3-ю неделю после проведения операции.
- Метод Шастина. Операция длится не более 10 минут. При помощи специального оборудования врач вместо разреза делает прокол и рассекает больную связку.
На сегодняшний день оперативное вмешательство является наиболее эффективным. При своевременной диагностике заболевания и правильно подобранном лечении стенозирующий лигаментит лечится довольно успешно, и подвижность пальца пациента сохраняется полностью.

 Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
Стенозирующий лигаментит (щелкающий палец) — лечение без операции
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пу
Болезнь Нотта у детейЛечение ребенка — детские болезни, консультации, опыт. | Лечение ребенка
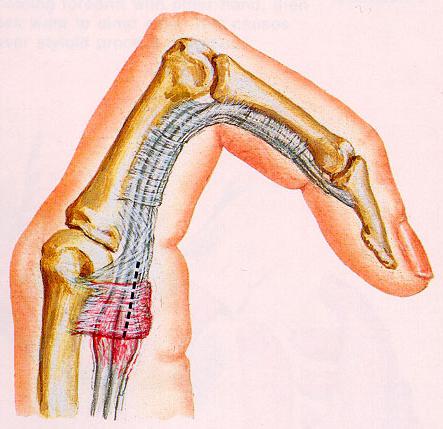
Болезнью Нотта принято обозначать явление, при котором нарушается функционирование пальца кисти. Проще говоря, палец просто перестает сгибаться. Это происходит ввиду патологических изменений сухожилий и окружающих их связок. Альтернативные названия заболевания – «щелкающий палец» и стенозирующий лигаментит.
Фото: Стенозирующий лигаментит
Описал заболевание французский хирург Альфонс Нотт в далеком 1850 году. Впоследствии патология была названа его фамилией. Встречается болезнь у взрослых и детей. Ее лечением необходимо заниматься непременно, иначе подвижность пальца может быть утеряна безвозвратно.
Когда может проявиться болезнь?
В большинстве случаев выявление недуга происходит чуть раньше годовалого возраста или несколько позже. Развитие патологического состояния в столь ранний период связано с неравномерностью роста связок и сухожилий.
Фото: Неравномерность роста связок и сухожилий
Причины
У взрослых людей стенозирующий лигаментит чаще развивается под внешними воздействиями – от микротравм до перенапряжения пальцев кисти. С детьми все обстоит иначе: чаще причиной патологии выступает врожденный порок развития связочного аппарата. Также к болезни Нотта может привести воспалительный процесс сухожилий.
Фото: Воспалительный процесс сухожилий
Заболевание начинает развиваться совершенно внезапно, а его прогресс предсказать невозможно.
Стадии
В своем развитии болезнь Нотта проходит несколько стадий. Для каждой характерен ряд симптомов.
Первая стадия, начальная, дает возможность заметить ограничения в возможности сгибать и разгибать палец. При попытке ребенка выполнить шевеления пальцем, можно отчетливо услышать глухой щелчок. На этой же стадии обнаруживается уплотнение у основания пальца. Оно имеет круглую форму, но не выглядит слишком крупным.
Фото: Уплотнение у основания пальца
Вторая стадия недуга характеризуется возможностью разогнуть пальчик малыша при определенных усилиях. Но родителям следует понимать, что при этом ребенок будет ощущать не просто легкий дискомфорт, а по-настоящему сильную боль.
На третьей стадии фиксирование детского пальчика возможно только в определенном положении. Чаще палец приобретает согнутое состояние. Разогнуть его не представляется возможным.
Наиболее опасная из стадий заболевания – четвертая. С ее наступлением происходит деформация сустава пальца. Вернуть ему подвижность в дальнейшем не выйдет.
Фото: Деформация сустава пальца
Диагностика
Определение заболевания на начальной стадии обычно не вызывает затруднений. Специалист, осматривающий ребенка, отмечает характерные для патологии признаки «на глаз». Аналогичным образом дела обстоят с диагностикой недуга на второй стадии развития. Обращение на третьей стадии служит поводом для сбора анамнеза. Учитывается возраст ребенка. Для подтверждения диагноза может понадобиться рентгенография кисти, что позволяет исключить патологические явления в мелких суставах.
Фото: Определение заболевания
Болезнь Нотта у детей: лечение
Выявить болезнь на ранних стадиях намного легче у взрослого, нежели у годовалого ребенка. Между тем, раннее обращение к специалистам дает возможность произвести лечение посредством консервативных методов. Терапия в этом случае проводится курсами и включает следующие методики:
- Прогревание
- Парафиновые аппликации
- Пневмомассаж
- Гимнастику и ЛФК
- Ионофорез
- Электрофорез
Фото: Парафинотерапия
Вторая стадия заболевания также может быть устранена с помощью консервативной терапии. В последние годы широкое распространение при лечении болезни Нотта получили инъекции гидрокортизона, выполняемые в месте утолщения конечности. Свою эффективность доказали ванночки из слабого раствора марганца и лекарственные компрессы (используются противовоспалительные препараты). Для быстрого восстановления врач может рекомендовать обездвиживание пальца на ночь. Процедура выполняется при использовании шины. Снятию болей на период лечения способствуют
Фото: Ванночки из слабого раствора марганца
Лечение болезни Нотта длительное. Иногда терапия продолжается несколько месяцев. Если исход лечения успешен, в дальнейшем за ребенком должен вестись медицинский контроль. Также требуется устранение травмирующих факторов.
Нередки случаи обращения родителей ребенка к врачу в момент, когда консервативными методами уже не обойтись. Тогда специалисты рассматривают вопрос об оперативном вмешательстве. Хирургическая операция способна навсегда устранить патологию. Примечательно, что ее проведение категорически невозможно без предварительного выполнения рентгеновского снимка (помогает исключить прочие заболевания костной системы).
Фото: Госпитализация в медучреждение
Заключается операция в удалении участка сковывающей движения сухожилий связочной ткани. Разрез основания пораженного пальца выполняется поперек ладони ребенка. Впоследствии требуется наложение нескольких швов. Фиксируют конечность с помощью ортеза/шины. Снимают швы спустя неделю-полторы. Все это время должны выполняться перевязки кисти ребенка.
На протяжении нескольких часов после операции маленький пациент может ощущать некоторый дискомфорт в области разреза. Помочь можно с помощью анальгина или парацетамола, назначенного в возрастной дозировке. Случается, что операция проходит для ребенка и вовсе бесследно.
Фото: Фиксация кисти руки
С целью закрепления результата после оперативного вмешательства ребенку рекомендуется курс физиотерапевтических процедур. Народная медицина в случае с болезнью Нотта бессмысленна.
Если ребенку поставлен диагноз «болезнь Нотта», родителям не стоит поддаваться панике и затягивать с лечением. Своевременное обращение к специалистам и безотлагательно назначенная терапия помогут избежать операциии. В большинстве случаев консервативная терапия дает благоприятный прогноз.
что такое, диагностика, лечение медикаменты, мази и хирургия
Болезнь Нотта — патология, при которой поражается связочно-сухожильный аппарат кисти. Ее ведущий симптом — невозможность полноценного сгибания или разгибания пальца. Такое состояние обычно возникает из-за часто повторяющихся монотонных движений. На начальной стадии заболевания ощущается определенное препятствие при попытке согнуть или разогнуть палец.
По мере прогрессирования патологии палец блокируется в определенном положении, а у его основания возникает сильная боль. Диагностирование проводится с помощью ряда инструментальных и лабораторных исследований. Лечение — консервативное, но при необходимости пациенту показано хирургическое вмешательство.
Характерные особенности патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Ответственные за сгибания кистевые сухожилия располагаются в углублениях, покрытых синовиальными оболочками. В них постоянно вырабатывается густая жидкость для смазки и смягчения структурных элементов. Она облегчает их скольжение при любой двигательной активности кисти. У основания пальцев и около фаланг расположены связки, прочно удерживающие сухожилия. Они образованы плотными фиброзными тканями — основными составляющими оболочек влагалищ сухожилий. Под воздействием провоцирующего фактора слаженная работа связочно-сухожильного аппарата нарушается:
- фиброзные ткани утолщаются;
- сужается просвет углублений, где расположены сухожилия;
- сухожилие утрачивает возможность плавного свободного движения.
Механизмы развития болезни Нотта окончательно не установлены. Ученые спорят до сих пор, где изначально возникает патологический процесс. Одни утверждают, что негативные изменения начинают поражать связки, а затем затрагивают сухожильное влагалище, повреждают все волокна. Другая группа ученых настаивает на первичном поражении сухожилия с дальнейшим распространением на связки.
Развитие патологии у взрослых
Болезнь Нотта часто диагностируется у пациентов, чьи связки постоянно испытывают повышенные нагрузки или интенсивное сдавливание. Такое состояние возникает у людей определенных профессий, выполняющих по роду службы частые монотонные хватательные движения:
- работники на конвейерах;
- каменщики;
- специалисты пошивочных предприятий.
Заболевание иногда развивается и у домохозяек в результате чрезмерных нагрузок в быту. Оно может быть вторичным, то есть возникать на фоне тяжелых суставных патологий. Это остеоартрозы, гонартрозы, коксартрозы, спондилоартрозы, периартриты. Ревматические воспалительные или дегенеративно-дистрофические заболевания сопровождаются нарушениями метаболизма, изнашиванием хрящевых тканей и общей слабостью соединительнотканных структур связочно-сухожильного аппарата. Спровоцировать развитие болезни Нотта могут эндокринные расстройства, например, сахарный диабет или тиреотоксикоз.
Причины заболевания у детей
Все суставные патологии могут стать причиной возникновения заболевания у детей и подростков. Но трудности со сгибанием и разгибанием пальца чаще имеют естественное происхождение. В определенные периоды роста структурные элементы опорно-двигательного аппарата ребенка начинают стремительно вытягиваться. Нередко дети жалуются при этом на ночные боли в коленях и голеностопе. Возникает и значительная разница в росте и развитии кисти.
Для связок характерно более медленное формирование, чем для ответственных за сгибание сухожилий. В результате связки сильно сдавливают сухожилия, не давая им полноценно совершать движения. Они скользят с большими затруднениями, при этом несколько утолщаясь. Сформировавшееся кольцевидное уплотнение — основная причина щелчка, раздающегося при попытке ребенка согнуть палец. В тяжелых случаях сгибательные движения выполнить невозможно, так как сухожилие оказывается полностью блокированным связками.
Педиатры рекомендуют для профилактики болезни Нотта включать в рацион ребенка кисломолочные продукты с большим содержанием кальция. Устранить его дефицит в организме поможет курсовой прием детских поливитаминов с набором микро- и макроэлементов (Витамишки, Супрадин, Витрум в виде жевательных мармеладок).
Клиническая картина
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Болезнь Нотта у детей и взрослых развивается и протекает одинаково. Основные симптомы — неполноценное сгибание и разгибание пальца и крепитация. Таким термином в медицине обозначаются щелчки и хруст в суставах при движении. Диагностика осложняется, если больной обращается за врачебной помощью при уже возникших осложнениях. В таких случаях клиническая картина напоминает симптомы других суставных болезней, что требует дифференцирования. У основания пальца прощупывается уплотнение, при этом пациент испытывает болезненные ощущения. Они возникают и при попытке совершить мелкое движение, а при затяжном течении — в состоянии покоя. Для каждой стадии болезни Нотта характерны свои клинические особенности:
- первая — боль слабо выражена, возникает при сдавливании ладони у основания пальца. В утренние часы может формироваться в этой области небольшая припухлость, а при первых попытках согнуть палец возникают затруднения. В течение дня человек не ощущает боли;
- вторая — «защелкивание» пальца становится причиной выраженных дискомфортных ощущений. Чтобы совершить сгибание или разгибание, приходится прилагать усилия, преодолевать сопротивление. Иногда больной даже помогает завершить движения второй рукой. Обязательно при этом раздается характерный щелчок, после которого еще долго ощущается болезненность. Размеры уплотнения у основания пальца постепенно увеличиваются, а боли не исчезают на протяжении всего дня;
- третья. Специфический признак болезни Нотта высокой степени тяжести — стойкая контрактура. Так называется ограничение пассивных движений в суставе, или состояние, при котором палец полностью не сгибается и (или) не разгибается. Изменить его положение человек может только с помощью второй руки. «Защелкивание» сустава происходит с большим трудом. Любое движение кистью причиняет сильнейшую боль, иррадиирущую в ладонь, а иногда в плечо.
Пастозность (сглаживание поверхности кожи) обычно возникает при воспалении связочно-сухожильного аппарата. Может повыситься чувствительность эпидермиса, а иногда развиться онемение пораженных пальцев.
Болезнь Нотта часто поражает сразу несколько пальцев на одной руке. При таком тяжелом течении патологического процесса человек утрачивает работоспособность из-за невозможности совершать элементарные движения, становится беспомощным в быту.
Основные методы лечения
Способы лечения болезни Нотта зависят от результатов проведенных диагностических исследований. Если на начальной стадии патология хорошо поддается консервативным методам терапии, то при часто возникающих контрактурах требуется хирургическое вмешательство. При выявлении незначительного поражения связочно-сухожильного аппарата в лечении используются только физиотерапевтические процедуры и препараты для локального нанесения:
- электрофорез с 2% растворами новокаина или хлорида кальция;
- фонофорез с Гидрокортизоном;
- магнитотерапия для восстановления кровообращения и микроциркуляции;
- лечебные аппликации с озокеритом и парафином для купирования воспалительного процесса;
- бальнеологическое лечение полезными грязями;
- лечебные компрессы с Димексидом.
Для рассасывания болезненного уплотнения около пальца пациентам назначается Гидрокортизоновая или Гепариновая мазь. Для улучшения кровоснабжения поврежденных тканей питательными и биологически активными веществами применяются мази с разогревающим действием. Это Апизартрон, Випросал, Финалгон. После их нанесения возникает чувство жжения, поэтому нецелесообразно использовать разогревающие средства для лечения болезни Нотта у детей.

Пациентам с любой степенью повреждений рекомендовано ношение ортезов для лучезапястного сустава. На начальном этапе требуются жесткие или полужесткие ортопедические приспособления, а затем можно использовать простой эластичный бинт.
На второй стадии болезни Нотта консервативные методы менее эффективны, но лечение начинается все-таки именно с них. В терапевтические схемы могут включаться нестероидные противовоспалительные средства, глюкокортикостероиды, миорелаксанты. Длительность лечения болезни Нотта у взрослых и детей зависит от степени поражения связок и сухожилий, составляет от 1 до 3 месяцев.
Патологию 3 степени тяжести можно устранить только оперативными методами. Кожа над повреждением надрезается, а ткани и связки рассекаются. Хирург сгибает и разгибает палец, чтобы оценить состояние сухожилия. Затем рана промывается, ушивается, дренируется. Швы снимаются через 7-14 дней.
| Стадии болезни Нотта | Фармакологические препараты, используемые в терапии |
| Первая | Димексид, мази Гепариновая, Гидрокортизоновая, Випросал, Апизартрон, Финалгон, Артро-Актив, Капсикам |
| Вторая | Нестероидные противовоспалительные средства (Диклофенак, Индометацин, Мелоксикам, Кеторол, Нимесулид), глюкокортикостероиды (Дексаметазон, Преднизолон, Гидрокортизон), разогревающие мази |
| Третья | В период реабилитации — противовоспалительные нестероидные средства, антибиотики (Кларитромицин, Азитромицин, Ципрофлоксацин, Супракс, Джозамицин) |
Избежать операции можно одним способом — обращением к врачу при первых признаках развития заболевания. В этом случае лечение продлится около 10 дней. Но ортопеды информируют пациента, что не исключены рецидивы болезни Нотта на других пальцах руки. Предупредить такое развитие событий обычно помогает только смена работы.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Лигаментит пальца Лечение Болезнь Нотта Метод Шастина отзывы

Добрый день, друзья. Тема разговора: Как лечить болезнь Нотта или стенозирующий лигаментит дома, личный опыт. Думаю быть полезной тем, кто столкнулся с проблемой.
Болезнь Нотта, стенозирующий лигаментит или синдром «щелкающего, пружинящего» пальца — заболевание сухожильно — связочного аппарата кисти, сопровождающееся болью при сгибании и разгибании пальцев или одного из них, порой полным отсутствием возможности их разогнуть. Палец руки при разгибании издаёт щелчок, отсюда и название болезни. В дальнейшем возможна полная блокировка движения пальца. Заболевание у взрослых, как правило, возникает при имеющемся артрозно-артритном воспалении суставов или сухожилий.
Причины болезни «Синдром щёлкающего пальца»
- Многим знакомы последствия длительной работы за компьютером: снижение остроты зрения, шейный остеохондроз, невралгия грудной мышцы, покалывания в пальцах, онемение, тянущая боль в суставах пальцев рук и локтей, вызванная постоянной статической нагрузкой при работе с мышкой. Давно не секрет, что подобные симптомы знакомы не только взрослым людям и совсем молодым. К этому списку можно прибавить болезнь Нотта.
- Занятие рукоделием: вязание, вышивание, бисероплетение, которое порой превращается в нишу дохода и заработка и может привести к возникновению заболевания.
- Травмы пальцев, вполне безобидные, на основе которых развиваются дегенеративные изменения в суставах и связках вполне могут служить причиной болезни.
Кто подвержен заболеванию большого пальца руки — болезни Нотта
- Чаще всего подобный диагноз ставят детям в возрасте от 1 года до 3 лет. Причиной заболевания является неравномерность роста сухожилия и кольцевидной связки детского пальчика. Всего лишь рост одних органов опережает рост других и это приводит к невозможности сгибания пальца. Терапевтическое лечение у деток часто неэффективно. Как правило, детям назначается операция на пальце.
Скажу сразу, что во всех случаях операции имеют положительны результаты без последствий, без рецидивов и вполне хорошо переносятся малышами. Каких-то неудачных случаев, о которых бы писали в сети молодые мамаши, я тщательно просматривая контент по этой теме, не встречала. Так что мамочкам нет повода волноваться — решайтесь на операцию смело, чтобы вернуть подвижность пальчику вашего малыша.
- У взрослых болезнь встречается не столь часто, чаще у женщин в возрасте от 45 до 55 лет в период гормонального изменения в организме, на фоне артроидных заболеваний суставов.
- Возможно возникновение заболевания у людей, подверженных постоянной статической нагрузкой на мышцы и связки кисти, при постоянном напряжении запястья, при неудобном положении рук во время работы за клавиатурой и мышью. Подобная работа приводит к онемению пальцев и самой кисти, застою кровотока и развитию воспаления в суставно–связочном аппарате.
Моя история болезни большого пальца руки
У меня болезнь Нотта случилась на большом пальце правой руки. Всё началось почти два года назад, в конце августа 2015 года, неудачно ныряя в море (сильно сказано, потому скажу мягче: прыгнув с мостика в воду, я зацепилась большим пальцем руки за его край и почувствовала резкую боль. Скорее всего, произошло небольшое растяжение связок.
Дней 7-10 тупая боль напоминала о себе, от которой помогали противовоспалительные мази, и домашние растирки, а спустя время боль потихоньку стала сходить на нет.
Каково же было моё удивление, когда через месяц боль в пальце начала вновь нарастать, становясь, день изо дня всё сильнее. Уже не помогали те самые мази, растирки, массаж и даже «Алмаг» — прибор терапевтического лечения в быту на основе импульсного магнитного поля не дал облегчения.
Не скажу, что испытывала страдания, но при выполнении домашней работы, отжать бельё, тряпку, где нужно сгибать пальцы и особенно при работе, печатании на компьютере, боль всякий раз напоминала о себе.
В одно утро я с удивлением обнаружила, что не уже могу согнуть большой палец, он не поддавался изгибу и при усилии разгибался со щелчком. Вот такой неслыханный эффект). Дорога к врачу-хирургу была неизбежно- вынужденной. Хотя не люблю медицинские учреждения.
Медикаментозное лечение болезни
Опытный специалист сходу поставил диагноз, и прописал лечение:


- Любая противоспалительная и обезболивающая мазь, врач не назвал что-то конкретное, я использовала мазь Хондроксит.
- Противовоспалительный и обезболивающий препарат Ибупрофен.
- Препарат «Кондронова» в таблетках, сочетающий в себе хондропротекторы и противовоспалительные элементы.
- Ещё возможны физиопроцедуры — электрофорез, но мне почему-то не было назначен этот вид. Тот же «Алмаг» вполне может помочь, у каждого своя восприимчивость.
- Покой пальца и его жесткая фиксация в кисти специально разработанным приспособлением-фиксатором, продающимся в отделах-магазинах здоровья. Купить фиксаторы большого пальца и запястья можно в интернет-магазине спортивной медицины Athleticmed.ru
Повторный приём врача был назначен через 2 недели.
Природу лигаментита пальца можно кратко изложить следующий образом: на фоне растяжения, возник воспалительный процесс связок-сухожилий-суставов, что привело к утолщению связки разгибателя и затруднению её движения по направляющему каналу.
Усугубила ситуацию чрезмерная нагрузка на палец во время работы за компьютером, именно тогда у меня было много работы. Я использовала вот такую маленькую розовую мышку, которая не способствовала правильному положению кисти, ещё больше усиливало нагрузку на неё и вызвало воспалительный процесс в суставах. Конечно же, я сменила розовую «малютку» на ортопедическую.
 Таким образом, летняя травма, возрастные изменения в организме плюс однообразная, без перерывов напряжённая работа за компьютером с неправильной мышью, — всё это вместе взятое и спровоцировало развитие болезни щелкающего пальца — Нотта.
Таким образом, летняя травма, возрастные изменения в организме плюс однообразная, без перерывов напряжённая работа за компьютером с неправильной мышью, — всё это вместе взятое и спровоцировало развитие болезни щелкающего пальца — Нотта.
По истечении двух недель, к моменту следующего визита практически мало что поменялось в моём состоянии, палец по-прежнему не сгибался, может лишь чуть уменьшилась боль.
Врач вынес вердикт, ничуть не сомневаясь в своей правоте: «Операция!» На моё удивление в глазах, смягчился и добавил, спешить не будем…, но если станет хуже — приходите, будем делать надрез на связках.
Да, спешить мне было некуда…
Интернет к этому времени я «прошерстила» весь, к сожалению, особого разнообразия советов как справиться с недугом я не нашла, народных рецептов крайне мало, всё-таки болезнь не столь часто встречающаяся. Но кое-что нашлось. Вот почему я тогда подумала, что если я вылечу палец, то обязательно напишу в блоге о своём случае.
Как лечить болезнь Нотта в домашних условиях
Я почти месяц продолжала приём хондропротекторов. Потом случайно увидела передачу Малышевой «Жить здорово», в которой категорично заявлялось о бесполезности этих препаратов. В тот же день я бросила приём. И думаю, это хорошо. Я могла бы потерять время, хотя есть люди, кто заметил улучшение работы своих суставов, потому отвергать хондропротекторы я не буду. У меня свой случай чуть иного плана.
Народные средства при болезни
Я же пошла по народным, скорее домашним советам лечения. Здесь приведу основные способы, которые помогли мне вылечить стенозирующий лигаментит большого пальца руки.
- Хорошо помогла спиртовая настойка маклюры (Адамово яблоко) приготовленная в домашних условиях. На ночь я смешивала её с топлёным сливочным маслом в равных пропорциях и втирала в область суставов большого пальца. Ничем не бинтовала. Количество сеансов –много, делала каждый вечер, больше месяца.
- Утром втирала в сустав неразведённую спиртовую настойку маклюры.
- Каждый вечер в течение 10 дней горячие парафиновые аппликации. Парафин свободно продаётся в любой аптеке. Нагревала его на водяной бане до тёплого состояния +40-50 градусов, опускала руку в тёплую массу, вынимала и оборачивала полиэтиленом. В течение 20 минут прогревала кисть. Улучшение состояния было сразу после процедуры, палец тут же сгибался почти без боли. Спустя время после процедуры, охлаждаясь, ощущения улучшения проходили. И всё таки эффект от парафиновых аппликаций был заметен сразу.
- Хорошо помогали массажные движения в районе суставов пальца по нескольку раз в день, особенно утренние. При этом сразу возвращалась подвижность пальца не некоторое время. Эластичность начинала возвращаться где-то после месяца занятий.
Комплекс упражнений для устранения болезни Нотта
Комплекс упражнений предельно простой:
- Вращательные движения большого пальца;
- Отклонения в стороны: в право- лево, внутрь-наружу;
- Выстраиваем пальцы вот такой лесенкой:

- Сгибаем все пальца в кулак и разгибаем.
- Щелчки пальцами дают хороший эффект.
Вот и всё. В течение 5 -7 минут два-три раза в день. И будет вам здоровье!
И всё-таки, болезнь упорно не хотела уходить даже после двух месяцев лечения. Я почувствовала небольшое улучшение, которое вновь сменилось ухудшением. Скорее всего, так уходили из кисти дегенеративные изменения в суставах.
Наступал Новый год, одним из моих желаний, загаданных Деду Морозу, было вернуть здоровье пальцу.:) Мне так хотелось избежать оперативного вмешательства!
Всё чаще меня стала посещать мысль, что операции не избежать. Я решила после новогодних каникул опять посетить хирурга. Но как раз в первые дни январских каникул и произошло первое заметное улучшение состояния. Вот оно ЧУДО! Я поняла, что к пальцу вернулась эластичность связок. Болезнь Нотта сдалась! Я победила!
Ещё примерно пару недель я продолжала выполнять комплекс вращательных движений пальца. В общей сложности весь процесс от начала болезни до её излечения занял почти полгода.
Порой, чуть перетруживая кисть, я сразу вспоминаю о бывшей недуге большого пальца кисти.
Профилактика болезни Нотта
Во избежание такого заболевания как стенозирующий лигаментит пальцев кисти, важно помнить ряд положений и соблюдать следующие требования:
- Соблюдать правильный здоровый образ жизни, сочетание труда, отдыха и движения.
- Не допускать отложения солей в суставах, соблюдая режим питания и пить в меру воду.
- Работая за компьютером важно правильно организовать своё рабочее место, обеспечить хорошее положение спины, руки, менять работу на клавиатуре с помощью мышки на тачпад, не вызывая затекания пальцев. Важно правильно выбрать мышь к клавиатуре.
- Чаще делать перерывы в работе. В перерывах комплекс упражнений не возбраняется.
Будьте здоровы! А если вас случится подобная проблема — не переживайте, важно верить в лучший исход и терпеливо лечиться.
Ниже в видео приведена новая безоперационная методика лечения стенозирующего лигаментита по методу Н.П. Шастина:
Не знаю, везде ли освоен этот способ лечения, простой, надёжный и практически безболезненный.
Будьте здоровы вы и ваши близкие!
Поделиться с друзьями:
Болезнь Нотта у детей
Стенозирующий лигаментит (Болезнь Нотта) — это заболевание сухожилия сгибателя пальца и окружающих его связок. На первых этапах – разгибание пальца возможно, но оно происходит со «щелчком» (отсюда название «щелкающий палец»). В последующем полное разгибание пальца становится невозможным.
История. В 1850 г. Нотта впервые описал заболевание, при котором больные отмечали некоторое препятствие при попытках согнуть или разогнуть палец, в области основания пальца выявлялось плотное образование, при надавливание на которое отмечалась болезненность. Также иногда при движении пальца отмечался щелчок. Нотта назвал это заболевание «щелкающий палец».
В 1887 г. Шенберн делает первую операцию, которая состояла в рассечении «патологического тяжа». В последующие годы появляется большое количество сообщений, посвященных хирургическому лечению этого заболевания.
Причины заболевания изучены недостаточно.
У детей это заболевание встречается как правило в возрасте 1–3 лет и почти всегда на 1-х пальцах кистей. В своем развитии болезнь Нотта проходит несколько стадий.
- Первая стадия, начальная, дает возможность заметить ограничения в возможности сгибать и разгибать палец. При попытке ребенка выполнить шевеления пальцем, можно отчетливо услышать глухой щелчок
- Вторая стадия недуга характеризуется возможностью разогнуть пальчик малыша при определенных усилиях. Но родителям следует понимать, что при этом ребенок будет ощущать не просто легкий дискомфорт, а по-настоящему сильную боль.
- На третьей стадии фиксирование детского пальчика возможно только в определенном положении. Чаще палец приобретает согнутое состояние. Разогнуть его не представляется возможным.
- Четвертая. С ее наступлением происходит деформация сустава пальца. Вернуть ему подвижность в дальнейшем вряд ли получится.
Консервативное лечение проводится при 1 и 2 стадиях амбулаторно в поликлинике. Оно применяется, как правило, в случаях, когда разгибание пальца затруднено, но еще возможно и заключатся в выполнении физиотерапевтических процедур, массажа и лекарственных компрессов.
Проводят гимнастику, пневмомассаж рук, прогревания, ванночки, электрофорез с препаратами, улучшающими микроциркуляцию, аппликации с парафином, ионофорез. Показаны покой и иммобилизация конечности.
Так же применяются инъекции гидрокортизона в область утолщения или под кольцевидную связку. После этого рекомендуются ванночки, лечебный массаж, лечебную физкультуру. В течение месяца на ночь накладывают шину.
Лечение проводят длительно в течение нескольких месяцев. В случае, если оно не принесло успеха показано оперативное лечение.
Оперативное лечение проводят в условиях хирургического стационара. Операция выполняется под наркозом и заключается в удалении фрагмента связки, препятствующей движению сухожилия. Швы снимают через 7–10 дней в амбулаторных условиях под местной анестезией.
После операции в момент окончания действия обезболивания в течение 1–3 часов у ребенка могут отмечаться умеренные боли, но в ряде случаев этот момент проходит незаметно.
Ребенок начинает пользоваться оперированным пальцем с первых минут после операции, чему способствует хорошее обезболивание и малая травматичность вмешательства. Раннее начало движений является профилактикой вторичного рубцового стенозирования сухожильного влагалища.
С целью закрепления результата после оперативного вмешательства ребенку назначается курс физиотерапевтических процедур.
Если малышу поставлен диагноз «болезнь Нотта», родителям не стоит поддаваться панике и затягивать с лечением. Своевременное обращение к специалистам и безотлагательно назначенное лечение помогут избежать серьезных последствий.
Здоровья Вам и Вашим близким!
лечение детей и взрослых. Болезнь Нотта у детей: лечение
Болезнь Нотта (Пружинящий палец, Щелкающий палец, Стенозирующий лигаментит сгибателей пальцев кисти) — достаточно распространенное заболевание сухожилий сгибателей пальцев и окружающих их связок. На начальном этапе заболевания разгибание пальца еще возможно, однако оно сопровождается характерным щелчком (отсюда и пошло название «щелкающий палец»). По мере течения болезни Нотта разгибание пальца становится невозможным
Причины
Причины возникновения этого заболевания до конца не изучены. К возможным причинам (за исключением детей) медики относят:
— Наследственная предрасположенность
— Ревматизм и различные воспалительные процессы
— Перенапряжение пальцев рук и микротравмы (особенности производства)
Дети наиболее часто страдают болезнью Нотта в возрасте от одного года. Иногда в этот период рост сухожилия опережает рост связок, вследствие чего ему становится тесно в канале и связка превращается в своеобразную перетяжку на сухожилии. Щелканье и возникает в момент принудительного проскакивания утолщенного участка сухожилия сквозь узкий канал кольцевидной связки
Проявления
— Ограничение сгибательно — разгибательного движения пальца
— Характерный щелчок при движении пальца
— В области основания пальца появляется плотное округлое образование
Стадии заболевания
:
— Первая стадия. Ограничивается подвижность и появляется щелканье пальца
— Вторая стадия. Палец можно разогнуть лишь применив определенные усилия
— Третья стадия. Палец принимает определенное фиксированное положение и разогнуть его уже невозможно
— Четвертая стадия наступает в том случае если лечение не проводится. Вследствие вторичной деформации сустава ограничение подвижности становится уже необратимым
Лечение
Консервативное лечение
Проводится в случаях, когда разгибание пальца еще возможно, но затруднено и заключается в наложении специальных лекарственных компрессов и применении физиотерапевтических процедур. Лечение включает в себя:
— Гимнастика и пневмомассаж рук
— Прогревания и ванны
— Аппликации с парафином
— Электорофорез с лекарственными препаратами (трилоном Б, лидазой)
— Ионофорез
В последнее время большую популярность получило лечение, осуществляемое при помощи инъекций гидрокортизона, которые делаются под кольцевидную связку или в область утолщения. После них применяется массаж, лечебная физкультура и марганцевые ванны, а на ночь на протяжении месяца накладывается шина.
Консервативное лечение длится на протяжении нескольких месяцев и в случае отрицательного результата назначается оперативное лечение.
Оперативное лечение
Проводится в хирургическом стационаре под наркозом и заключается в удалении препятствующего движению сухожилия фрагмента связки. Время пребывания в стационаре от трех до пяти дней, а швы в большинстве случаев снимаются на десятый день. В случае необходимости проводятся физиотерапевтические процедуры.
) — заболевание опорно-двигательной системы, способное приводить к полному обездвиживанию пальца. Первым симптомом этой патологии является ограничение функциональности мелких суставов кистей, сопровождающееся появлением характерного звука.
Болезнь Нотта у детей является наиболее распространенной формой поражения сухожилий. Причины возникновения этого заболевания не выяснены. Оно может быть диагностировано в раннем возрасте, однако чаще всего обнаруживается у взрослых.
Наиболее опасные последствия болезни Нотта — ограничение подвижности пальца и его деформация, которую можно увидеть на фото. Со временем сустав застывает в одном положении и перестает разгибаться.
Способы лечения заболевания
Поражения большого пальца могут устраняться как хирургическими, так и консервативными методами. Последние назначаются лишь на ранних стадиях развития патологии, когда сустав еще может разгибаться.
Пациентам с данным заболеванием показано применение лечебных компрессов и физиотерапевтических процедур.
- К наиболее эффективным консервативным методикам можно отнести массаж и гимнастику для рук.
- Полезно тепловое воздействие и лечебные ванны.
- Неплохие результаты наблюдаются при регулярном проведении парафинотерапии.
- Лекарственные препараты в пораженные ткани вводятся посредством электрофореза.
- Лечение болезни Нотта подразумевает применение теплых компрессов с грязями Мертвого моря.
- Дополнительно назначаются хвойные и солевые ванны (в ванну добавляют 100 г соли или несколько капель пихтового масла).

При массаже рук применяют обезболивающие и согревающие мази. При наличии выраженного болевого синдрома и признаков воспаления назначаются НПВС, например, Диклофенак. Эти средства устраняют припухлость и восстанавливают подвижность пальца.
При запущенных формах болезни Нотта могут применяться инъекции кортикостероидов. Лекарства вводят в область кольцевидной связки пальца либо в утолщенные ткани. После данной процедуры необходимо регулярно делать массаж и разминать пораженную область. На ночь на палец накладывается фиксирующее устройство.
Если медикаментозное и физиотерапевтическое лечение оказывается неэффективным, врач принимает решение о необходимости проведения операции. Для устранения болезни Нотта выполняется рассечение связок, что делается с применением местной анестезии. Хирург делает надрез в области пораженного пальца, что позволяет отделить связки и проверить сухожилия. После этого удаляется часть тканей, препятствующей движению сустава. Завершается операция наложением швов.
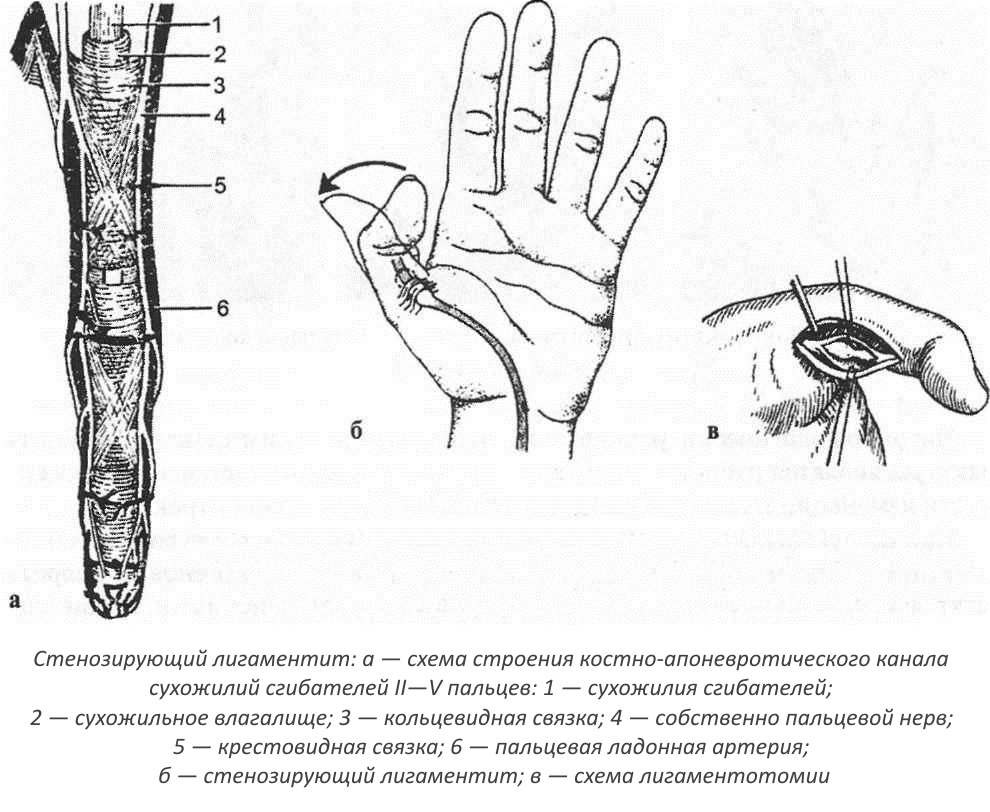
В большинстве случаев функции пальца полностью восстанавливаются после операции.
Такие хирургические вмешательства не требуют помещения в стационар. Швы снимают через 10–14 дней после лигаментотомии. Повторное возникновение заболевания после операции наблюдается крайне редко.
В определенных случаях классическое хирургическое вмешательство заменяется эндоскопическим. Для этого используется тонкий скальпель или изогнутая иголка. Связка рассекается без выполнения надреза на коже. Однако этот способ повышает риск рецидива.
Болезнь Нотта у ребенка может иметь как врожденный, так и приобретенный характер. Второй тип обнаруживается в 2–3-летнем возрасте. Консервативная терапия в таком случае результатов не дает. Проводится операция, после которой маленький пациент навсегда забывает о проблеме.
Методы альтернативной медицины
Народные средства при лечении болезни Нотта являются лишь вспомогательными. Их можно использовать только после консультации с лечащим врачом.

- Избавиться от боли и вернуть подвижность пальца помогает настойка корневищ девясила. Для ее изготовления потребуется 50 г измельченного сырья и 1 л кипятка. Отвар разогревают на медленном огн
Эпилепсия у детей — причины, симптомы и лечение
Около 50 миллионов человек в мире страдают ею (1). Этот диагноз был поставлен более чем 450 000 детей в США (2).
Эпилепсия — одно из наиболее распространенных неврологических состояний, поражающих людей во всем мире. Эпилепсия, характеризующаяся частыми приступами, может в любой момент оставить ребенка парализованным или даже потерять сознание, что делает ее серьезной угрозой, которую нельзя игнорировать.
MomJunction расскажет вам об эпилепсии у детей, о том, как ее распознать и как ее лечить.
Что такое эпилепсия?
Мозг следует синхронной схеме, чтобы посылать электрические сигналы для управления различными функциями и чувствами тела. Эпилепсия — это неврологическое заболевание, которое влияет на передачу этих сигналов. Эпилепсия может развиться у человека в любом возрасте. Однако известно, что уровень заболеваемости выше у детей до 20 лет (3).
Когда у человека эпилепсия, сигналы мозга нарушаются, и в мозгу начинается эпилептический припадок. Ребенок-эпилептик может испытывать разные типы припадков, затрагивающих все тело или только определенную часть.Тем не менее, не все припадки являются эпилептическими, поэтому важно понимать, что происходит с ребенком во время припадка и что вы можете с этим поделать.
[Читать: Абсолютные судороги у детей ]
Эпилептические припадки
Эпилепсия влияет на человека физически в форме припадков, также называемых «подходит» . Это происходит, когда нарушается связь нейронов с мозгом. Эти припадки могут быть фокальными или генерализованными.
Генерализованные судороги поражают нейроны или клетки с обеих сторон головного мозга и могут проявляться конвульсиями от едва заметных до тяжелых. Иногда они могут привести к потере или нарушению сознания. Общие припадки могут быть (4):
- Атонические припадки , при которых мышцы расслабляются, тело пациента падает на пол, что часто приводит к травмам.
- Отсутствие или Petit Mal — припадки, которые возникают внезапно, когда пациент становится неподвижным и смотрит прямо перед собой.После приступа человек продолжает оставаться активным, как будто этого времени отсутствия никогда не было. Они встречаются редко и длятся не менее 15 секунд.
- Миоклонические припадки приводят к повышению мышечного тонуса, вызывая мышечные спазмы или подергивания в определенной части тела.
- Клонические судороги вызывают спазмы и подергивания тела ребенка. Во время этого припадка ноги, руки и локти сначала разлетаются, а затем расслабляются, сначала медленно, а затем с большей скоростью.
- Тонические припадки сначала укрепляют мышцы, а затем приводят к потере сознания. Мышцы головы, груди и рук сокращаются, в результате чего спина выгибается, а глаза закатываются обратно в голову. Человеку трудно дышать.
- Тонико-клонические припадки, ранее называвшиеся припадками Большого Мала, возможно, самые тяжелые. У них есть несколько фаз, начиная с потери сознания, за которой следует тоническая фаза, а затем клоническая фаза.
Фокальные припадки — это парциальные припадки, поражающие только определенную часть мозга. Эти припадки могут быть простых фокальных припадков, , которые возникают менее чем у 15% людей с эпилепсией, и дискогнитивных фокальных припадков , которые возникают у более чем 35% людей, страдающих эпилепсией (5). Как простые, так и дискогнитивные фокальные приступы поражают только одну часть мозга. Однако дискогнитивные фокальные припадки вызывают спутанность сознания, потерю памяти и осознания, в то время как простые фокальные припадки не влияют на когнитивные способности ребенка.Дальнейшая категоризация фокальных приступов основана на том, где они начинаются и на что влияют.
Когда ребенок бодрствует и осознает во время припадка, это называется припадком с осознанным фокальным началом . Когда ребенок сбит с толку или не полностью проснулся во время эпизода, это называется фокальным нарушением сознания. Если начало припадка неизвестно или никто не наблюдает за припадком, это называется припадком с неизвестным началом.
Внезапное повышение температуры тела, обморок из-за падения артериального давления и другие заболевания также могут вызывать судороги.Это означает, что не все приступы указывают на эпилепсию. Итак, как узнать, что это эпилептический припадок? Что еще более важно, что делать, если вы подозреваете, что у ребенка эпилептический припадок?
Продолжайте читать, чтобы узнать.
[Прочитано: Тренажерный зал для детей ]
Симптомы эпилепсии у детей
Симптомы эпилепсии зависят от того, где начался припадок и на какую часть тела он повлиял, и могут быть физическими или психическими. Итак, что происходит во время припадка, зависит от типа припадка у ребенка.Эпилептические припадки обычно характеризуются следующим:
Двигательные симптомы
- Сильные подергивания или судороги тела
- Слабость или онемение мышц
- Повторяющиеся движения, такие как хлопки в ладоши или потирание рук, жевание, бег , или причмокивание губ указывают на фокальные припадки
- Неспособность глотать, слюнотечение
- Внезапная потеря контроля над мочеиспусканием или стулом, особенно во время припадка
Немоторные симптомы или симптомы отсутствия
- Изменения ощущений, эмоций, или познание, обычно перед приступом — они могут включать дежавю (ощущение того, что вы были в каком-то месте или пережили что-то раньше, хотя это не так) и jamais vu (ощущение, что что-то знакомо, хотя это не так)
- Заклинания пристального взгляда (приступы отсутствия), которые можно ошибочно принять за мечтательность
- Изменения во внутренних такие функции, как активность желудочно-кишечного тракта, волны тепла или холода, учащенное сердцебиение и мурашки по коже
- Изменение цвета кожи — выглядит бледным или покрасневшим
Неизвестные начавшиеся немоторные приступы могут включать в себя остановку поведения, что означает, что ребенок внезапно останавливает то, что делает, тупо смотрит или замолкает.
Что делать, если у вашего ребенка эпилептический припадок?
Наблюдать, как у ребенка эпилептический припадок, — одно из самых болезненных и пугающих дел для родителей. Итак, что могут сделать родители, чтобы помочь ребенку в припадке?
Отсутствие информации является причиной того, что большинство родителей чувствуют себя беспомощными, когда их ребенок страдает припадком. Уже нет. Читайте дальше, чтобы узнать, что вы должны и чего не должны делать, когда у ребенка эпилептический припадок.
[Читать: Как понять детскую психологию ]
Сделать:
- Осторожно положить ребенка на пол и убрать предметы, которые находятся вокруг него.Поместите ребенка в положение восстановления, то есть на бок, нижняя рука поднята, верхняя рука согнута, а верхняя нога согнута.
- Медленно поверните ребенка на бок, чтобы он не подавился рвотой или слюной, особенно если есть слюнотечение. Если повернуть ребенка на бок или держать голову ниже, секреты могут вытечь, а не скапливаться в задней части горла. Не кладите в рот какие-либо предметы или пальцы во время припадка; это может вызвать повреждение, так как челюсть часто сжимается.
- Ослабьте одежду на шее, например воротник или галстук. Проверьте, в порядке ли дыхание.
- Следите, как долго длится припадок.
- Вызовите врача, когда ребенок окажется в безопасном положении.
- Когда припадок закончится, ребенок, вероятно, почувствует усталость или сонливость.
Оставайтесь с ребенком во время припадка и до тех пор, пока ребенок не проснется после отдыха. Убедитесь, что ребенок немного отдыхает после эпизода.
Не:
- Постарайтесь остановить дрожь или судороги ребенка. Если держать ребенка на руках, это не остановит приступы, а только вызовет их дискомфорт.
- Положите что-нибудь в рот ребенку.
- Давайте ребенку любую еду или питье, лекарственные таблетки или тонизирующие средства во время приступа. Подождите, пока ребенок проснется и насторожится, чтобы дать лекарство.
- Положите что-нибудь в рот ребенку или откройте рот руками, когда у ребенка тонизирующий приступ.Ваш ребенок не проглотит свой язык. Выталкивание зубов может вызвать травмы и даже заблокировать дыхательные пути.
Немедленно обратитесь к врачу, если:
- Приступ длится более пяти минут.
- Цвет кожи, губ или лица становится синеватым
- Ребенок ударился головой при падении или иным образом перед приступом
- У ребенка припадок в воде
Отведите ребенка к врачу, если он выглядит очень больным или у него есть необычные или тревожные симптомы.Также принесите ребенку браслет от эпилепсии, чтобы предупредить окружающих, особенно парамедиков и техников скорой медицинской помощи, о состоянии здоровья ребенка и оказать первую помощь.
Причины эпилепсии
Причины эпилепсии зависят от возраста. У некоторых людей эпилепсия является генетической, но у многих других причина остается неизвестной (4).
- У некоторых детей развивается генетическая эпилепсия, которая вызывается одним или несколькими генами в организме. Как гены влияют на мозг и как они вызывают судороги, пока не ясно.
- Расстройства развития, такие как нейрофиброматоз, синдром Дауна, синдром Ангельмана и туберозный склероз, также могут повышать вероятность эпилепсии.
- Примерно от 3 до 10% детей с аутизмом время от времени могут иметь приступы.
- У 3–10% людей эпилептические припадки возникают из-за изменений в структуре мозга. Иногда дети рождаются с такими структурными изменениями, которые могут привести к судорогам.
- Судороги также могут возникать из-за травм головы, которые часто встречаются у молодых людей и детей.
- Лихорадка, инфекции и опухоли головного мозга также могут вызывать эпилепсию. Припадки являются обычным явлением, когда инфекция, даже если она устранена лекарствами, в определенной степени повреждает мозг.
- Прогрессирующие заболевания головного мозга, хотя и редко, могут вызывать судороги у детей.
[Прочитано: Поведенческие проблемы у детей ]
Диагностика детской эпилепсии
Каждый ребенок, страдающий припадками или припадками, не обязательно должен иметь эпилепсию.Следовательно, узнать о различных припадках и различать эпилептические и неэпилептические припадки непросто. Точная диагностика эпилепсии необходима для определения правильного курса лечения. Для этого врачи могут порекомендовать:
- Анализы крови , чтобы проверить наличие инфекции в головном мозге, генетических или других заболеваний, которые могут спровоцировать приступ.
- Неврологические тесты для проверки поведения ребенка, двигательных способностей, когнитивных функций и т. Д. Для определения типа эпилепсии у ребенка.
- Электроэнцефалограмма (ЭЭГ), , который является наиболее часто назначаемым тестом для диагностики эпилепсии. Электроды прикрепляются к коже черепа для изучения электрической активности мозга. Поведение мозговых волн исследуется на наличие аномалий и наличия эпилепсии.
- Компьютерная томография или компьютерная томография для получения изображений поперечного сечения головного мозга для определения того, вызывают ли припадки такие аномалии, как кровотечение, кисты или опухоли, если таковые имеются.
- Магнитно-резонансная томография или МРТ для получения детального изображения головного мозга на предмет аномалий или поражений в головном мозге.
- Функциональная МРТ для обнаружения изменений кровотока, когда определенные части мозга активны или функционируют. Это помогает идентифицировать определенные области мозга, которые затронуты, и не позволяет хирургам повредить критические области мозга во время операции.
Другие тесты, такие как позитронно-эмиссионная томография (ПЭТ) и однофотонная эмиссионная компьютерная томография (ОФЭКТ), могут потребоваться для обнаружения аномалий в активных областях мозга и точного определения места возникновения припадков.
В некоторых случаях врачи могут порекомендовать другие тесты, такие как исследование вегетативного рефлекса, кардиомонитор Холтера, исследование сна и физиологическое исследование двигательного расстройства, если они подозревают, что причиной припадков является другое заболевание, кроме эпилепсии.
Лечение детской эпилепсии
Курс лечения ребенка с эпилепсией будет зависеть от типа эпилепсии, возраста ребенка, реакции на лекарства и других факторов, таких как общее состояние здоровья ребенка.Хотя возможно, что симптомы эпилепсии, включая судороги, в некоторых случаях могут со временем исчезнуть, это зависит от типа и тяжести эпилепсии.
В противном случае цель лечения эпилепсии — снизить частоту приступов и контролировать их с помощью лекарств. Врач также может рассмотреть другие варианты лечения, начиная от простых диетических изменений и заканчивая операциями на головном мозге для купирования припадков.
Лекарства
Противоэпилептические препараты являются наиболее часто используемыми лекарствами для минимизации частоты припадков и, если возможно, их предотвращения.Есть несколько марок противоэпилептических лекарственных средств, но не все они могут быть одинаковыми. Ваш эпилептолог рассмотрит возраст вашего ребенка, тип припадков и их тяжесть, частоту, образ жизни, побочные эффекты препарата и другие факторы, прежде чем назначить ребенку противоэпилептическое средство.
Обычно достаточно всего одного противосудорожного препарата, чтобы контролировать приступ. Лекарства действуют не менее двух лет, иногда трех или четырех лет после прекращения судорог. Затем они сужаются и в конечном итоге прекращаются.Однако есть шанс, что приступы вернутся, но большинство из них можно контролировать с помощью лекарства. Тем не менее, 65% детей, у которых не было приступов в течение двух лет с помощью лекарств, как правило, не имеют приступов после прекращения приема препарата (5).
Обратите внимание, что противоэпилептические препараты также имеют определенные побочные эффекты, такие как увеличение веса, неспособность сосредоточиться, неспособность рассуждать и поведенческие проблемы, такие как гиперактивность и раздражительность. Перед началом лечения посоветуйтесь со своим врачом о побочных эффектах лекарства.
[Читать: Расстройство поведения у детей ]
Изменения в диете
Врач может порекомендовать изменение диеты в зависимости от возраста ребенка и устойчивости эпилепсии к лекарствам. Кетогенная диета с высоким содержанием жиров и низким содержанием углеводов запускает состояние «кетоза», при котором организм расщепляет жиры вместо углеводов. Кетоз может предотвратить судороги, хотя он работает только при некоторых типах эпилепсии у детей.
Исследования показывают, что 50% пациентов с эпилепсией на кетогенной диете имеют более чем на 50% улучшение контроля над приступами и на 10% больше шансов жить без припадков (6).После перехода на обычную диету у ребенка также могут не возникнуть судороги с помощью квалифицированного специалиста в области здравоохранения.
Обратите внимание на то, что детям нелегко придерживаться диетических ограничений с низким содержанием углеводов или без них. Удержать ребенка от продуктов, богатых углеводами, таких как хлеб, рис, сахар и сладости, может быть непросто.
Хирургия
Хирургия рекомендуется, когда приступы продолжаются и не поддаются лечению лекарствами или диетическими изменениями, или когда врачи выявляют поражение головного мозга, вызывающее судороги.Если предварительное обследование и анализы покажут, что ребенок годен для операции, специалисты предлагают сделать это как можно раньше.
VNS-терапия
Для стимуляции блуждающего нерва или VNS-терапии используется кардиостимулятор, который отправляет электрические импульсы в мозг через блуждающий нерв для предотвращения судорог. Устройство имплантируется под кожу около груди и идеально подходит для пациентов с эпилепсией, которые не реагируют на лекарства и не подходят для хирургического вмешательства. Хотя эффективность этого была тщательно проверена на взрослых, влияние устройства VNS на педиатрических пациентов с эпилепсией все еще изучается.
Альтернативные методы лечения, такие как Аюрведа, могут иметь несколько вариантов лечения для людей с эпилепсией. Хотя подробных исследований аюрведы и эпилепсии нет, в исследованиях говорится о индивидуальных курсах лечения эпилепсии (7). Таким образом, не все эпилепсии получают одинаковое лечение в Аюрведе. Также обратите внимание, что традиционные лекарства и процедуры не прошли клинических испытаний и не доказали свою эффективность.
Предотвратить эпилептические припадки
Эпилептические припадки нельзя остановить с помощью лекарств.Но если вы знаете, какие припадки у ребенка и что их вызывает, вы можете предотвратить ситуации, которые приводят к припадкам. Хотя триггеры могут различаться в зависимости от типа эпилепсии у ребенка, вот несколько часто упоминаемых триггеров, которых следует избегать.
- Депривация сна является частым триггером судорог. Если ребенок высыпается каждую ночь, это снижает вероятность приступа.
- Предотвратите травмы головы с помощью защитного снаряжения, такого как шлем, во время езды на велосипеде или скейтборде.
- Научите детей ходить и осторожно ступать, чтобы избежать падений, которые могут привести к травмам головы.
- Держите ребенка подальше от чрезмерных стимуляторов, таких как яркий свет или громкий шум, чтобы предотвратить припадок.
- Убедитесь, что ребенок не пропускает прием противосудорожных препаратов, и принимайте их каждый день в одно и то же время.
- Обучите ребенка методам управления стрессом и создайте среду, свободную от стресса, поскольку стресс и напряжение в некоторых случаях также могут спровоцировать судороги.
- Соблюдайте здоровую диету с большим количеством белков и меньшим количеством углеводов. Однако посоветуйтесь с врачом, прежде чем вносить какие-либо радикальные изменения в рацион ребенка.
С эпилепсией жить нелегко. Тем не менее, ребенок-эпилептик не должен терять маленькие радости жизни. Использование лекарств и соблюдение мер по профилактике судорог могут улучшить качество жизни вашего ребенка и качество вашей жизни. Поговорите и обратитесь за советом к практикующему врачу, предпочтительно эпилептологу, чтобы узнать больше о том, как вы можете помочь ребенку с эпилепсией.
[Прочитано: Продукты для увеличения мощности мозга ребенка ]
Вы хотите рассказать что-нибудь об эпилепсии у детей? Тогда оставьте это в разделе комментариев ниже.
Рекомендованных статей:
Была ли эта информация полезной? .Лечение болезней тазобедренного сустава у детей | Шотландский обряд для детей
Что такое дисплазия развития тазобедренного сустава?
В тазобедренный сустав входят:- Головка бедренной кости : Шаровидная часть бедренной кости
- Вертлужная впадина : Лунка тазовой кости
DDH может возникать до рождения, при рождении, после рождения или в раннем детстве. У большинства пациентов диагноз ДДГ ставится в течение первого года жизни при неонатальном и перинатальном обследовании с последующим ультразвуковым исследованием бедра. Иногда признаки ДДГ незначительны и остаются незамеченными до возраста ходьбы или подросткового возраста (подростковая дисплазия тазобедренного сустава), когда возникает боль в бедре.
Диагностика вывиха или вывиха бедра у младенцев часто является сложной задачей, так как это не болезненно и не ограничивает физическое развитие ребенка, например ходьбу. Важно выявить DDH как можно раньше и вылечить это состояние, чтобы предотвратить проблемы с тазобедренным суставом в более позднем возрасте.
ПРИЧИНА
Причина DDH неизвестна; однако чаще встречается у детей, рожденных с тазовым предлежанием (ноги впереди).Также, по-видимому, существует генетический компонент, связанный с DDH, потому что дети с семейным анамнезом этого состояния с большей вероятностью будут иметь DDH, чем дети, у которых в семье не было заболевания тазобедренного сустава. Пеленание младенцев с прямыми ножками также увеличивает риск.
ДИАГНОСТИКА
Состояние можно обнаружить, проверив бедра ребенка и, при подозрении, проведя ультразвуковое исследование бедра.Лечащий врач вашего ребенка должен искать:- Щелчок бедра
- Ограниченное движение бедра
- Разница в длине ног
- Увеличение кожных складок на бедрах
- Когда оба бедра вывихнуты, длина ног, кожные складки и движения бедра будут одинаковыми, что затрудняет диагностику без ультразвукового или рентгеновского обследования
- Если ребенок ходит, то ходьба переваливается врасплох или покачивается назад
ЛЕЧЕНИЕ
Лечение ДДГ зависит от возраста ребенка, результатов обследования тазобедренного сустава и результатов ультразвукового или рентгенологического исследования.Может потребоваться наблюдение или могут быть рекомендованы более активные варианты лечения. Эти варианты могут включать использование ремня Павлика, а также хирургическое вмешательство с вытяжкой или без нее, если нехирургические методы лечения оказались безуспешными. В зависимости от пациента и тяжести состояния ваш врач обсудит все варианты, если потребуется операция.Нехирургические методы лечения
- Наблюдение: Врач может захотеть внимательно осмотреть бедра ребенка, если осмотр бедра показывает стабильное бедро.Иногда бедра ребенка при рождении расслабляются, но не вывихиваются, и через несколько недель они могут подтянуться сами по себе.
- Повязка «Павлик»: Для младенцев младше шести месяцев врач может порекомендовать мягкую тканевую скобу, которая называется «привязь Павлика». Ремень Pavlik Harness удерживает бедра в положении «лягушачья лапка», удерживая подушечку бедренной кости в тазобедренном суставе. Ремни обычно носят от 23 до 24 часов в день в течение нескольких недель, после чего следует период отлучения от корсета еще на несколько недель.Для 95 процентов детей, которых лечили с помощью повязки Pavlik Harness, дальнейшее лечение не требуется.
Дисплазия тазобедренного сустава, часто наблюдаемая у детей дошкольного и среднего школьного возраста, представляет собой аномальное образование тазобедренного сустава, которое предрасполагает подушечку бедренной кости к проскальзыванию и выходу из суставной впадины. Заболевание возникает при рождении или в раннем детстве, но может сохраняться и в подростковом возрасте, если не лечить диагноз или если симптомы у ребенка остаются незамеченными.
ДИАГНОСТИКА
Боль в бедре у детей подросткового возраста может быть первым признаком дисплазии бедра. Ваш врач может подтвердить это состояние, сделав рентген бедра ребенка. Рентген покажет тазобедренную впадину, которая не полностью «закрывает» верхнюю часть шаровидной части бедра и является слишком мелкой. Это приводит к боли, потому что шаровидная часть бедра неправильно входит в гнездо.
ЛЕЧЕНИЕ
Варианты консервативного лечения дисплазии тазобедренного сустава у подростков включают физиотерапию, ограничение физической активности и потерю веса. Если заболевание изнашивается по бедру, возможно хирургическое вмешательство. Цель операции — облегчить боль и позволить ребенку вернуться к активному образу жизни.
Что такое болезнь Пертеса? Болезнь Пертеса, также известная как болезнь Легга-Кальве-Пертеса, — это заболевание тазобедренного сустава у детей, которое в первую очередь поражает подушечку тазобедренного сустава.Этот шар называется головкой бедренной кости и находится на верхней части бедренной кости, которая является длинной костью бедра. Головка бедренной кости обычно круглая и входит в круглую впадину таза, называемую вертлужной впадиной.
При болезни Пертеса нарушается кровоснабжение головки бедренной кости, и вся или часть головки бедренной кости умирает из-за отсутствия кровотока. Эта гибель костных клеток называется «аваскулярный некроз » или «остеонекроз» головки бедренной кости. После смерти кости головка бедренной кости становится менее прочной и может уплощаться из-за веса и давления на кость во время нормальной физической активности.В течение одного-двух лет поврежденная кость в головке бедренной кости медленно удаляется и заменяется новой костью.
Чтобы узнать больше о медицинских терминах, связанных с болезнью Пертеса, просмотрите наш глоссарий терминов.
ПРИЧИНА
Причина болезни Пертеса в настоящее время неизвестна. Болезнь Пертеса не считается наследственной, поскольку менее 5 процентов детей с болезнью Пертеса имеют семейный анамнез этого заболевания.Есть наследственные заболевания тазобедренного сустава, которые могут имитировать болезнь Пертеса, такие как множественная эпифизарная дисплазия и другие дисплазии скелета.
ДИАГНОСТИКА
Болезнь Пертеса — это болезнь исключения, а это означает, что, поскольку есть другие состояния, которые могут имитировать болезнь Пертеса, аналогичные состояния должны быть исключены путем тщательного сбора анамнеза и проведения тщательного медицинского обследования.Врачи обычно спрашивают о семейном анамнезе заболеваний тазобедренного сустава, семейном анамнезе ранней замены сустава, предыдущих операциях на бедре, применении стероидных препаратов в прошлом при астме или других заболеваниях, анамнезе серповидноклеточной анемии, анамнезе инфекции тазобедренного сустава, нарушениях свертывания крови и эндокринных нарушениях.Помимо сбора анамнеза и медицинского осмотра, для постановки диагноза Пертеса необходимы рентгеновские снимки бедер. У небольшого числа пациентов, которые обращаются в клинику вскоре после появления симптомов, рентгеновские лучи могут быть нормальными, если не прошло достаточно времени, чтобы изменения произошли.Если у пациента все еще есть подозрение на болезнь Пертеса, для постановки диагноза может помочь перфузионная МРТ, поскольку она более чувствительна, чем обычная МРТ.
ЛЕЧЕНИЕ
Существуют различные методы лечения болезни Пертеса, и лучший вариант лечения зависит от нескольких факторов, таких как возраст ребенка в начале болезни, — поражений головки бедренной кости и — стадия болезни на момент начала болезни. диагноз.Из-за этих факторов, а также способности ребенка соблюдать инструкции по лечению и заключения врача во время обследования, лечение является индивидуальным. Ни один метод лечения не подойдет для всех пациентов, и ни один метод лечения не сможет предотвратить развитие деформации головки бедренной кости.Основная цель лечения болезни Пертеса — облегчить боль и предотвратить длительную деформацию головки бедренной кости. Поскольку легче предотвратить или свести к минимуму деформацию головки бедренной кости, чем восстановить круглую форму головки бедренной кости после того, как она уплощена или разрушилась, раннее начало лечения важно для пожилых пациентов (8+ лет), у которых нет хорошего изменения формы головки бедренной кости. потенциал.Когда у ребенка диагностируется более поздняя стадия заболевания, используются методы лечения, которые восстанавливают движение бедра и помогают как можно лучше изменить форму головки бедренной кости.
Чтобы узнать больше о болезни Пертеса, просмотрите ответы на часто задаваемые вопросы о болезни Пертеса.
Что такое эпифиз со смещенной головкой бедренной кости?Эпифиз бедренной кости со смещением головки бедренной кости (SCFE) обычно возникает в подростковом возрасте, когда бедренная кость быстро растет.Это заболевание приводит к тому, что шарообразная часть бедренной кости ребенка (главный эпифиз) соскальзывает с пластины роста, в результате чего ребенок хромает или чувствует боль в бедре или колене.
ПРИЧИНА
Причина неизвестна, но это состояние может быть связано с несколькими факторами:- Слабость костей из-за гормональных нарушений (т.е., низкий гормон щитовидной железы)
- Чрезмерный вес
- Семейный анамнез заболеваний тазобедренного сустава
ДИАГНОСТИКА
Врач ребенка может подтвердить SCFE, сделав рентген бедра. Боль от этого состояния может быть в области бедра, бедра или колена. Есть два типа SCFE:- Медленное соскальзывание эпифиза (стабильный SCFE)
- Внезапное соскальзывание шаровидной части бедра, приводящее к сильной боли и невозможности ходить (нестабильная SCFE)
ЛЕЧЕНИЕ
Если ваш врач подозревает SCFE, ребенка следует прекратить ходить и поместить в инвалидную коляску (не костыли), чтобы предотвратить дальнейшее скольжение или внезапное скольжение кости.Это может привести к смерти шейной части бедра (аваскулярный некроз), что приведет к долговременной боли, хромоте или операции по замене бедра в раннем взрослом возрасте.При подтверждении SCFE ребенок будет помещен в больницу и переведен на постельный режим. Выполняется один из двух видов хирургического вмешательства.
- Операция фиксации на месте: Эта менее инвазивная операция предотвращает дальнейшее соскальзывание бедренной кости (эпифиз головной кости) и фиксирует ее в текущем положении (на месте).Один или два винта вводятся через кожу в бедренную кость, чтобы прикрепить эпифиз к верхней части бедренной кости и предотвратить дальнейшее скольжение.
- Операция открытой редукции: Эта хирургическая процедура используется для пациентов с нестабильным SCFE для выравнивания кости в тазобедренном суставе и предотвращения потери кровотока к шару бедренной кости.
Фемороацетабулярный удар (FAI) возникает при ненормальном контакте между мячом и суставной впадиной бедра, вызывающем боль и уменьшение диапазона движений.
ПРИЧИНА
FAI возникает, когда шарнир бедра сталкивается с краем впадины внутри тазобедренного сустава. Это может произойти из-за того, что мяч немного деформирован, слишком глубокое гнездо или и то, и другое.
ДИАГНОСТИКА
Ваш врач может подтвердить FAI, проанализировав историю болезни вашей семьи, выполнив физический осмотр и / или диагностические тесты (рентген, МРТ, компьютерная томография).FAI может вызывать боль в паху, а также на внешней стороне, спине или нижней части бедра или бедра.
ЛЕЧЕНИЕ
- Лечебная физкультура с измененными видами деятельности
- Остальное
- Введение обезболивающих в сустав
- Хирургическое вмешательство, при необходимости, для удаления пораженных участков
Детский нефротический синдром | NIDDK
На этой странице:
Что такое детский нефротический синдром?
Детский нефротический синдром не является заболеванием сам по себе; скорее, это группа симптомов, которые
- указывают на повреждение почек — особенно повреждение клубочков, крошечных единиц в почке, через которые фильтруется кровь.
- приводит к выбросу слишком большого количества белка из организма в мочу
При повреждении почек белковый альбумин, обычно содержащийся в крови, просачивается в мочу.Белки — это большие сложные молекулы, которые выполняют в организме ряд важных функций.
Два типа детского нефротического синдрома:
- первичный — наиболее распространенный тип детского нефротического синдрома, который начинается в почках и поражает только почки.
- вторичный — синдром вызван другими заболеваниями
Медицинский работник может направить ребенка с нефротическим синдромом к нефрологу — врачу, который специализируется на лечении заболеваний почек.По возможности, ребенку следует обратиться к детскому нефрологу, который имеет специальную подготовку для лечения проблем с почками у детей. Однако во многих частях страны не хватает детских нефрологов, поэтому ребенку, возможно, придется путешествовать. Если путешествие невозможно, некоторые нефрологи, лечащие взрослых, также могут лечить детей.
Что такое почки и что они делают?
Почки — это два органа в форме бобов, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одной с каждой стороны позвоночника.Каждый день почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости. Дети производят меньше мочи, чем взрослые, и количество мочи зависит от их возраста. Моча течет из почек в мочевой пузырь по трубкам, называемым мочеточниками. Мочевой пузырь хранит мочу. Когда мочевой пузырь опорожняется, моча выходит из организма через трубку, называемую уретрой, расположенной в нижней части мочевого пузыря.
Моча течет из почек в мочевой пузырь по трубкам, называемым мочеточниками.Почки работают на микроскопическом уровне. Почки — это не один большой фильтр. Каждая почка состоит примерно из миллиона фильтрующих элементов, называемых нефронами. Каждый нефрон фильтрует небольшое количество крови. Нефрон состоит из фильтра, называемого клубочком, и канальца. Нефроны работают в два этапа. Клубочки пропускают через себя жидкости и продукты жизнедеятельности; однако он предотвращает прохождение клеток крови и крупных молекул, в основном белков. Отфильтрованная жидкость затем проходит через канальцы, которые отправляют необходимые минералы обратно в кровоток и удаляют отходы.
Каждая почка состоит примерно из миллиона фильтрующих элементов, называемых нефронами. Каждый нефрон фильтрует небольшое количество крови. Нефрон состоит из фильтра, называемого клубочком, и канальца.Что вызывает детский нефротический синдром?
Хотя идиопатические или неизвестные заболевания являются наиболее частой причиной первичного детского нефротического синдрома, исследователи связали определенные заболевания и некоторые специфические генетические изменения, повреждающие почки, с первичным детским нефротическим синдромом.
Причина вторичного детского нефротического синдрома — основное заболевание или инфекция. Это основное заболевание или инфекция, называемая первичным заболеванием, вызывает изменения в функции почек, которые могут привести к вторичному нефротическому синдрому у детей.
Врожденные болезни — болезни, которые присутствуют при рождении — также могут вызывать детский нефротический синдром.
Нефротический синдром первичного детского возраста
К различным типам идиопатического детского нефротического синдрома относятся следующие заболевания:
- Болезнь минимальных изменений включает повреждение клубочков, которое можно увидеть только в электронный микроскоп.Этот тип микроскопа показывает крошечные детали лучше, чем любой другой микроскоп. Ученые не знают точной причины болезни минимальных изменений.
Болезнь минимальных изменений является наиболее частой причиной идиопатического детского нефротического синдрома. 1 - Фокальный сегментарный гломерулосклероз рубцевание в отдельных участках почки:
- «Очаговая» означает, что только некоторые клубочки покрываются рубцами.
- «Сегментарный» означает, что повреждение затрагивает только часть отдельного клубочка.
- Мембранопролиферативный гломерулонефрит — это группа заболеваний, связанных с отложениями антител, которые накапливаются в клубочках, вызывая утолщение и повреждение. Антитела — это белки, вырабатываемые иммунной системой для защиты организма от чужеродных веществ, таких как бактерии или вирусы.
Нефротический синдром вторичного детского возраста
Некоторые общие заболевания, которые могут вызывать вторичный нефротический синдром у детей, включают
- диабет, состояние, которое возникает, когда организм не может использовать глюкозу — тип сахара — обычно
- IgA-васкулит, заболевание, при котором мелкие кровеносные сосуды в организме воспаляются и протекают.
- гепатит, воспаление печени, вызванное вирусом
- Вирус иммунодефицита человека (ВИЧ), вирус, изменяющий иммунную систему
- волчанка, аутоиммунное заболевание, которое возникает, когда организм атакует собственную иммунную систему
- Малярия, болезнь крови, переносимая комарами
- стрептококковая инфекция, инфекция, которая возникает, когда бактерии, вызывающие фарингит или кожную инфекцию, остаются без лечения
Другие причины вторичного детского нефротического синдрома могут включать определенные лекарства, такие как аспирин, ибупрофен или другие нестероидные противовоспалительные препараты, а также воздействие химических веществ, таких как ртуть и литий.
Врожденные болезни и детский нефротический синдром
Врожденный нефротический синдром встречается редко и поражает младенцев в первые 3 месяца жизни. 2 Этот тип нефротического синдрома, иногда называемый инфантильным нефротическим синдромом, может быть вызван
- наследственных генетических дефектов, которые передаются от родителей к ребенку через гены
- инфекций на момент рождения
Более подробная информация об основных заболеваниях или инфекциях, вызывающих изменения функции почек, представлена в разделе здоровья NIDDK «Гломерулярные заболевания».
У каких детей чаще развивается детский нефротический синдром?
В случаях первичного детского нефротического синдрома, причина которого является идиопатической, исследователи не могут точно определить, у каких детей этот синдром более высок. Однако по мере того, как исследователи продолжают изучать связь между генетикой и детским нефротическим синдромом, возможно, удастся предсказать синдром для некоторых детей.
У детей выше вероятность развития вторичного детского нефротического синдрома, если они
- страдают заболеваниями, которые могут повредить почки
- принимать лекарства
- развивают определенные виды инфекций
Каковы признаки и симптомы детского нефротического синдрома?
Признаки и симптомы детского нефротического синдрома могут включать
- отек — опухоль, чаще всего на ногах, ступнях или лодыжках, реже на руках или лице
- альбуминурия — когда в моче ребенка высокий уровень альбумина
- гипоальбуминемия — когда в крови ребенка низкий уровень альбумина
- гиперлипидемия — когда уровень холестерина и жира в крови ребенка выше нормы
Кроме того, у некоторых детей с нефротическим синдромом может быть
- кровь в моче
- Симптомы инфекции, такие как лихорадка, летаргия, раздражительность или боль в животе
- потеря аппетита
- диарея
- высокое кровяное давление
Каковы осложнения детского нефротического синдрома?
Осложнения детского нефротического синдрома могут включать
- инфекция. При повреждении почек у ребенка повышается вероятность развития инфекций, поскольку организм теряет белки, которые обычно защищают от инфекции. Поставщики медицинских услуг пропишут лекарства для лечения инфекций. Дети с детским нефротическим синдромом должны получать пневмококковую вакцину и ежегодные прививки от гриппа для предотвращения этих инфекций. Детям также следует сделать соответствующие возрасту прививки, хотя поставщик медицинских услуг может отложить введение некоторых живых вакцин, пока ребенок принимает определенные лекарства.
- тромбов. Сгустки крови могут блокировать поток крови и кислорода через кровеносный сосуд в любом месте тела. У ребенка повышается вероятность образования тромбов, когда он или она теряет белки с мочой. Врач лечит тромбы с помощью разжижающих кровь препаратов.
- высокий холестерин в крови. Когда альбумин попадает в мочу, уровень альбумина в крови падает. Печень производит больше альбумина, чтобы восполнить его низкий уровень в крови.В то же время печень производит больше холестерина. Иногда детям может потребоваться лечение препаратами для снижения уровня холестерина в крови.
Как диагностируется детский нефротический синдром?
Поставщик медицинских услуг диагностирует детский нефротический синдром с помощью
- Медицинский и семейный анамнез
- медицинский осмотр
- Анализы мочи
- анализ крови
- УЗИ почек
- Биопсия почки
Медицинский и семейный анамнез
Изучение медицинского и семейного анамнеза — одна из первых вещей, которые врач может сделать для диагностики детского нефротического синдрома.
Физический осмотр
Медицинский осмотр может помочь диагностировать детский нефротический синдром. Во время медицинского осмотра поставщик медицинских услуг чаще всего
- осматривает тело ребенка
- постукивает по определенным участкам тела ребенка
Анализы мочи
Медицинский работник может назначить следующие анализы мочи, чтобы определить, есть ли у ребенка повреждение почек в результате детского нефротического синдрома.
Тест на альбумин. Тест с помощью индикаторной полоски, выполняемый на образце мочи, может обнаружить присутствие альбумина в моче, что может означать повреждение почек. Ребенок или воспитатель собирает образец мочи в специальный контейнер. Для проведения теста медсестра или техник помещает полоску химически обработанной бумаги, называемую щупом, в образец мочи ребенка. Пятна на щупе меняют цвет, когда в моче присутствует альбумин.
Отношение альбумина к креатинину в моче. Медицинский работник использует это измерение для оценки количества альбумина, попавшего в мочу за 24-часовой период.Ребенок сдает образец мочи на приеме у врача. Креатинин — это продукт жизнедеятельности, который фильтруется в почках и выводится с мочой. Высокое соотношение альбумина к креатинину в моче указывает на то, что почки выделяют большое количество альбумина с мочой.
Анализ крови
Анализ крови включает забор крови в офисе поставщика медицинских услуг или в коммерческом учреждении и отправку образца в лабораторию для анализа. Лаборатория тестирует образец, чтобы оценить, сколько крови фильтруют почки каждую минуту, что называется оценочной скоростью клубочковой фильтрации или рСКФ.Результаты теста помогают врачу определить степень повреждения почек. Поставщики медицинских услуг могут также назначить другие анализы крови, чтобы определить основное заболевание, которое может вызывать нефротический синдром у детей.
УЗИ почек
Ультразвук использует устройство, называемое преобразователем, которое безопасно и безболезненно отражает звуковые волны от органов, чтобы создать изображение их структуры. Специально обученный техник выполняет эту процедуру в офисе поставщика медицинских услуг, амбулаторном центре или больнице.Радиолог — врач, специализирующийся на медицинской визуализации — интерпретирует изображения, чтобы увидеть, нормально ли выглядят почки; ребенку обезболивание не требуется.
Биопсия почки
Биопсия почки — это процедура, при которой берется небольшой кусочек ткани почек для исследования под микроскопом. Медицинский работник выполняет биопсию в амбулаторном центре или больнице. Лечащий врач назначит ребенку легкую седацию и местную анестезию; однако в некоторых случаях ребенку потребуется общая анестезия.Патолог — врач, специализирующийся на диагностике заболеваний — исследует ткани в лаборатории. Тест может помочь диагностировать детский нефротический синдром.
Когда поставщик медицинских услуг подозревает, что у ребенка болезнь минимальных изменений, он или она часто начинает лечение с помощью лекарств, не выполняя биопсию. Если лекарство подействует, ребенку биопсия не требуется. В большинстве случаев поставщик медицинских услуг не выполняет биопсию детям младше 12 лет, если он или она не считает, что причиной является другое заболевание.
Как лечится детский нефротический синдром?
Медицинские работники решат, как лечить детский нефротический синдром, в зависимости от типа:
- Первичный детский нефротический синдром: лекарства
- Вторичный детский нефротический синдром: лечение основного заболевания
- Врожденный нефротический синдром: лекарства, операция по удалению одной или обеих почек и трансплантация
Нефротический синдром первичного детского возраста
Медицинские работники лечат идиопатический детский нефротический синдром с помощью нескольких типов лекарств, которые контролируют иммунную систему, удаляют лишнюю жидкость и снижают кровяное давление.
- Управляйте иммунной системой. Кортикостероиды — это группа лекарств, которые снижают активность иммунной системы, уменьшают количество альбумина, теряемого с мочой, и уменьшают отек. Медицинские работники обычно используют преднизон или родственные кортикостероиды для лечения идиопатического детского нефротического синдрома. Около 90 процентов детей достигают ремиссии при ежедневном приеме кортикостероидов в течение 6 недель, а затем немного меньшей дозе через день в течение 6 недель. 2 Ремиссия — это период, когда у ребенка отсутствуют симптомы.
У многих детей наблюдается рецидив после начальной терапии, и медицинские работники лечат их более коротким курсом кортикостероидов до тех пор, пока болезнь снова не перейдет в ремиссию. У детей могут быть множественные рецидивы; однако чаще всего они выздоравливают без длительного повреждения почек.
Если у ребенка частые рецидивы или он не реагирует на лечение, врач может прописать другие лекарства, снижающие активность иммунной системы.Эти лекарства препятствуют выработке организмом антител, которые могут повредить ткани почек. Они включают
- циклофосфамид
- микофенолят (CellCept, Myfortic)
- циклоспорин
- такролимус (Гекория, Програф)
- Удалите лишнюю жидкость. Врач может прописать мочегонное средство — лекарство, которое помогает почкам удалять лишнюю жидкость из крови.Удаление лишней жидкости часто помогает снизить кровяное давление.
- Пониженное артериальное давление. У некоторых детей с детским нефротическим синдромом развивается повышенное артериальное давление, и им может потребоваться прием дополнительных лекарств для снижения артериального давления. Два типа препаратов, снижающих артериальное давление, ингибиторы ангиотензинпревращающего фермента и блокаторы рецепторов ангиотензина, имеют дополнительное преимущество в замедлении прогрессирования заболевания почек. Многим детям с нефротическим синдромом требуется два или более лекарств для контроля артериального давления.
Нефротический синдром вторичного детского возраста
Медицинские работники лечат вторичный детский нефротический синдром путем лечения основной причины первичного заболевания. Например, поставщик медицинских услуг может вылечить детей до
.- Назначение антибиотиков при инфекции
- корректирующие лекарства для лечения волчанки, ВИЧ или диабета
- Замена или прекращение приема лекарств, которые, как известно, вызывают вторичный детский нефротический синдром
При лечении основной причины врач также будет лечить ребенка для улучшения или восстановления функции почек с помощью тех же лекарств, которые используются для лечения первичного детского нефротического синдрома.
Опекуны должны следить за тем, чтобы дети принимали все прописанные лекарства и следовали плану лечения, рекомендованному их лечащим врачом.
Врожденный нефротический синдром
Исследователи обнаружили, что лекарства неэффективны при лечении врожденного нефротического синдрома, и что большинству детей потребуется пересадка почки к 2–3 годам. Трансплантация почки — это операция по помещению здоровой почки от только что умершего человека или от живого донора, чаще всего члена семьи, в тело человека, чтобы взять на себя работу поврежденной почки.Чтобы сохранить здоровье ребенка до трансплантации, врач может порекомендовать следующее:
- Инъекции альбумина для восполнения потери альбумина с мочой
- мочегонные средства для удаления лишней жидкости, вызывающей отеки
- антибиотики для лечения первых признаков инфекции
- Гормоны роста для стимуляции роста и созревания костей
- Удаление одной или обеих почек для уменьшения потери альбумина с мочой
- диализ для искусственной фильтрации шлаков из крови при отказе почек
Как можно предотвратить детский нефротический синдром?
Исследователи не нашли способа предотвратить детский нефротический синдром, если причина идиопатическая или врожденная.
Питание, диета и питание
Детям с нефротическим синдромом может потребоваться внести изменения в свой рацион, например
- ограничение количества натрия, часто из соли, которое они принимают каждый день
- сокращение количества выпиваемой жидкости каждый день
- придерживаться диеты с низким содержанием насыщенных жиров и холестерина для контроля повышенного уровня холестерина
Родители или опекуны должны поговорить с лечащим врачом ребенка, прежде чем вносить какие-либо изменения в диету ребенка.
Ресурсы
Национальный фонд почек
Дети с хроническим заболеванием почек: советы родителям
Справочник работодателя
Веб-сайт Nemours KidsHealth
Когда у вашего ребенка хроническое заболевание почек
Что делать с диализом?
Nephkids
Группа киберподдержки
Объединенная сеть обмена органами
Трансплантация органов: что нужно знать каждому ребенку (PDF, 1.67 МБ)
Министерство здравоохранения и социальных служб США, Центры услуг Medicare и Medicaid
Покрытие Medicare услуг диализа и трансплантации почки (PDF, 1080 КБ)
Управление социального обеспечения США
Пособия для детей с ограниченными возможностями (PDF, 413 КБ)
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национальных институтов здравоохранения (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и какую роль в исследованиях играют дети?
Клинические испытания — это исследования с участием людей всех возрастов. Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания для изучения других аспектов медицинской помощи, таких как улучшение качества жизни. Исследования с участием детей помогают ученым
- определить уход, который лучше всего подходит для ребенка
- найди лучшую дозу лекарств
- найти лечение состояний, которые затрагивают только детей
- лечат состояния, которые ведут себя по-разному у детей
- понять, как лечение влияет на организм растущего ребенка
Узнайте больше о клинических испытаниях и детях.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Список литературы
[1] Нефротический синдром. Медицинская онлайн-библиотека руководств Merck. www.merckmanuals.com. Обновлено в июле 2013 г. Проверено 7 июля 2014 г.
[2] Баккалоглу С.А., Шефер Ф. Заболевания почек и мочевыводящих путей у детей. В: Taal MW, Chertow GM, Marsden PA, et al., Eds. Бреннер и Ректор Почка .9 изд. Филадельфия: Сондерс; 2011: 2622–2643.
.Болезнь Гиршпрунга | NIDDK
Что такое болезнь Гиршпрунга?
Болезнь Гиршпрунга — это врожденный дефект, при котором отсутствуют нервные клетки в конце кишечника ребенка. Обычно кишечник содержит множество нервных клеток по всей его длине, которые контролируют работу кишечника. Когда в кишечнике отсутствуют нервные клетки, он не работает. Это повреждение вызывает закупорку кишечника, поскольку стул не проходит через кишечник нормально.
Чаще всего области, в которых отсутствуют нервные клетки, — это прямая кишка и сигмовидная кишка.Однако у некоторых детей отсутствуют нервные клетки всей толстой кишки или части тонкой кишки.
- При болезни Гиршпрунга с короткими сегментами нервные клетки в последней части толстой кишки отсутствуют.
- При болезни Гиршпрунга длинного сегмента нервные клетки отсутствуют в большей части или во всей толстой кишке, а иногда и в последней части тонкой кишки.
- В редких случаях нервные клетки отсутствуют во всей толстой и тонкой кишке.
У ребенка с болезнью Гиршпрунга стул движется по кишечнику, пока не достигнет части, лишенной нервных клеток.В этот момент стул двигается медленно или останавливается.
Толстый кишечник, который включает толстую и прямую кишки, является последней частью желудочно-кишечного тракта (ЖКТ).Что такое кишечник, толстый кишечник, толстая кишка, прямая кишка и задний проход?
Кишечник состоит из тонкого и толстого кишечника. Толстый кишечник, который включает толстую и прямую кишки, является последней частью желудочно-кишечного тракта (ЖКТ). Основная задача толстой кишки — поглощать воду и удерживать стул. Прямая кишка соединяет толстую кишку с анусом.Стул выходит из тела через задний проход. При рождении толстый кишечник составляет около 2 футов в длину. Толстая кишка взрослого человека составляет около 5 футов в длину.
Что вызывает болезнь Гиршпрунга?
Во время раннего развития ребенка в утробе матери нервные клетки перестают расти ближе к концу кишечника ребенка, вызывая болезнь Гиршпрунга. Большинство этих клеток начинаются в начале кишечника и растут к концу. Болезнь Гиршпрунга возникает, когда эти клетки не достигают конца кишечника ребенка.Ученые знают, что генетические дефекты могут увеличить вероятность развития у ребенка болезни Гиршпрунга. Однако не существует тестов, которые могли бы поставить диагноз ребенку, пока мать беременна. Исследователи изучают, увеличивает ли история здоровья матери или образ жизни во время беременности вероятность развития у ребенка болезни Гиршпрунга.
Кто заболевает болезнью Гиршпрунга?
Болезнь Гиршпрунга встречается примерно у одного из 5000 новорожденных. Дети с синдромом Дауна и другими медицинскими проблемами, такими как врожденные пороки сердца, подвергаются гораздо большему риску.Например, примерно один из 100 детей с синдромом Дауна также страдает болезнью Гиршпрунга.
Болезнь Гиршпрунга является врожденной или присутствует при рождении; однако симптомы могут быть или не быть очевидными при рождении. Если у вас есть ребенок с болезнью Гиршпрунга, ваши шансы иметь больше детей с болезнью Гиршпрунга выше, чем у людей, у которых нет ребенка с болезнью Гиршпрунга. Кроме того, если у одного из родителей есть болезнь Гиршпрунга, вероятность того, что их ребенок заболеет болезнью Гиршпрунга, выше.Поговорите со своим врачом, чтобы узнать больше.
Каковы признаки и симптомы болезни Гиршпрунга?
Основными признаками и симптомами болезни Гиршпрунга являются запор или кишечная непроходимость, обычно возникающие вскоре после рождения. Многие здоровые младенцы и дети испытывают трудности с дефекацией или нечасто опорожняются. Однако, в отличие от здоровых детей и младенцев, дети с болезнью Гиршпрунга обычно не реагируют на лекарства от запора, принимаемые внутрь. Чаще всего у младенца или ребенка с болезнью Гиршпрунга будут другие симптомы, в том числе
- сбой роста
- вздутие живота или живота
- Необъяснимая температура
- рвота
Симптомы могут быть разными; однако то, насколько они различаются, не зависит от того, в какой части кишечника отсутствуют нервные клетки.Независимо от того, где в кишечнике отсутствуют нервные клетки, как только стул достигает этой области, формируется закупорка, и у ребенка появляются симптомы.
Симптомы у новорожденных
Ранним симптомом у некоторых новорожденных является невозможность опорожнения кишечника в течение 48 часов после рождения. Другие симптомы могут включать
- зеленая или коричневая рвота
- Взрывоопасный стул после того, как врач вставил палец в прямую кишку новорожденного
- вздутие живота
- диарея, часто с кровью
Симптомы у детей ясельного и старшего возраста
Симптомы болезни Гиршпрунга у детей ясельного и старшего возраста могут включать
- — невозможность дефекации без клизм или суппозиториев. Клизма заключается в промывании жидкости в задний проход ребенка с помощью специальной бутылки для промывания. Суппозиторий — это таблетка, вводимая в прямую кишку ребенка.
- вздутие живота.
- понос, часто с кровью.
- медленный рост.
Как врач узнает, что у моего ребенка болезнь Гиршпрунга?
Врач узнает, есть ли у вашего ребенка болезнь Гиршпрунга, на основании
- медосмотр
- медицинский и семейный анамнез
- симптомы
- результаты испытаний
Если ваш врач подозревает болезнь Гиршпрунга, он или она может направить вашего ребенка к детскому гастроэнтерологу — врачу, который специализируется на заболеваниях пищеварительной системы у детей — для дополнительной оценки.
Физический осмотр
Во время медицинского осмотра обычно врач
- учитывает рост и вес вашего ребенка
- исследует живот вашего ребенка на опухоль и осматривает его или ее тело на наличие признаков плохого питания
- использует стетоскоп для прослушивания звуков в брюшной полости
- ударов по определенным участкам тела ребенка
- выполняет ректальное исследование — взрывной стул после ректального исследования может быть признаком болезни Гиршпрунга.
Медицинский и семейный анамнез
Врач попросит вас предоставить медицинский и семейный анамнез вашего ребенка, чтобы помочь диагностировать болезнь Гиршпрунга.Врач задаст вопросы о дефекации вашего ребенка. Врач также спросит о рвоте, вздутии живота и необъяснимой температуре. Врач с меньшей вероятностью диагностирует болезнь Гиршпрунга, если проблемы с дефекацией начались после 1 года жизни.
Медицинские тесты
Врач, подозревающий болезнь Гиршпрунга, проведет один или несколько из следующих тестов:
- Биопсия прямой кишки . Ректальная биопсия — это процедура, при которой из прямой кишки берется небольшой кусочек ткани для исследования под микроскопом.Врач может выполнить два типа процедур:
- ректальная биопсия «всасывания». Во время этой биопсии детский гастроэнтеролог или детский хирург вставляет небольшой инструмент в задний проход ребенка и удаляет небольшой кусочек ткани со слизистой оболочки его или ее прямой кишки. Биопсия безболезненна, и младенцы могут даже заснуть во время процедуры. В большинстве случаев врачи не используют обезболивающие или анестезию. Однако для детей старшего возраста врачи иногда используют лекарства, чтобы уменьшить беспокойство или уменьшить память о тесте.
- — биопсия прямой кишки на всю толщину. Детский хирург выполняет эту процедуру, при которой он или она удаляет более толстый кусок ткани. Ребенку сделают анестезию.
- Рентген брюшной полости . Рентгеновский снимок — это изображение, созданное с помощью излучения и записанное на пленку или на компьютере. Количество радиации невелико.Рентгенолог выполняет рентген в больнице или амбулаторном центре, а радиолог — врач, специализирующийся на медицинской визуализации — интерпретирует изображения. Ребенку не нужна анестезия. Во время рентгена ребенок будет лежать на столе или стоять. Техник может попросить ребенка изменить положение для дополнительных изображений. Рентген брюшной полости может показать непроходимость кишечника.
- Аноректальная манометрия . Аноректальная манометрия — это тест, в котором используются датчики давления и баллончики для измерения того, насколько хорошо работает прямая кишка ребенка.Врач выполняет аноректальную манометрию в больнице. Во время процедуры врач надувает небольшой воздушный шарик в прямой кишке ребенка. Обычно ректальные мышцы ребенка расслабляются. Если его или ее мышцы не расслабляются, врач может заподозрить болезнь Гиршпрунга.
- Нижняя серия GI . Серия нижних отделов желудочно-кишечного тракта — это рентгеновское обследование, которое врачи используют для осмотра толстой кишки. Рентгенолог и рентгенолог проводят тест в больнице или амбулаторном центре, а рентгенолог интерпретирует изображения.Ребенку не нужна анестезия и не нужна подготовка кишечника к анализу.
Для проведения теста ребенок будет лежать на столе, в то время как рентгенолог вставляет гибкую трубку в задний проход ребенка. Радиолог заполняет толстую кишку ребенка барием или другим контрастным веществом. Техник проводит этот тест на новорожденных, малышах ясельного и старшего возраста. Серия исследований нижнего отдела желудочно-кишечного тракта может показать изменения в кишечнике и помочь врачам диагностировать непроходимость.
В большинстве случаев врачи диагностируют болезнь Гиршпрунга в младенчестве; однако иногда врачи диагностируют болезнь Гиршпрунга у детей старшего возраста.
Как лечится болезнь Гиршпрунга?
Болезнь Гиршпрунга — опасное для жизни заболевание, лечение которого требует хирургического вмешательства. Дети, перенесшие операцию по поводу болезни Гиршпрунга, чаще всего чувствуют себя лучше после операции. Если рост был медленным из-за болезни Гиршпрунга, рост обычно улучшается после операции.
Для лечения детский хирург выполнит операцию вытягивания или операцию по удалению стомы. Во время любой процедуры хирург может удалить всю или часть толстой кишки, что называется колэктомией.
Процедура протягивания
Во время процедуры вытягивания хирург удаляет часть толстой кишки, в которой отсутствуют нервные клетки, и соединяет здоровую часть с анусом. Чаще всего хирург делает протягивающую процедуру вскоре после постановки диагноза.
Стоматологическая хирургия
Операция по удалению стомы — это хирургическая процедура, направленная на изменение маршрута нормального движения стула из тела при удалении части кишечника. Создание стомы означает проведение части кишечника через брюшную стенку, чтобы кал мог выходить из тела, не проходя через задний проход.Отверстие в брюшной полости, через которое кал выходит из тела, называется стомой.
Съемный внешний мешочек для сбора стомы, называемый мешочком для стомы или приспособлением для стомы, прикрепляется к стоме и надевается за пределы тела для сбора стула. Ребенку или опекуну нужно будет опорожнять сумку несколько раз в день.
Хотя большинству детей с болезнью Гиршпрунга операция стомы не требуется, ребенку, больному болезнью Гиршпрунга, может потребоваться операция на стоме, чтобы выздороветь, прежде чем проходить процедуру вытягивания.Это дает время на заживление воспаленных участков кишечника. В большинстве случаев стома носит временный характер, и ребенку предстоит вторая операция по закрытию стомы и повторному прикреплению кишечника. Однако иногда у детей с болезнью Гиршпрунга возникает постоянная стома, особенно если в длинном сегменте кишечника отсутствуют нервные клетки или у ребенка повторяются эпизоды воспаления кишечника, которые медицинские работники называют энтероколитом.
Операции по стомии включают следующее:
- Операция по илеостомии — это операция, при которой хирург соединяет тонкий кишечник со стомой.
- Колостомия — это операция, при которой хирург соединяет часть толстой кишки со стомой.
Более подробная информация представлена в разделе здоровья NIDDK «Хирургия кишечной стомы».
Чего мне ожидать, когда мой ребенок выздоравливает после операции?
После операции вашему ребенку потребуется время, чтобы приспособиться к новой структуре его или ее толстой кишки.
После процедуры вытягивания
Большинство детей чувствуют себя лучше после процедуры протягивания.Однако у некоторых детей после операции могут возникнуть осложнения или проблемы. Проблем может быть
- сужение заднего прохода
- запор
- диарея
- стул течет из заднего прохода
- отсроченное приучение к туалету
- энтероколит
Обычно эти проблемы улучшаются со временем под руководством врачей вашего ребенка. У большинства детей в конечном итоге дефекация становится нормальной.
После операции стомы
Младенцы почувствуют себя лучше после операции по удалению стомы, потому что у них будет легче выделять газы и стул.
Дети постарше тоже будут чувствовать себя лучше, хотя они должны привыкнуть к стоме. Им нужно будет узнать, как ухаживать за стомой и как менять мешочек для стомы. После нескольких изменений образа жизни дети со стомами могут вести нормальный образ жизни. Однако они могут беспокоиться о том, чтобы отличаться от своих друзей. Специальная медсестра, называемая медсестрой по стоме, может ответить на вопросы и показать вашему ребенку, как ухаживать за стомой. Более подробная информация представлена в разделе здоровья NIDDK «Стомическая хирургия кишечника».
Медсестра по стоме может ответить на вопросы и показать вашему ребенку, как ухаживать за стомой.Энтероколит
Взрослые и дети с болезнью Гиршпрунга могут страдать энтероколитом до или после операции. Симптомы энтероколита могут включать
- Вздутие живота
- кровотечение из прямой кишки
- диарея
- лихорадка
- недостаток энергии
- рвота
Ребенку с энтероколитом необходимо обратиться в больницу, так как энтероколит может быть опасен для жизни.Врачи могут лечить некоторых детей с энтероколитом специальным антибиотиком перорально, часто в сочетании с ректальным орошением дома и в кабинете врача. Во время ректального орошения врач вводит небольшое количество мягкой соленой воды в прямую кишку ребенка и позволяет ей выйти обратно.
Врачи будут принимать детей с более тяжелыми симптомами энтероколита в больницу для наблюдения, ректального ирригации, внутривенного (IV) введения антибиотиков и внутривенного введения жидкости. Врачи вводят антибиотики и жидкости внутривенно через трубку, вставленную в вену на руке ребенка.В тяжелых или повторяющихся случаях энтероколита ребенку может потребоваться временная стома для заживления кишечника или повторная операция по вытяжке.
Питание, диета и питание
Если хирург удаляет у ребенка толстую кишку или делает ее обходным путем из-за стомы, ребенку нужно будет пить больше жидкости, чтобы восполнить потерю воды и предотвратить обезвоживание. Также им нужно вдвое больше соли, чем здоровому ребенку. Врач может измерить уровень натрия в моче ребенка и скорректировать его или ее диету, чтобы обеспечить адекватное восполнение соли.
Если хирург удаляет у ребенка толстую кишку или делает ее обходным путем из-за стомы, ребенку нужно будет пить больше жидкости, чтобы восполнить потерю воды и предотвратить обезвоживание.Некоторым младенцам на какое-то время может понадобиться зондирование. Зонд для кормления — это канал, через который младенец получает детскую смесь или жидкую пищу непосредственно в желудок или тонкий кишечник. Врач проведет трубку для кормления через нос. В некоторых случаях врач порекомендует более постоянный зонд для кормления, который он или она хирургическим путем вводит в брюшную полость ребенка.
Что следует помнить
- Болезнь Гиршпрунга — это врожденный дефект, при котором отсутствуют нервные клетки в конце кишечника ребенка.
- У ребенка с болезнью Гиршпрунга стул движется по кишечнику, пока не достигнет части, лишенной нервных клеток. В этот момент стул двигается медленно или останавливается.
- Во время раннего развития ребенка в утробе матери нервные клетки перестают расти ближе к концу кишечника ребенка, вызывая болезнь Гиршпрунга.
- Болезнь Гиршпрунга встречается примерно у одного из 5000 новорожденных. Дети с синдромом Дауна и другими медицинскими проблемами, такими как врожденные пороки сердца, подвергаются гораздо большему риску.
- Основными признаками и симптомами болезни Гиршпрунга являются запор или кишечная непроходимость, обычно возникающие вскоре после рождения. Чаще всего у младенца или ребенка с болезнью Гиршпрунга наблюдаются другие симптомы, включая задержку роста, вздутие живота, необъяснимую лихорадку или рвоту.
- Врач узнает, есть ли у вашего ребенка болезнь Гиршпрунга, на основании медицинского осмотра, медицинского и семейного анамнеза, симптомов и результатов анализов.
- Болезнь Гиршпрунга — опасное для жизни заболевание, лечение которого требует хирургического вмешательства. Дети, перенесшие операцию по поводу болезни Гиршпрунга, чаще всего чувствуют себя лучше после операции. Если рост был медленным из-за болезни Гиршпрунга, рост обычно улучшается после операции.
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национальных институтов здравоохранения (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и подходят ли они вам?
Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины. Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания, чтобы изучить другие аспекты лечения, такие как улучшение качества жизни людей с хроническими заболеваниями. Узнайте, подходят ли вам клинические испытания.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Эта информация может содержать информацию о лекарствах и, если они принимаются в соответствии с предписаниями, об условиях, которые они лечат. При подготовке этот контент включал самую свежую доступную информацию. Для получения обновлений или вопросов о любых лекарствах свяжитесь с Управлением по контролю за продуктами и лекарствами США по бесплатному телефону 1-888-INFO-FDA (1-888-463-6332) или посетите сайт www.fda.gov. Проконсультируйтесь со своим врачом для получения дополнительной информации.
.