Почесуха. Симптомы, фото, лечение, первые признаки. Что такое узловая, детская, старческая болезнь Бенье
Возникновение на коже сыпи различного характера и невыносимого зуда может быть симптомами такого кожного заболевания, как почесуха. Далее в статье будет подробно рассказано об источнике этой болезни и ее лечении, а на фото показаны все имеющиеся виды.
Содержание статьи:
Особенности кожного заболевания
Почесуха (пруриго) – это поражение кожи, характеризующееся появлением на ней узелковой сыпи, сочетающейся с сильным зудом. Симптомы почесухи часто напоминают аллергический дерматит. Если вовремя не воспользоваться медицинской помощью и не начать лечение, то болезнь может послужить причиной появления серьезных осложнений – струпов и язв.
Причины возникновения
Почесуха, симптомы (фото их представлены ниже) которой являются ярко выраженными, чаще всего появляется на фоне сбоя в работе организма и при болезнях органов брюшной полости.
Причинами ее появления могут быть:
- лимфогранулематоз;
- заболевания желчного пузыря и желчевыводящих путей;
- хронический гепатит;
- неврастения;
- холецистит;

- бессонница;
- злокачественные новообразования;
- наследственная пищевая или медикаментозная аллергия;
- паразитарные заболевания;
- дисбактериоз;
- стресс;
- сахарный диабет;
- беременность;
- цирроз;
- непереносимость определенных продуктов питания, чаще всего меда, приправ и шоколада;
- алкогольные напитки;
- укусы насекомых;
- гинекологические заболевания.
Классификация
Всего почесуха имеет 4 формы, которые зависят от возраста заболевшего и сопутствующего недуга.
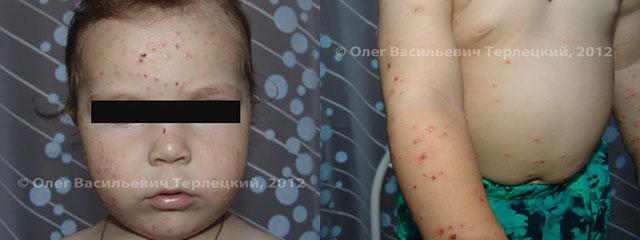
 Фото почесухи. Симптом схожий с крапивницей
Фото почесухи. Симптом схожий с крапивницей| Вид | Особенности течения |
| Взрослая (почесуха Бенье, пруриго). | В большинстве случаев этому виду подвержены люди пожилого возраста. Может быть последствием перенесенных в детстве таких кожных заболеваний, как строфулюс или диатез. Также пруриго появляется из-за пищевой аллергии, на фоне интоксикации организма или из-за болезней органов ЖКТ. |
| Детская (папулезная крапивница, строфулюс) | Этому виду подвержены дети от 1 года до 5 лет. Может быть реакцией на добавление прикорма или на прорезывание зубов. Кроме того, почесуха бывает признаком диатеза и болезни ЖКТ. |
| Старческая (сенильный зуд) | Формируется в возрасте 64-70 лет на фоне необратимого старения организма и кожи в частности. Как правило, зуд, сопровождающий заболевание, появляется ночью. Причинами сенильного зуда также бывают атеросклероз или дисбаланс эндокринной системы. |
| Узловая (почесуха Гайда) | Достаточно редкая форма недуга, которой в большинстве случаев подвержены женщины. Причины формирования могут быть низкий иммунитет, чувствительная психика или проблемы с нервной системой. Также этот вид часто сопровождает следующие патологии – эндокринные нарушения, гепатит, холецистит. |
Кроме того, этот недуг имеет 2 вида развития, зависящих от продолжительности и сложности – хронический и острый.
Симптомы
Почесуха, симптомы (фото можно посмотреть ниже) которой отличаются в зависимости от типа и источника возникновения, по-разному выражается у детей и взрослых.
Симптомы у детей:
- плюральная узелковая сыпь размером 5 мм на локтевых и коленных изгибах, лице и теле;

- появление эрозий;
- отеки пораженной кожи;
- расстройство сна;
- сильный зуд;
- повышение температуры;
- воспаление лимфатических узлов;
- чрезмерная возбудимость;
- сухость кожи;
- крапивница (дермографизм).
Часто, если почесуха у ребенка была вызвана пищевой аллергией, и аллерген был исключен из рациона, симптомы заболевания исчезают.
Это не значит, что нужно отказаться от лечения, так как недуг в данном случае может протекать бессимптомно.
При отсутствии необходимой терапии, болезнь может измениться или перетечь в другое поражение кожи – атопический дерматит или экзему.
Признаки, указывающие на это:
- отсутствие безусловных рефлексов;
- дермофрагизма;
- обезвоживание кожи;
- отсутствие потения;
- воспаление лимфоузлов, находящихся в паху.
Признаки пруриго у взрослых:
- узелковая сыпь, имеющая вид конуса или шара, распространенная по большей части на нижней половине тела;
- зуд;

- бессонница;
- геморрагические образования на месте воспаления;
- раздражительность.
Основные показатели у взрослых при старческой или узловой почесухе:
- шарообразные высыпания темно-красного цвета, имеющие размер до 3 см, находящиеся только на конечностях;
- навязчивый зуд;
- возникновение язв и рубцов на месте расчеса.
Диагностика
Почесуха, как и другие заболевания, требует проведения тщательного обследования, по результатам которого врач назначит подходящий вид лечения. Чтобы определить причины появления этого заболевания, понадобится консультация сразу нескольких специалистов – дерматолога, эндокринолога и гастроэнтеролога.
При обнаружении высыпаний, сопровождающихся нестерпимым зудом, сначала следует обратиться к дерматологу.
Врач проведет внешний осмотр и порекомендует следующие анализы:
- дерматоскопию;

- исследование жидкости, содержащейся в папулах;
- бактериальный посев соскоба.
В случае появления почесухи у ребенка, дерматолог проведет сбор и анализ причин, которые могли ее спровоцировать. В ходе опроса родителей будут учтены возраст ребенка, прорезывание зубов и ввод прикорма.
После, для получения полной картины заболевания, следует пройти обследование у гастроэнтеролога и эндокринолога.
Эти специалисты определят ряд необходимых анализов:
- исследования крови;
- кал на ягл;
- пробы на дисбактериоз;
- тесты на гормоны;
- проверка функций печени;
- УЗИ;
- оценка работы поджелудочной железы.
Лечение почесухи
Почесуха (симптомы, фото которой были представлены выше), легко поддается лечению, если при начальных ее признаках обратиться за медицинской помощью. При всех видах этого недуга, перед началом терапии, назначается диета на основе кисло-молочных продуктов.
Для лечения детской почесухи схема будет следующей:
- прием антигистаминных медикаментов, которые устраняют причину и симптомы аллергии;
- витаминотерапия, укрепляющая организм;
- ванны с противовоспалительными травами (корой дуба, ромашкой и другими) снимают воспаление, убирают болевые ощущения и сухость кожи;
- использование снимающих воспаление и устраняющих зуд мазей.
При пруриго назначают:
- антигистаминные мази, которые устраняют сыпь и сопровождающий ее зуд;

- антибиотики назначают при хронической форме заболевания;
- седативные препараты помогают нормализовать работу нервной системы и наладить сон;
- физиотерапевтические процедуры заживляют воспаления, нормализуют обмен веществ в коже, стабилизируют психическое состояние;
- сульфаниламиды обладают противомикробным и антибактериальным действием.
При почесухе Гайда назначают следующую терапию:
- обкалывание очагов высыпаний кортикостероидами восполняет недостаток гормонов в организме;
- нанесение на пораженные участки гормональных мазей;
- использование наружно топических стероидов, которые устраняют воспаления;
- прием препаратов укрепляющих иммунитет;
- обти
healthperfect.ru
характер сыпи и особенности течения, лечение и осложнения
Еще вчера Ваш малыш был здоров и активен, а сегодня он вовсю чешет то руки, то ноги, то тело? При этом на коже обнаруживаются не участки, как после ожога крапивой, а розоватые узелки и пузырьки с прозрачной жидкостью, окруженные розовым венчиком. Вероятнее всего, что это не ветрянка, а заболевание с названием «строфулюс». Его еще называют почесухой или детской крапивницей.
Строфулюс у детей – это заболевание аллергической природы. Причиной его может стать отдельный пищевой продукт, укус насекомого, прием медикамента. Диагноз ставится врачом-дерматологом, который отличит почесуху от сходных патологий. Отсутствие правильного лечения детской почесухи приводит к трансформации процесса в другие кожные заболевания.
Статистика
Диагноз детской почесухи ставится только детям от 5 месяцев до 7 лет. Наиболее часто болезнь встречается в возрасте до 1 года: в те периоды, когда начинают вводиться прикормы и прорезываться первые зубы. Большинство случаев заболеваемости приходится на летне-осеннее время.
Частота встречаемости у мальчиков и девочек одинакова. Наиболее часто строфулюс можно увидеть у ребенка, который страдает атопическим дерматитом («диатезом»).

Причины патологии
Возникновение строфулюса связано с попаданием в организм ребенка аллергена – белка, который иммунитет распознает как чужеродный и атакует его. Основные аллергены, как причины возникновения детской крапивницы – это:
- молоко, цитрусовые, морепродукты, ягоды, продукты пчеловодства, яйца, орехи, какао-содержащие продукты, бобовые, каши из злаков, тыквы, арбузы, капуста, некоторые виды чая, квас, сыры и многие другие. Особенно часто детская крапивница возникает при употреблении продуктов, богатыми пищевыми красителями, усилителями вкуса, ароматизаторами и другими химическими веществами;
- вещества, попадающие в организм при укусах насекомых: аллергию могут вызвать укусы клещей, комаров, клопов, пчел и ос;
- пыльца, сок, пух растений;
- искусственные ткани, мех, тканевые красители;
- лекарственные препараты. Особо аллергенными считаются антибиотики, препараты, содержащие чужеродные белки (это вакцины, сыворотки, препараты крови), йод, бром;
- гельминты: лямблии, острицы, карликовый цепень. Результатом их жизнедеятельности становятся вещества, которые, всасываясь из кишечника в кровь, запускают выраженную аллергическую реакцию с развитием строфулюса;
- изредка аллергенами могут выступать физические факторы, провоцирующие выброс гистамина в кровь: холод, солнечные лучи, интенсивная мышечная нагрузка.
Строфулюс у грудничка связан с введением прикормов, когда иммунная система впервые сталкивается с некоторыми пищевыми белками. Для этого не всегда нужна врожденная непереносимость этого вещества: реакция иммунитета может быть изменена временно, например, в результате прорезывания зубов.
Шанс, что у ребенка разовьется почесуха, гораздо выше, если в организме постоянно присутствует какая-либо инфекция. Это может быть туберкулез, для которого характерно длительное и практически бессимптомное течение воспалительного процесса, хронический тонзиллит, кариес.
Очень велик риск возникновения патологии при сочетании острого заболевания, например, ринита, гайморита, тонзиллита, с употреблением в пищу одного из вышеуказанных продуктов. В этом случае в кровь одновременно попадают продукты жизнедеятельности микробов и пищевые белки, которые способны вызвать выброс большого количества гистамина. В группе риска также находятся дети с дисбактериозом, болезнями печени и желчевыводящих путей, опухолевыми образованиями.
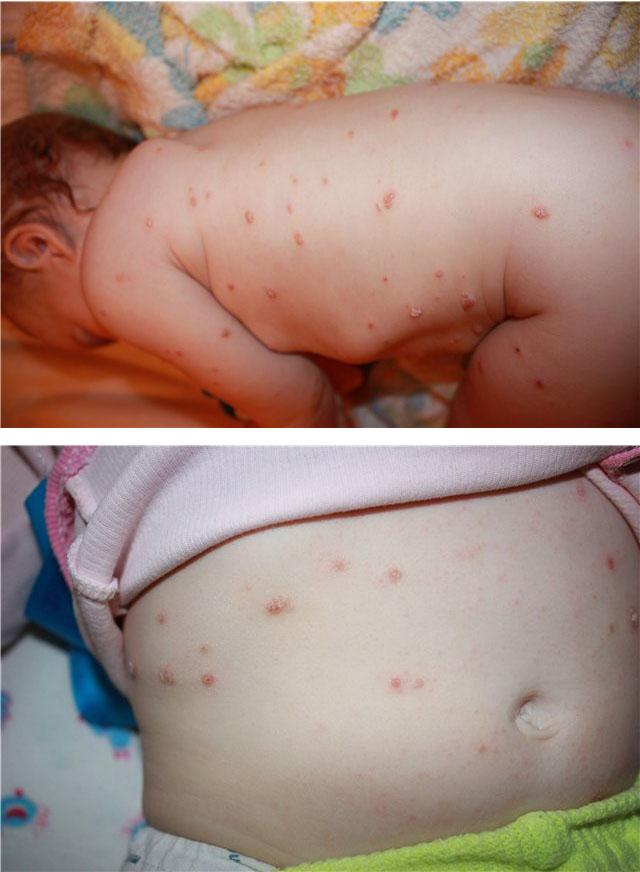
Признаки
В большинстве случаев симптомы строфулюса возникают на фоне полного здоровья. У ребенка внезапно появляются элементы сыпи, похожие на сыпь при крапивнице, только небольшого диаметра и с желтоватым плотным участком в центре. Через 6-12 часов высыпания трансформируются в характерные для почесухи элементы, которые обладают одним из трех признаков:
- при папулезной форме – это плотные, немного возвышающиеся над кожей узелки розового или красного цвета, в центре которых заметен желтоваты участок;
- при везикулезной форме – это пузырьки диаметром 1-2 мм, с прозрачным содержимым, которые находятся в центре возвышения розового цвета;
- при буллезной форме «возвышение», описанное ранее, не заметно под крупным (до 1,5 см) вялым пузырем с прозрачным содержимым.
Читайте также: Почесуха
Последние 2 формы патологии очень схожи с ветряной оспой. Но, в отличие от последней, они располагаются не по всему телу, а занимают локализацию на передней поверхности ног (со стороны коленной чашечки), задней поверхности рук (со стороны локтевого сустава), ягодицах, туловище и ступнях.
Любые элементы сыпи сильно зудят, отбирая у ребенка спокойный сон и лишая его аппетита. При расчесывании на месте высыпания образуется коричневато-желтая или багровая корочка. В тяжелых случаях строфулюс протекает с повышением температуры в пределах до 38°C.
Сыпь и сопровождающий ее зуд существуют без лечения 8-10 дней, затем исчезают, не оставляя после себя шрамов и пигментации. Через 2-3 недели болезнь может рецидивировать, даже если с покровов исчезли все элементы детского строфулюса.
Если происходит вторичное инфицирование сыпи, что случается при расчесывании элементов, содержимое пузырьков становится мутно-белым, из-под корочек появляется отделяемое – сначала жидкое, водянистое, затем и гнойное. Кожа ребенка отличается богатым кровоснабжением, поэтому, если на этой стадии не начать лечение, строфулюс может осложниться заражением крови – сепсисом. О его развитии можно судить по повышению температуры выше 38°C, появлению рвоты, сонливости, учащению дыхания ребенка.
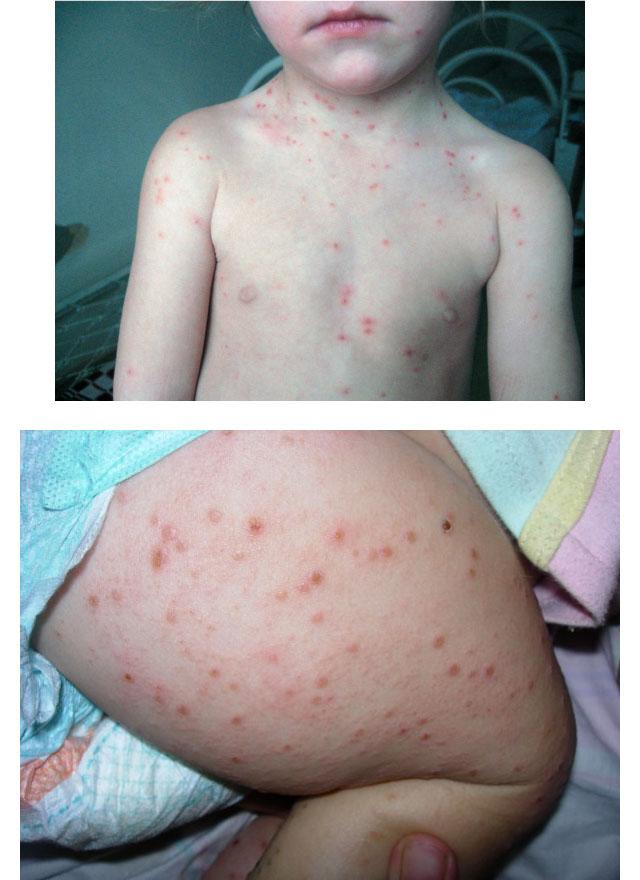
Степени
Детский строфулюс может протекать в виде одной из трех степеней:
- При легкой степени элементов сыпи мало, зуд есть, но он не влияет на сон и аппетит. Рецидивы возможны, но они развиваются реже, чем 1 раз в 3 недели, длятся до недели.
- Умеренная степень почесухи характеризуется обильной сыпью и интенсивным зудом, но накормить ребенка все же возможно, а через время после укладывания он засыпает. Периоды без зуда и сыпи – до 3 недель.
- Строфулюс тяжелой степени характеризуется появлением сыпи не только на теле, но и на лице. Она вызывает интенсивный зуд, повышение температуры. Ребенок становится капризным, из-за невроза на фоне зуда у него часто отмечается рвота, запор или понос, что нужно дифференцировать с проявлениями сепсиса. Рецидивы при данной степени развиваются часто, а само заболевание длится долго.
Осложнения
В случае легкой степени тяжести детская почесуха способна разрешаться самостоятельно, без лечения. Умеренная и тяжелая степени осложняются инфицированием, развитием поздних, во взрослом возрасте, рецидивов, а также трансформацией в почесуху Гебры или нейродермит.
Читайте также: Узловатая почесуха
Диагностика
Патология определяется по данным осмотра дерматолога. Но кроме постановки диагноза специалист должен выяснить причину заболевания и характер нарушений в организме, к которым привел строфулюс. Для этого он назначает ряд исследований:
- общеклинический анализ крови;
- бактериологический посев содержимого пузырьков сыпи;
- биохимический анализ крови;
- гемостазиограмма;
- ЭКГ;
- определение в крови уровня иммуноглобулинов, особенно E-класса;
- 3-кратное исследование кала на яйца гельминтов;
- определение в крови антител к лямблиям;
- после выздоровления детям старше 3 лет проводят аллергопробы для выделения аллергена, вызвавшего строфулюс.
Лечение
Лечение строфулюса у ребенка начинается с назначения гипоаллергенной диеты – ему или его кормящей маме. Из рациона исключаются цитрусовые, коровье молоко, рыба, яйца и морепродукты, продукты пчеловодства и те, что содержат какао. Вареное нежирное мясо, кисломолочные продукты, свежие овощи зеленой и желтой окраски, а также фрукты такой же цветовой гаммы есть можно. Если строфулюс развился у грудничка после введения прикорма, последний убирают, и следующие 3 недели ребенок питается смесью или грудным молоком.
Медикаментозное лечение включает назначение системных и местных препаратов. К системным при почесухе относятся: противоглистные и антигистаминные препараты, сорбенты, препараты железа и кальция, которые рекомендуют принимать внутрь. Обязателен прием препаратов лакто- и бифидобактерий.
Нужны также витамины группы B, аскорбиновая и фолиевая кислота, назначаемые в виде инъекций, вводимых по схеме. Для улучшения работы печени назначается метионин и препараты лактулозы.
Местная терапия заключается в обработке высыпаний. Для снятия зуда применяются преднизолоновая или гидрокортизоновая мазь, крем «Скин-кап», готовящиеся в аптеках лосьоны с ментолом, цинком, виоформом. Если произошло инфицирование, сыпь обрабатывают анилиновыми красителями и мазями с антибиотиками.
Лечение детской крапивницы народными средствами предполагает прием теплых ванн с отваром череды и ромашки 1:1, с крахмалом, с настоем мяты перечной.
bellaestetica.ru
симптомы, фото, лечение. Как лечить почесуху
Почесуха – полиэтиологическое заболевание кожи нейроаллергической природы. Иное название патологии – пруриго, что в переводе с латыни означает «чешусь». Болезнь не зря так названа, поскольку основными проявлениями является высыпание, которое сопровождается интенсивным, навязчивым зудом.Различают детскую почесуху (строфулус, детская крапивница), взрослую и узловатую (нейродермит узловатый). Последних две могут иметь острое и хроническое течение. Почесуха у взрослых достаточно редкое явление. Статистика говорит, что около 2% пациентов, обратившихся к дерматологу, имеют такую проблему.
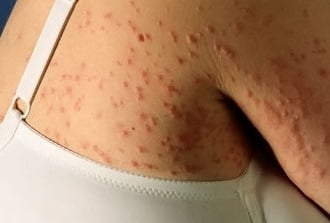
Что это такое?
Почесуха (пуриго) – является зудящим дерматозом, у которого основными элементами сыпи выступают небольшие узелки с мелкими пузырьками в центре. Сильный зуд провоцирует расчесывание тех мест, где есть высыпания, вследствие чего появляются глубокие экскориации.
Причины возникновения
Основной фактор – сенсибилизация организма. Результат – аллергическое воспаление кожных покровов.
Раздражители:
- у младенцев – белок коровьего или грудного молока;
- у детей старшего возраста – яйца, сдоба, клубника, шоколад, некоторые виды рыбы, грибы;
- провоцируют почесуху у взрослых – мёд, копчёности, пряности, острая пища, алкоголь.
Другие причины почесухи:
- нарушение деятельности желчевыводящих путей;
- неврастения;
- расстройство сна;
- наследственная склонность к аллергическим реакциям;
- глистные инвазии;
- дисбактериоз;
- опухоли внутренних органов;
- холецистит;
- хронический гепатит;
- лимфогранулематоз.
Учёные обратили внимание на сезонность заболевания в сельской местности. Многие исследователи уверены: почесуха возникает при укусах насекомых – клещей, комаров, блох.
Классификация
У этого нейродерматоза выделяют четыре основные разновидности:
- Взрослая (пруриго, почесуха Бенье) – вид дерматоза, который наиболее часто встречается в пожилом возрасте. Нередко это заболевание проявляется и у взрослых людей, которые в детстве страдали от диатезов или крапивницы. Провоцируют появление сыпи в большинстве случаев пищевые продукты или аутоинтоксикация организма, возникающая при неправильной работе ЖКТ или вследствие других заболеваний.
- Детская почесуха (строфулюс, папулезная крапивница) – аллергическое заболевание кожи, наиболее часто встречающееся у малышей в возрасте от года до 5 лет, но может возникнуть и раньше: во время прорезывания зубов или как реакция на новый продукт. К почесухе особенно склонны дети, имеющие экссудативный диатез, дисбактериоз или патологии ЖКТ. Проявляется болезнь в виде плотных волдырей, наполненных серозной жидкостью, или сильно зудящей мелкой сыпи с плотными папулами.
- Старческая (сенильный зуд) – поражает людей после 70 лет, страдающих различными патологиями эндокринной системы, атеросклерозом, нарушением обменных процессов. С возрастом и вследствие различных заболеваний, большинство из которых уже перешло в хроническую форму, кожа становится сухой и шелушащейся, появляются приступы ночного зуда, а затем – и характерная для почесухи сыпь.
- Узловатая (второе название — почесуха Гайда) — редкая форма дерматоза, к которой предрасположены женщины с неустойчивой психикой или сниженным иммунитетом. Чаще всего провоцирующим фактором развития болезни становятся регулярные стрессы или сильное нервное потрясение. К группе риска можно отнести и людей, страдающих эндокринными патологиями, заболеваниями желчевыводящей системы и печени.
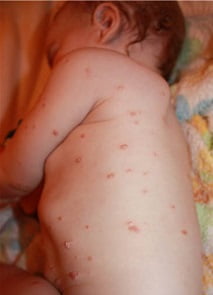
Детская почесуха — симптомы
Детский вид почесухи обычно начинается с характерных появлений на коже высыпаний, которые могут иметь вид узелков, размером не более 5 мм. Спустя какое-то время на поверхности таких высыпаний могут появляться пузырьки небольшого размера.
Если такие пузырьки лопаются, то на их месте образуются точечные эрозии, которые покрыты особым видом корочек — это серозные корочки. Также следует сказать, что помимо сыпи, расположенной на кожи лица и туловища, такие высыпания могут быть сосредоточены и на поверхности разгибательных конечностей. Интересно, что расположение папуловезикул может быть как на коже ладоней, так и коже стоп. Их размер может достигать около 5-6 мм, они могут иметь основание отечного вида и особый воспалительный ободок. Главной отличительной особенностью почесухи будет очень сильный характерный только для нее зуд. Если расчесывать пораженные почесухой места, то могут появляться в большом количестве экскориации.
Помимо главных симптомов, у детей могут наблюдаться различные нервно-психические нарушения, например, плохой сон, нехарактерная ранее капризность, повышенный уровень раздражительности, плаксивость. Такая симптоматика может быть объяснима как самой почесухой, сопровождающейся сильным зудом и общей аутоинтоксикацией организма, так и лабильномтью нервной системы врожденного типа.
Очень часто для пациентов, страдающих почесухой, характерно то, что симптомы могут сойти на нет после того, как из питания будет исключено, к примеру, молоко. Однако бывают и случаи, когда происходит трансформация детской почесухи в пруригинозную экзму или в атопический дерматит. Главным признаком такого изменения может быть появление дермографизма белого типа или уменьшенного типа брюшного рефлекса, а также возможное исчезновение подошвенного. У детей, страдающих почесухой, может отмечаться характерная сухость кожи, увеличение бедренных (или паховых) лимфоузлов или ангидроз.
Симптомы у взрослых
Почесуха у взрослых характеризуется наличием папул, образующихся на разгибательных поверхностях рук и ног. Папулы имеют буровато-красный оттенок. их размер составляет около пяти миллиметров. Форма плотных на ощупь образований — коническая или полушаровидная.
Острые зудящие ощущения вызывают другие элементы ярко-красного оттенка. Когда больной расчесывает их, образования трансформируются в специфические ранки, покрытые геморрагическими корочками.
Когда почесуха развивается в хроническую форму, наблюдаются следующие симптомы:
- бессонница;
- раздражительность без особых на то причин;
- нестабильность на эмоциональном фоне.
Старческая почесуха встречается крайне редко и поражает в основном пожилых женщин. Симптомы заболевания в этом случае мало чем отличаются от признаков «взрослой» почесухи. Больные жалуются на зуд, спровоцированный образованием плотных папул буровато-серого оттенка, диаметр которых составляет около одного сантиметра.
Узловая почесуха характеризуется сильным, приступообразным зудом. По мере развития заболевания зудящие ощущения становятся сильнее. Нередко аномалия развивается у лиц, страдающих нейроциркулярной дистонией или сахарным диабетом.
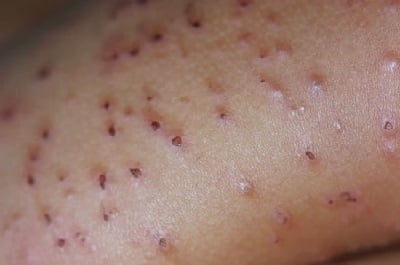
Как выглядит почесуха: фото
На фото ниже показано, как проявляется заболевание у взрослых.
Диагностика
Диагностирует почесуху дерматолог, который проводит осмотр и назначает дерматоскопию высыпаний. В случае присоединения уже вторичной инфекции делается бакпосев соскоба, который выявляет возбудителя, а также чувствительность к антибактериальным препаратам. Если почесуха возникает на фоне заболеваний ЖКТ, а также эндокринной патологии, то требуются консультации эндокринолога и гастроэнтеролога. Назначается дополнительное исследование кала на гельминты, а также анализ на дисбактериоз.
По показаниям врач назначает УЗИ поджелудочной железы, печени, печеночные пробы. Важно при диагностике почесухи исключить дерматологические заболевания, имеющие сходную клиническую картину. Узловая почесуха тяжела в дифференциации от красного плоского лишая. Особенности расположения сыпи при почесухе позволяют выделить ее от чесотки, атопического дерматита и токсидермии.
В случае атопического дерматита, высыпания будут локализоваться, как правило, на сгибательных поверхностях. В случае чесотки проведенная дерматоскопия поможет обнаружить типичные для нее ходы, тогда как положительный результат ее исследования подтвердит диагноз. Следует также сказать, что для токсидермии характерным будет связь высыпаний и приемом лекарственных препаратов.
Лечение почесухи
Проводиться лечение почесухи у взрослых и детей обязательно должно начинаться с диагностических мероприятий – необходимо установить провоцирующий фактор в каждом конкретном случае болезни, устранить его и только в таком случае лечение будет успешным.
Если почесуха возникла в детском возрасте или у женщины в период беременности и кормления грудью, то им обязательно нужно пройти обследования на присутствие/отсутствие гельминтов в организме. Именно глистная инвазия чаще всего сопровождается аллергической реакцией, поэтому внезапное развитие почесухи может быть связано именно с этим фактором. Если же рассматриваемое заболевание развилось на фоне патологий органов желудочно-кишечного тракта или других систем организма, то сначала врач назначает курс лечения их, а затем уже предпринимаются терапевтические меры по отношению к почесухе.
Основными препаратами в схеме лечения почесухи являются антигистаминные средства, которые позволяют устранить аллергическую реакцию и уменьшают ощущения зуда. Длительность их приема зависит от степени тяжести заболевания.
В качестве десенсибилизирующих средств могут назначаться:
- пантотенат кальция;
- глюконат кальция;
- тиосульфат натрия;
- энтеросорбенты: Сорбекс, Жидкий уголь, Смекта, Лактофильтрум, Энтеросгель и др.
Рекомендуемые при почесухе антигистаминные препараты:
- Диметинден;
- Дезлоратадин;
- Хифенадин;
- Хлорапирамин;
- Клемастин;
- Мебгидролин;
- Лоратадин;
- Цетиризин.
Для устранения дисбактериоза рекомендуются пробиотики:
- Бифи-форм;
- Линекс;
- Ацилакт и др.
Для улучшения процессов пищеварения рекомендуется курсовой прием ферментов поджелудочной железы:
- Панкреатин;
- Мезим;
- Креон;
- Энзистал и др.
При тяжелом течении почесухи или отсутствии регресса со стороны высыпаний используется ПУВА-терапия и назначаются системные глюкокортикостероиды:
- Преднизолон;
- Дексаметазон.
При тяжелых нарушениях психоэмоционального состояния больному назначаются седативные средства или транквилизаторы:
- настойка пиона;
- валериана;
- Ново-пассит;
- Адаптол и др.
Для местного лечения элементов сыпи проводятся такие мероприятия:
- глюкокортикостероидные мази;
- аппликации с 2%-й борно-ихтиоловой или 2%-й борно-нафталановой мазями;
- ванны с отрубями и настоями ромашки, коры дуба или череды.
В некоторых случаях для лечения сыпи могут использоваться такие альтернативные способы лечения:
- диатермокоагуляция;
- орошение жидким азотом или хлорэтилом;
- инъекции (обкалывание) с гидрокортизоном, целестоном, дексаметазоном или раствором метиленового синего с новокаином.
В зависимости от результатов диагностических обследований больному с почесухой может понадобиться проведение лечения следующих заболеваний и состояний:
- кариес;
- заболевания органов желудочно-кишечного тракта;
- хронические заболевания ЛОР-органов;
- глистные инвазии;
- дисбактериоз;
- эндокринные заболевания;
- онкологические заболевания.
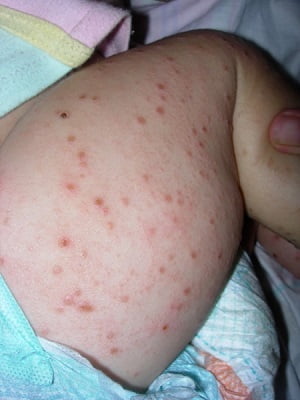
Правила питания
Врачи считают, что важным моментом в лечении рассматриваемого заболевания является питание – оно должно быть сбалансированным и витаминизированным.
Рацион питания взрослого пациента должен состоять из овощей и фруктов, рыбы и кисломолочных продуктов. В принципе, каких-либо строгих ограничений в пище нет, но нужно придерживаться следующих правил:
- животные жиры лучше заменить подсолнечным маслом;
- отдать предпочтение не жирным продуктам, пище, приготовленной на пару или путем запекания;
- отказаться от пищи, богатой углеводами – выпечка, макаронные изделия, картофель;
- ограничить количество употребляемой соли, а желательно и вовсе отказаться от нее.
Почесуха достаточно неприятное заболевание, которое не только меняет внешность человека, но и оказывает непосредственное влияние на психоэмоциональный фон, ритм жизни. Только грамотное лечение и соблюдение всех рекомендаций лечащего врача позволят полностью избавиться от этой патологии.
Физиотерапия
Из физиотерапевтических методов при почесухе применяют субэритемные дозы УФО, электросон, фонофорез с гидрокортизоном, индуктотермию, микроволновую терапию на область надпочечников, лекарственный электрофорез, ДДТ на область шейных симпатических узлов.
medsimptom.org
Детская почесуха, строфулюс: причины, симптомы, профилактика, осложнения
Детская почесуха в простонародье больше известна как крапивница, а в сфере медицины называется строфулюс или пруриго. Это заболевание чаще всего встречается у детей возрастом от нескольких месяцев до 4–5 лет и доставляет ребенку и его родителям много неприятностей.
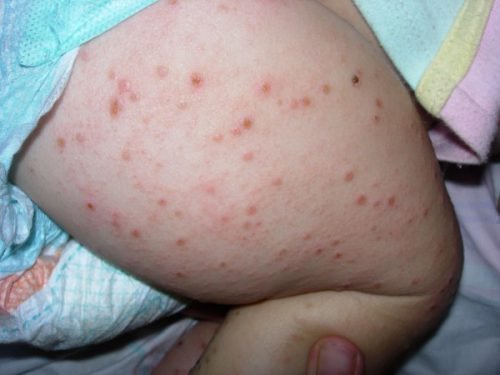
Почесуха детская обычно проявляется до 5-летнего возраста
Что такое почесуха детская
Почесуха детская – это болезнь, которая поражает кожу малыша и проявляется в виде папул и зуда. Местом локализации сыпи чаще всего выступают области сгиба суставов на конечностях и кожа лица, но при тяжелом течении болезни прыщики могут распространяться по всему телу.
Размер папул может колебаться в пределах 0,2–1 см. На некоторых папулах образовываются пузырьки с жидкостью, которые со временем покрываются корочками. Повреждение таких корочек сопровождается болезненными ощущениями.
Заболеванию характерна частая смена ремиссий и рецидивов, что чаще всего связано с изменениями в рационе малыша. В медицинской практике встречаются случаи, когда при достижении полового созревания болезнь перестает себя проявлять, но также есть большая вероятность перехода детской почесухи во взрослую.
Причины болезни
Строфулюс у детей появляется в результате повышенной чувствительности организма к определённым видам продуктов. Аллергия на продукты питания может начать проявляться в период введения прикорма малыша. Вызвать болезнь могут орехи, малина, рыба, куриное мясо, цитрусовые, любые продукты, содержащие белок. У детей в период грудного вскармливания аллергическую реакцию может спровоцировать белок, который попадает в организм ребенка вместе с материнским молоком.
Это заболевание может начать развиваться на фоне диатеза или подобных ему патологий, наличие которых говорит о склонности ребенка к аллергическим реакциям. Такая склонность может быть наследственной и передаваться на генетическом уровне.

Куриное мясо и цитрусовые часто провоцирует аллергию
Как проявляется у детей
Часто пруриго поражает детский организм, который ослаблен другими заболеваниями неаллергической природы. К таким заболеваниям относится печеночная недостаточность. В результате плохой роботы печени токсины из организма выводятся не в полной мере, и происходит интоксикация организма, которая является благоприятным условием для развития детской почесухи.
Толчок к развитию строфулюса может дать глистная инвазия. Вредные вещества, которые появляются в детском организме в результате жизнедеятельности гельминтов, могут вызвать аллергизацию и интоксикацию.
Некоторые медики считают, что пруриго может быть спровоцировано укусами мух, комаров, или других насекомых.
Причинами, которые могут спровоцировать детскую почесуху, являются:
- нарушения в роботе ЖКТ или желчевыводящих путей;
- дисбактериоз;
- проблемы неврологического характера;
- сахарный диабет;
- онкологические новообразования.
Симптомы детской почесухи
Первые признаки болезни могут проявить себя достаточно быстро. Кожные покровы ребенка начинают покрываться прыщиками диаметром до 1 см. Спустя какое-то время на них образуются пузырьки с жидкостью. Через 10-12 часов жидкость в пузырьках подсыхает, а сами пузырьки исчезают, но на их месте образуется корка. На начальной стадии заболевания сыпь появляется на лице и месте сгибания суставов.
Кожные высыпания сопровождаются симптомом в виде сильного зуда, который постоянно тревожит малыша, из-за этого он плохо спит и постоянно чешет пораженные участки. Ребенок становится капризным, раздражительным, часто плачет, отказывается от приема пищи. Заболевание может вызвать повышение температуры тела до 38° и увеличение лимфоузлов.
Если детская почесуха находится на начальной стадии, то ее симптомы начинают утихать после исключения аллергена из питания малыша. Но если ребенок употребляет запрещенные продукты и переедает, то симптоматика болезни приобретает ярко выраженный характер.

Температура часто сопровождает развитие почесухи
Осложнения
Это заболевание не так безобидно, как может показаться. Отсутствие лечения детской почесухи и несоблюдение рекомендаций врача может спровоцировать появление таких осложнений:
- Постоянное расчесывание зудящих мест может привести к травмированию кожи и попаданию в нее инфекции, которая вызывает появление гнойников.
- Пораженные участки кожи уплотняются, приобретают шероховатость и серый оттенок.
- Болезнь может спровоцировать отечность лимфатических узлов и их увеличение.
- Если крапивница распространилась и на волосистую часть головы, то у ребенка могут начать выпадать волосы.
Заболевание может перейти в атопичный дерматит или почесуху взрослых.
Диагностика заболевания
Диагностировать заболевание самостоятельно не рекомендуется, так как есть большая вероятность перепутать детскую почесуху с другим заболеванием, которое сопровождается похожими симптомами. Диагностикой и лечением этой болезни должен заниматься квалифицированный врач-дерматолог.
Для постановки диагноза врачу необходимо осмотреть кожные покровы ребенка и уточнить симптомы, которые его беспокоят. Чтобы точно определить пруриго врач должен исключить заболевания со схожей симптоматикой. Это делается с помощью определения особенностей расположения высыпаний и места их локализации.
После осмотра доктор назначает дерматоскопию с помощью специального прибора. Дерматоскоп позволяет врачу рассмотреть пораженный участок кожи под многократным увеличением. Эта методика не имеет противопоказаний и совершенно безболезненна. Также необходимо сдать анализ на уровень гистамина в крови.
При подозрении на наличие сопутствующих инфекций ребенку может быть назначен анализ соскоба с пораженного участка кожи. Этот метод диагностики дает возможность определить тип возбудителя и его восприимчивость к медицинским препаратам.
Если у ребенка есть сопутствующие заболевания, то дополнительно назначаются такие исследования:
- При подозрении на глистную инвазию необходимо сдать анализ кала на наличие в нем яиц паразитов.
- Сдать анализ кала на дисбактериоз.
- Если у ребенка проблемы с печенью, то необходимо сдать кровь на печеночные пробы и сделать УЗИ.
Для правильной диагностики необходимо сдать анализ на глисты
Лечение почесухи у детей
В основе лечения детской почесухи лежит использование антигистаминных средств. Схема лечения прописывается для каждого пациента индивидуально, и зависит от возраста ребенка и уровня гистамина в крови. Антигистаминные препараты разных поколений направлены на блокировку гистамина и нейтрализацию симптомов болезни.
Как выбрать медикаменты
В состав медикаментозной терапии входят седативные препараты. Такие средства оказывают успокаивающий эффект на ребенка, нормализуют его сон, снижают уровень раздражительности и помогают избавиться от головной боли. Для детей рекомендуется использовать седативные препараты, в состав которых входят натуральные компоненты не вызывающие побочных эффектов.
Для улучшения пищеварения и вывода токсинов из организма назначаются пищевые ферменты. Так же ребенку рекомендуют принимать витаминные комплексы и иммуномодуляторы, которые помогают бороться с болезнью и снижают риск появления сопутствующих заболеваний.
Для местного применения используют мази и гели, в состав которых входят кортикостероиды и активные вещества, которые убирают зуд и жжение.
Дополнительно назначается лечение с помощью физиотерапии:
- фонофорез;
- электрофорез;
- УФО;
- электросон.
Лечение детской почесухи обязательно должно проходить в комплексе лечением заболеваний, которые создали благоприятный фон для ее развития. Это поможет ускорить процесс выздоровления и снизит риск возникновения рецидивов.

Электросон применяется для лечения почесухи
Дополнительные рекомендации к лечению
Лечение детской почесухи необходимо комбинировать с правильным питанием. Из рациона ребенка должны быть исключены продукты, которые могут вызвать аллергическую реакцию. Нужно исключить переедание, чтобы снизить нагрузку на ЖКТ. Грудничкам необходимо за 10-15 минут до начала основного приема еды давать половину чайной ложки материнского молока, чтобы снизить чувствительность к нему.
Нужно ограничить употребление белков. Суточная масса белка рассчитывается в зависимости от возраста и массы тела ребенка:
- В возрасте до 3 месяцев суточная доза равна 2 г на 1 кг веса.
- В возрасте 3–6 месяцев – 3г.
- В возрасте от 6 месяцев – 4г.
Женщинам в период беременности и вскармливания ребенка грудью так же необходимо оградить себя от продуктов, которые могут вызвать аллергию.
Дополнительными методами лечения могут быть ванночки с лечебными травами, но их можно применять только по рекомендации врача. Так же в качестве реабилитации врачи рекомендуют купание в морской воде.

Во время беременности следует избегать аллергенов
Профилактика
Для того чтобы обезопасить ребенка от пруриго необходимо исключить с его окружения всевозможные факторы, которые провоцируют это заболевание:
- Нужно вовремя водить ребенка на медицинский осмотр, и если у него есть какие-либо заболевания – вовремя их лечить, чтобы избежать рецидивов.
- Из рациона грудничка необходимо исключить аллергены, которые могут попасть в его организм вместе с прикормом или материнским молоком.
- Если детской почесухе подвержен ребенок, который уже самостоятельно принимает пищу – следует не только убрать аллергены с его рациона, но и объяснить что ему можно есть, а что нельзя.
Нужно следить за психологическим состоянием малыша, оберегать его от стрессовых ситуаций.
Заключение
Почесуха у детей встречается довольно часто, поэтому необходимо тщательно следить за состоянием здоровья своего ребенка и научить малыша прислушиваться к своему организму. При появлении первых симптомов заболевания – обратитесь за помощью к доктору, который назначит эффективное лечение и поможет предотвратить возможные осложнения.
kozhmed.ru
Почесуха: симптомы, фото, лечение взрослых и детей
Почесуха (или пруриго) – это заболевание дерматологического происхождения, характеризующееся узелковыми высыпаниями на разных участках тела. В основном оно поражает детей до 5 лет и людей старшего возраста. Проявляется почесуха сыпью в виде пузырей, папул и эрозий, размер которых достигает до 15 мм, и сильным зудом. Классифицируют почесуху по кодам МКБ-10 международной системы болезней.

Причины заболевания и предрасполагающие факторы
Провоцирующий фактор почесухи сенсибилизация организма, в результате чего на теле отмечается воспалительный процесс аллергического характера. И хотя заболевание известно уже не первое десятилетие, до сих пор ученые не могут однозначно определить его этиологию и патогенез.
На основании многочисленных медицинских исследований можно полагать, что в группу риска входят пациенты со следующими патологическими отклонениями:
- нервно-психические расстройства,
- сбой в работе обменных процессов,
- аллергические проявления,
- онкологические заболевания,
- гиперчувствительностью на солнечные лучи.
Помимо этого немаловажную роль играет наследственный фактор. Высокий риск заражения почесухой существует у людей с неправильным рационом питания, а также при несоблюдении санитарно-гигиенических норм в быту. Развитие заболевания может спровоцировать банальный укус насекомых, таких как: комар, клещ или блоха. В этом случае болезнь относят к эпизоонозам. Этим и объясняется столь высокий показатель распространенности почесухи в сельской местности и сезонность развития симптомов заболевания.
Раздражителями выступают следующие продукты:
- у грудничков – белок материнского или коровьего молока,
- у детей старшего возраста – сдоба, шоколад, куриные яйца, рыба и грибы,
- у взрослых – алкогольные напитки, копченая и острая еда, пряности, экзотические фрукты, отдельные сорта кофе и пчелиный мед.
Классификация болезни и симптомы
В зависимости от клинических симптомов почесуху принято разделять на несколько видов:
- Детская почесуха (строфулюс). Высыпания проявляются у детей от полугода и до 5 лет. В основном проявляются следующие симптомы: рассеянные или обильные высыпания на разных участках тела, которые по форме напоминают узелки до 5 мм, а внешне выглядит как ожог крапивы. По мере развития они переходят в пузырьки, которые со временем лопаются, образуют эрозию и в скорости покрываются корочками. Характерными особенностями развития почесухи у детей является сильный зуд. Меняется поведение детей, они становятся капризными и раздражительными, нарушается сон, что может привести к нервно-психическим срывам.
- Почесуха взрослых. Заболевание в большинстве случаев поражает представителей женского пола и является следствием строфулюса. У взрослых пациентов заболевание развивается на фоне сниженного уровня иммунитета и инфекции хронической формы.
- Почесуха Бенье. Такая форма почесухи отличается образованием крупных гнойничков на туловище, диаметр которых составляет 2-5 мм. Такие узлы отличаются плотной консистенцией и желтовато-коричневым оттенком. Они имеют четкие границы и никогда не сливаются. Как правило, заболевание протекает в хронической форме, а рецидивы отмечаются на фоне вирусных заболеваний, таких как простуда или грипп.
- Узловатая почесуха Гайда. Начало развития такой формы заболевания проявляется зудом на животе, спине, голенях, предплечье и ягодицах. Это достаточно редкая форма заболевания и в основном поражает мужчин после 40 лет. Отличается крупными гнойными очагами, диаметр которых составляет до 2 см. На начальной стадии развития узловой почесухи отмечаются незначительные возвышения на внешне здоровой коже в симметричном порядке. По мере развития заболевания сыпь видоизменяется и становится коричневато-красного цвета. Некоторые высыпания покрываются корками, другие приобретают бородавчатый вид, а третьи – шелушатся.

Диагностика заболевания
При первых симптомах почесухи, больного следует немедленно показать дерматологу. Врач после визуального осмотра назначит ряд клинических исследований, что позволит исключить болезни со схожей симптоматикой. Для того чтобы удостовериться в наличии почесухи, определить её форму, принимаются во внимание симптомы заболевания, общее самочувствие больного и назначают следующие исследования:
- соскоб/биопсию новообразований,
- лабораторные исследования кала, мочи и крови, в частности на печеночные пробы,
- УЗИ,
- исследование ферментов поджелудочной железы.
На основании полученных данных врач сможет правильно диагностировать заболевание, определить провоцирующий фактор развития кожной патологии, от чего зависит правильный выбор лекарственной терапии.
Почесуха: лечение
Терапия заболевания проводится комплексно и направлено на устранение провоцирующего фактора. В большинстве случаев первопричиной выступает пищевой фактор, что предусматривает корректировку рациона и режима питания. При гормональном сбое лечение направлено на стабилизацию работы эндокринной системы, а при дисбактериозе – на нормализацию функции ЖКТ.
Медикаментозное лечение
Задача врача – облегчить самочувствие больного. В первую очередь проводится снижение силы зуда, а также устранение аллергической реакции. Поэтому, основными лекарственными препаратами являются антигистаминные средства. Длительность терапии зависит от формы и тяжести заболевания. При почесухе назначают следующие препараты:
- Хифенадин,
- Лоратадин,
- Клемастин и т.п.
Для нормализации иммунной системы дополнительно назначают ряд витаминов. В частности:
- Энтеросорбенты,
- Глюконат кальция,
- Пантотенат кальция,
- Тиосульфат натрия.
В случае если провоцирующим фактором выступает дисбактериоз кишечника, пациенту назначают пробиотики типа Линекс и т.д.
Для стабилизации функции процессов пищеварения назначают курс ферментов поджелудочной железы. Пациентам с нарушенным психо-эмоциональным состоянием рекомендуется прием транквилизаторов или седативных препаратов:
- Валериана,
- Настойка пиона,
- Адаптол и т.п.
При тяжелой форме заболевания применяют ПУВА-терапию с назначением системных глюкокортикостероидов: Преднизолон, Дексаметазон.
В качестве местного лечения кожных высыпаний рекомендуется нанесение глюкокортикостеридных мазей, аппликации и лечебные ванны.
Важную роль в лечении почесухи играет соблюдение диеты, особенно в том случае если заболевание было вызвано аллергической реакцией организма. Поэтому на протяжении всего курса лечения пациентам следует строго придерживаться гипоаллергенной диеты. Не рекомендуется включать в рацион больного:
- газировки,
- продукты с красителями, консервантами и вкусовыми добавками,
- продукты, вызывающие аллергию: рыба, морепродукты, орехи, шоколад, экзотические фрукты, специи, пряности, продукты пчеловодства, клубнику и черную смородину,
- мясные бульоны,
- острые и жареные блюда,
- продукты с содержанием гистаминов: соя, шпинат, ветчина, томаты, ферментированные сыры, какао.
Помимо этого, из рациона питания должны быть исключены продукты, на употребление которых организм отвечает аллергической реакцией.
В рацион питания при почесухе необходимо включить следующие продукты питания:
- диетическое мясо,
- каши (кроме манки),
- кисломолочные продукты,
- картофель,
- рафинированные растительные масла,
- овощи,
- зеленые сорта груш и яблок, крыжовник, светлую черешню,
- зерновые хлебцы,
- неострые сорта сыра.
Помимо этого следует ограничить потребление соли в пищу.
Физиотерапевтические мероприятия
Физиотерапевтические мероприятия при лечении почесухи занимают главное место. Поэтому, пациентам назначается:
- индукотермия,
- радоновые ванны,
- микроволновая терапия,
- УФО,
- электросон,
- климатотерапия на морском побережье,
- селективная фототерапия,
- фонофорез.
Лечение народными средствами
Народная медицина не стоит в сторонке при терапии почесухи и, в свою очередь, также рекомендует достаточно эффективные рецепты. Симптомы этого кожного заболевания можно устранить в домашних условиях с применением народных методов. Целители предлагают эффективную мазь от почесухи, изготовленную из корня лопуха и вазелиновой мази, разнообразные отвары из лекарственных растений, примочки, свежие соки и настойки.

Обдать кипятком листья тысячелистник и отжать их спустя 15 минут. Прикладывать к пораженным участкам в виде примочек.

Опустить свежесорванный и вымытый под проточной водой лист лопуха в кипяток на 3 минуты. Приложить к пораженному участку на 3 часа в виде примочки.

Высокую эффективность показывает мазь из корня лопуха. Чтобы её приготовить в домашних условиях, необходимо обсушить корень растения, измельчить его в порошок и смешать с медицинским вазелином в равных пропорциях. При этом обязательным условием приготовления целебной мази считается посуда из темного стекла.
Готовую мазь наносят на воспаленные очаги тонким слоем. Перед нанесением средства необходимо принять ванну с отваром коры дуба.

Собрать свежие листья и побеги полыни горькой и выжать из них сок. Аккуратно нанести на высыпания, что позволит уменьшить ощущение зуда в разы.
Эффективно снимает зуд и настой сухой полыни горькой. Для этого следует взять столовую ложку сухой травы и залить ее стаканом кипятка. Накрыть емкость блюдцем и настаивать не менее 2 часов в темном месте. Применяется в виде примочек.
Профилактика
Что такое почесуха и как ее лечить вы уже ознакомились из статьи. При этом не следует пренебрегать всеми мерами, которые позволят избежать заражения.
В любом случае, почесуха – это заболевание, о котором должен знать каждый человек и первые признаки заболевания не должны быть оставлены без внимания нужно немедленно показаться специалисту и пройти адекватное лечение. Не стоит заниматься самолечением и без предварительной консультации с врачом использовать рецепты народной медицины.
Для профилактики почесухи рекомендуется вести правильный образ жизни, принимать сбалансированную пищу, заниматься спортом, соблюдать все правила гигиены.
 Загрузка…
Загрузка…athletic-store.ru
Строфулюс фото у детей — Паразиты человека
Еще вчера Ваш малыш был здоров и активен, а сегодня он вовсю чешет то руки, то ноги, то тело? При этом на коже обнаруживаются не участки, как после ожога крапивой, а розоватые узелки и пузырьки с прозрачной жидкостью, окруженные розовым венчиком. Вероятнее всего, что это не ветрянка, а заболевание с названием «строфулюс». Его еще называют почесухой или детской крапивницей.
Строфулюс у детей – это заболевание аллергической природы. Причиной его может стать отдельный пищевой продукт, укус насекомого, прием медикамента. Диагноз ставится врачом-дерматологом, который отличит почесуху от сходных патологий. Отсутствие правильного лечения детской почесухи приводит к трансформации процесса в другие кожные заболевания.
Содержание статьи:
Статистика
Диагноз детской почесухи ставится только детям от 5 месяцев до 7 лет. Наиболее часто болезнь встречается в возрасте до 1 года: в те периоды, когда начинают вводиться прикормы и прорезываться первые зубы. Большинство случаев заболеваемости приходится на летне-осеннее время.
Частота встречаемости у мальчиков и девочек одинакова. Наиболее часто строфулюс можно увидеть у ребенка, который страдает атопическим дерматитом («диатезом»).

Причины патологии
Возникновение строфулюса связано с попаданием в организм ребенка аллергена – белка, который иммунитет распознает как чужеродный и атакует его. Основные аллергены, как причины возникновения детской крапивницы – это:
- молоко, цитрусовые, морепродукты, ягоды, продукты пчеловодства, яйца, орехи, какао-содержащие продукты, бобовые, каши из злаков, тыквы, арбузы, капуста, некоторые виды чая, квас, сыры и многие другие. Особенно часто детская крапивница возникает при употреблении продуктов, богатыми пищевыми красителями, усилителями вкуса, ароматизаторами и другими химическими веществами;
- вещества, попадающие в организм при укусах насекомых: аллергию могут вызвать укусы клещей, комаров, клопов, пчел и ос;
- пыльца, сок, пух растений;
- искусственные ткани, мех, тканевые красители;
- лекарственные препараты. Особо аллергенными считаются антибиотики, препараты, содержащие чужеродные белки (это вакцины, сыворотки, препараты крови), йод, бром;
- гельминты: лямблии, острицы, карликовый цепень. Результатом их жизнедеятельности становятся вещества, которые, всасываясь из кишечника в кровь, запускают выраженную аллергическую реакцию с развитием строфулюса;
- изредка аллергенами могут выступать физические факторы, провоцирующие выброс гистамина в кровь: холод, солнечные лучи, интенсивная мышечная нагрузка.
Строфулюс у грудничка связан с введением прикормов, когда иммунная система впервые сталкивается с некоторыми пищевыми белками. Для этого не всегда нужна врожденная непереносимость этого вещества: реакция иммунитета может быть изменена временно, например, в результате прорезывания зубов.
Шанс, что у ребенка разовьется почесуха, гораздо выше, если в организме постоянно присутствует какая-либо инфекция. Это может быть туберкулез, для которого характерно длительное и практически бессимптомное течение воспалительного процесса, хронический тонзиллит, кариес.
Очень велик риск возникновения патологии при сочетании острого заболевания, например, ринита, гайморита, тонзиллита, с употреблением в пищу одного из вышеуказанных продуктов. В этом случае в кровь одновременно попадают продукты жизнедеятельности микробов и пищевые белки, которые способны вызвать выброс большого количества гистамина. В группе риска также находятся дети с дисбактериозом, болезнями печени и желчевыводящих путей, опухолевыми образованиями.

Признаки
В большинстве случаев симптомы строфулюса возникают на фоне полного здоровья. У ребенка внезапно появляются элементы сыпи, похожие на сыпь при крапивнице, только небольшого диаметра и с желтоватым плотным участком в центре. Через 6-12 часов высыпания трансформируются в характерные для почесухи элементы, которые обладают одним из трех признаков:
- при папулезной форме – это плотные, немного возвышающиеся над кожей узелки розового или красного цвета, в центре которых заметен желтоваты участок;
- при везикулезной форме – это пузырьки диаметром 1-2 мм, с прозрачным содержимым, которые находятся в центре возвышения розового цвета;
- при буллезной форме «возвышение», описанное ранее, не заметно под крупным (до 1,5 см) вялым пузырем с прозрачным содержимым.
Читайте также: Почесуха
Последние 2 формы патологии очень схожи с ветряной оспой. Но, в отличие от последней, они располагаются не по всему телу, а занимают локализацию на передней поверхности ног (со стороны коленной чашечки), задней поверхности рук (со стороны локтевого сустава), ягодицах, туловище и ступнях.
Любые элементы сыпи сильно зудят, отбирая у ребенка спокойный сон и лишая его аппетита. При расчесывании на месте высыпания образуется коричневато-желтая или багровая корочка. В тяжелых случаях строфулюс протекает с повышением температуры в пределах до 38°C.
Сыпь и сопровождающий ее зуд существуют без лечения 8-10 дней, затем исчезают, не оставляя после себя шрамов и пигментации. Через 2-3 недели болезнь может рецидивировать, даже если с покровов исчезли все элементы детского строфулюса.
Если происходит вторичное инфицирование сыпи, что случается при расчесывании элементов, содержимое пузырьков становится мутно-белым, из-под корочек появляется отделяемое – сначала жидкое, водянистое, затем и гнойное. Кожа ребенка отличается богатым кровоснабжением, поэтому, если на этой стадии не начать лечение, строфулюс может осложниться заражением крови – сепсисом. О его развитии можно судить по повышению температуры выше 38°C, появлению рвоты, сонливости, учащению дыхания ребенка.

Степени
Детский строфулюс может протекать в виде одной из трех степеней:
- При легкой степени элементов сыпи мало, зуд есть, но он не влияет на сон и аппетит. Рецидивы возможны, но они развиваются реже, чем 1 раз в 3 недели, длятся до недели.
- Умеренная степень почесухи характеризуется обильной сыпью и интенсивным зудом, но накормить ребенка все же возможно, а через время после укладывания он засыпает. Периоды без зуда и сыпи – до 3 недель.
- Строфулюс тяжелой степени характеризуется появлением сыпи не только на теле, но и на лице. Она вызывает интенсивный зуд, повышение температуры. Ребенок становится капризным, из-за невроза на фоне зуда у него часто отмечается рвота, запор или понос, что нужно дифференцировать с проявлениями сепсиса. Рецидивы при данной степени развиваются часто, а само заболевание длится долго.

Осложнения
В случае легкой степени тяжести детская почесуха способна разрешаться самостоятельно, без лечения. Умеренная и тяжелая степени осложняются инфицированием, развитием поздних, во взрослом возрасте, рецидивов, а также трансформацией в почесуху Гебры или нейродермит.
Читайте также: Узловатая почесуха
Диагностика
Патология определяется по данным осмотра дерматолога. Но кроме постановки диагноза специалист должен выяснить причину заболевания и характер нарушений в организме, к которым привел строфулюс. Для этого он назначает ряд исследований:
- общеклинический анализ крови;
- бактериологический посев содержимого пузырьков сыпи;
- биохимический анализ крови;
- гемостазиограмма;
- ЭКГ;
- определение в крови уровня иммуноглобулинов, особенно E-класса;
- 3-кратное исследование кала на яйца гельминтов;
- определение в крови антител к лямблиям;
- после выздоровления детям старше 3 лет проводят аллергопробы для выделения аллергена, вызвавшего строфулюс.
Лечение
Лечение строфулюса у ребенка начинается с назначения гипоаллергенной диеты – ему или его кормящей маме. Из рациона исключаются цитрусовые, коровье молоко, рыба, яйца и морепродукты, продукты пчеловодства и те, что содержат какао. Вареное нежирное мясо, кисломолочные продукты, свежие овощи зеленой и желтой окраски, а также фрукты такой же цветовой гаммы есть можно. Если строфулюс развился у грудничка после введения прикорма, последний убирают, и следующие 3 недели ребенок питается смесью или грудным молоком.
Медикаментозное лечение включает назначение системных и местных препаратов. К системным при почесухе относятся: противоглистные и антигистаминные препараты, сорбенты, препараты железа и кальция, которые рекомендуют принимать внутрь. Обязателен прием препаратов лакто- и бифидобактерий.
Нужны также витамины группы B, аскорбиновая и фолиевая кислота, назначаемые в виде инъекций, вводимых по схеме. Для улучшения работы печени назначается метионин и препараты лактулозы.
Местная терапия заключается в обработке высыпаний. Для снятия зуда применяются преднизолоновая или гидрокортизоновая мазь, крем «Скин-кап», готовящиеся в аптеках лосьоны с ментолом, цинком, виоформом. Если произошло инфицирование, сыпь обрабатывают анилиновыми красителями и мазями с антибиотиками.
Лечение детской крапивницы народными средствами предполагает прием теплых ванн с отваром череды и ромашки 1:1, с крахмалом, с настоем мяты перечной.
Source: BellaEstetica.ruПочитайте еще:
lesovir-c.com
Строфулюс фото — Паразиты человека
Еще вчера Ваш малыш был здоров и активен, а сегодня он вовсю чешет то руки, то ноги, то тело? При этом на коже обнаруживаются не участки, как после ожога крапивой, а розоватые узелки и пузырьки с прозрачной жидкостью, окруженные розовым венчиком. Вероятнее всего, что это не ветрянка, а заболевание с названием «строфулюс». Его еще называют почесухой или детской крапивницей.
Строфулюс у детей – это заболевание аллергической природы. Причиной его может стать отдельный пищевой продукт, укус насекомого, прием медикамента. Диагноз ставится врачом-дерматологом, который отличит почесуху от сходных патологий. Отсутствие правильного лечения детской почесухи приводит к трансформации процесса в другие кожные заболевания.
Содержание статьи:
Статистика
Диагноз детской почесухи ставится только детям от 5 месяцев до 7 лет. Наиболее часто болезнь встречается в возрасте до 1 года: в те периоды, когда начинают вводиться прикормы и прорезываться первые зубы. Большинство случаев заболеваемости приходится на летне-осеннее время.
Частота встречаемости у мальчиков и девочек одинакова. Наиболее часто строфулюс можно увидеть у ребенка, который страдает атопическим дерматитом («диатезом»).

Причины патологии
Возникновение строфулюса связано с попаданием в организм ребенка аллергена – белка, который иммунитет распознает как чужеродный и атакует его. Основные аллергены, как причины возникновения детской крапивницы – это:
- молоко, цитрусовые, морепродукты, ягоды, продукты пчеловодства, яйца, орехи, какао-содержащие продукты, бобовые, каши из злаков, тыквы, арбузы, капуста, некоторые виды чая, квас, сыры и многие другие. Особенно часто детская крапивница возникает при употреблении продуктов, богатыми пищевыми красителями, усилителями вкуса, ароматизаторами и другими химическими веществами;
- вещества, попадающие в организм при укусах насекомых: аллергию могут вызвать укусы клещей, комаров, клопов, пчел и ос;
- пыльца, сок, пух растений;
- искусственные ткани, мех, тканевые красители;
- лекарственные препараты. Особо аллергенными считаются антибиотики, препараты, содержащие чужеродные белки (это вакцины, сыворотки, препараты крови), йод, бром;
- гельминты: лямблии, острицы, карликовый цепень. Результатом их жизнедеятельности становятся вещества, которые, всасываясь из кишечника в кровь, запускают выраженную аллергическую реакцию с развитием строфулюса;
- изредка аллергенами могут выступать физические факторы, провоцирующие выброс гистамина в кровь: холод, солнечные лучи, интенсивная мышечная нагрузка.
Строфулюс у грудничка связан с введением прикормов, когда иммунная система впервые сталкивается с некоторыми пищевыми белками. Для этого не всегда нужна врожденная непереносимость этого вещества: реакция иммунитета может быть изменена временно, например, в результате прорезывания зубов.
Шанс, что у ребенка разовьется почесуха, гораздо выше, если в организме постоянно присутствует какая-либо инфекция. Это может быть туберкулез, для которого характерно длительное и практически бессимптомное течение воспалительного процесса, хронический тонзиллит, кариес.
Очень велик риск возникновения патологии при сочетании острого заболевания, например, ринита, гайморита, тонзиллита, с употреблением в пищу одного из вышеуказанных продуктов. В этом случае в кровь одновременно попадают продукты жизнедеятельности микробов и пищевые белки, которые способны вызвать выброс большого количества гистамина. В группе риска также находятся дети с дисбактериозом, болезнями печени и желчевыводящих путей, опухолевыми образованиями.

Признаки
В большинстве случаев симптомы строфулюса возникают на фоне полного здоровья. У ребенка внезапно появляются элементы сыпи, похожие на сыпь при крапивнице, только небольшого диаметра и с желтоватым плотным участком в центре. Через 6-12 часов высыпания трансформируются в характерные для почесухи элементы, которые обладают одним из трех признаков:
- при папулезной форме – это плотные, немного возвышающиеся над кожей узелки розового или красного цвета, в центре которых заметен желтоваты участок;
- при везикулезной форме – это пузырьки диаметром 1-2 мм, с прозрачным содержимым, которые находятся в центре возвышения розового цвета;
- при буллезной форме «возвышение», описанное ранее, не заметно под крупным (до 1,5 см) вялым пузырем с прозрачным содержимым.
Читайте также: Почесуха
Последние 2 формы патологии очень схожи с ветряной оспой. Но, в отличие от последней, они располагаются не по всему телу, а занимают локализацию на передней поверхности ног (со стороны коленной чашечки), задней поверхности рук (со стороны локтевого сустава), ягодицах, туловище и ступнях.
Любые элементы сыпи сильно зудят, отбирая у ребенка спокойный сон и лишая его аппетита. При расчесывании на месте высыпания образуется коричневато-желтая или багровая корочка. В тяжелых случаях строфулюс протекает с повышением температуры в пределах до 38°C.
Сыпь и сопровождающий ее зуд существуют без лечения 8-10 дней, затем исчезают, не оставляя после себя шрамов и пигментации. Через 2-3 недели болезнь может рецидивировать, даже если с покровов исчезли все элементы детского строфулюса.
Если происходит вторичное инфицирование сыпи, что случается при расчесывании элементов, содержимое пузырьков становится мутно-белым, из-под корочек появляется отделяемое – сначала жидкое, водянистое, затем и гнойное. Кожа ребенка отличается богатым кровоснабжением, поэтому, если на этой стадии не начать лечение, строфулюс может осложниться заражением крови – сепсисом. О его развитии можно судить по повышению температуры выше 38°C, появлению рвоты, сонливости, учащению дыхания ребенка.

Степени
Детский строфулюс может протекать в виде одной из трех степеней:
- При легкой степени элементов сыпи мало, зуд есть, но он не влияет на сон и аппетит. Рецидивы возможны, но они развиваются реже, чем 1 раз в 3 недели, длятся до недели.
- Умеренная степень почесухи характеризуется обильной сыпью и интенсивным зудом, но накормить ребенка все же возможно, а через время после укладывания он засыпает. Периоды без зуда и сыпи – до 3 недель.
- Строфулюс тяжелой степени характеризуется появлением сыпи не только на теле, но и на лице. Она вызывает интенсивный зуд, повышение температуры. Ребенок становится капризным, из-за невроза на фоне зуда у него часто отмечается рвота, запор или понос, что нужно дифференцировать с проявлениями сепсиса. Рецидивы при данной степени развиваются часто, а само заболевание длится долго.

Осложнения
В случае легкой степени тяжести детская почесуха способна разрешаться самостоятельно, без лечения. Умеренная и тяжелая степени осложняются инфицированием, развитием поздних, во взрослом возрасте, рецидивов, а также трансформацией в почесуху Гебры или нейродермит.
Читайте также: Узловатая почесуха
Диагностика
Патология определяется по данным осмотра дерматолога. Но кроме постановки диагноза специалист должен выяснить причину заболевания и характер нарушений в организме, к которым привел строфулюс. Для этого он назначает ряд исследований:
- общеклинический анализ крови;
- бактериологический посев содержимого пузырьков сыпи;
- биохимический анализ крови;
- гемостазиограмма;
- ЭКГ;
- определение в крови уровня иммуноглобулинов, особенно E-класса;
- 3-кратное исследование кала на яйца гельминтов;
- определение в крови антител к лямблиям;
- после выздоровления детям старше 3 лет проводят аллергопробы для выделения аллергена, вызвавшего строфулюс.
Лечение
Лечение строфулюса у ребенка начинается с назначения гипоаллергенной диеты – ему или его кормящей маме. Из рациона исключаются цитрусовые, коровье молоко, рыба, яйца и морепродукты, продукты пчеловодства и те, что содержат какао. Вареное нежирное мясо, кисломолочные продукты, свежие овощи зеленой и желтой окраски, а также фрукты такой же цветовой гаммы есть можно. Если строфулюс развился у грудничка после введения прикорма, последний убирают, и следующие 3 недели ребенок питается смесью или грудным молоком.
Медикаментозное лечение включает назначение системных и местных препаратов. К системным при почесухе относятся: противоглистные и антигистаминные препараты, сорбенты, препараты железа и кальция, которые рекомендуют принимать внутрь. Обязателен прием препаратов лакто- и бифидобактерий.
Нужны также витамины группы B, аскорбиновая и фолиевая кислота, назначаемые в виде инъекций, вводимых по схеме. Для улучшения работы печени назначается метионин и препараты лактулозы.
Местная терапия заключается в обработке высыпаний. Для снятия зуда применяются преднизолоновая или гидрокортизоновая мазь, крем «Скин-кап», готовящиеся в аптеках лосьоны с ментолом, цинком, виоформом. Если произошло инфицирование, сыпь обрабатывают анилиновыми красителями и мазями с антибиотиками.
Лечение детской крапивницы народными средствами предполагает прием теплых ванн с отваром череды и ромашки 1:1, с крахмалом, с настоем мяты перечной.
Source: BellaEstetica.ruПочитайте еще:
lesovir-c.com






