Первые прививки новорожденным. Какие прививки для чего и зачем ставят малышам, противопоказания к ним
Многие родители ответственно подходят к моменту вакцинирования ребёнка.
Когда кроха рождается то он не защищен от болезнетворных и патогенных микроорганизмов. Которые являются возбудителями различных заболеваний и болезней.
Что бы оградить от этого новорожденного ребенка с самых первых дней его жизни проводят вакцинацию.
Вакцинация проводится для того чтобы помочь маленькому новорожденному в случае заражения справится с этим. Ведь иммунная система новорожденного ребёнка ещё не приспособленная к окружающему миру. В этой статье рассмотрим, какие первые прививки ставят новорожденным впервые месяцы жизни, для чего они ставятся, и какие противопоказания к ним могут быть.
Для начала рассмотрим, что означает такое понятие как вакцинация

Вакцинация – это ведение ослабленных микроорганизмов и бактерицидных клеток в организм ребёнка с помощью укола, она имеет такое название как прививка.
Иммунная система ребёнка это сложнейшая система организма, отвечающая за сопротивление против различных болезнетворных микроорганизмов и негативных факторов внешней среды.
При рождении малыш беззащитен полностью от различных болезней единственное, что его оберегает впервые дни это грудное молоко мамы. И для того что бы в будущем иммунной системе малыша было проще бороться с микроорганизмами которые являются возбудителями различных болезней ставят прививки.
Первые прививки для крохи
Самое первое вакцинирование, которому подвергается кроха, проходит ещё в роддоме. Остальные прививки ставятся в основном в течении первого года жизни.
Для того что бы нагрузка на иммунитет ребёнка была распределена правильно и не принесла вреда здоровью существует календарь прививок.
Календарь прививок утверждён Мин здравом Российской Федерации и предусматривает в себе вакцинирование против 12 сложнейших заболеваний. При этом каждый год календарь пересматривается и при необходимости в него вносятся поправки.
Вакцинирование, прописанное в календаре прививок, является обязательным для детей и всех граждан.
В календаре прививок расписаны сроки проведения вакцинации малышей в первый год жизни.
Название прививок и в какой месяц в первый год жизни их ставят

Какие прививки ставят с месяца до шести месячного возраста малышам:
- Самая первая вакцинация проводится ещё в роддоме впервые сутки после рождения. И эта прививка от туберкулеза БЦЖ и гепатита В. Ставится она в препаратах таких как «Комбиотех», «Регевах». Водится эта вакцина подкожно в область предплечья. На месте где была сделана прививка в течении 2-3 недель сохраняется уплотнение, а позже остается рубец. А так же после вакцинации может повыситься температура до 37,5 градусов.
- Во второй месяц жизни ставится вторая вакцинация против гепатита В, желательно использовать такую же вакцину как и в первый раз. Ставится она в область предплечья подкожно. На месте прививки может возникнуть покраснение, а так же в редких случаях повышается температура у крохи.
- В три месяца ставятся две прививки это полиомиелит и АКДС. От полиомиелита ставится вакцина такими препаратами как ОПВ – эта вакцина водится ребенку в виде капель в ротовую полость. Остальные вакцины такие как «Пентаксим» и «Имовакс» водятся внутримышечно в ножку малышу. АКДС эта прививка от нескольких заболеваний сразу, таких как Коклюш, Дифтерия и Столбняк. Ставится она такими препаратами как «АКДС», «Пентаксим», «Инфаринкс» в в/м в бедро. В том месте куда была сделана прививка может возникнуть покраснение, уплотнение которое сохраняется в течение 2-5 дней, а так же повышение температуры тела до 38 градусов.
- В пяти месячном возрасте крохам ставят так же две прививки от полиомиелита и от столбняка, коклюша и дифтерии. Желательно эти две вакцинации проводить теме же вакцинами что и в первый раз, чтобы избежать нежелательных реакций организма ребёнка.
Какие прививки ставят с шести месячного возраста
- В шесть месяцев ставится третья прививка от гепатита В и третья АКДС. Ставить их нужно такими же вакцинами, как и в первый и второй раз в/м. У малыша может возникнуть такая реакция как вялость, сонливость, повышение температуры в течение одного двух дней. А так же на месте укола покраснение и припухлость.
- В годовалом возрасте ставится прививка от Кори, Краснухи, Паротита. Водится она в область плеча подкожно такими препаратами как «Приорикс», MMR. Реакцией на данную вакцинацию может быть повышение температуры на 6-8 день до 38-39 градусов, покраснение лица, заложенность носа.
Это самые важные прививки для крохи в первый год жизни. В дальнейшем так же проводится вакцинация детей, но не так часто как в первый год жизни.
Существуют так же ограничения, когда не стоит ставить прививки детям.
Противопоказания для вакцинации
Ограничения, по которым не рекомендуется проводить вакцинацию:
- если детё недавно переболело любым заболеванием;
- общие анализы мочи и крови, сданные до вакцинации не в норме;
- у малыша наблюдается повышение температуры, покраснение горла, заложенность носа;
Все эти симптомы могут служить для временного мед отвода от вакцинации. Вакцинацию можно провести позже, когда состояние здоровья крохи стабилизируется.
После любой вакцинации стоит соблюдать несколько правил для того что бы облегчить проявление нежелательных симптомов:
- После любой прививки не стоит гулять с ребёнком.
- Купать ребёнка можно лишь через день после вакцинации.
- Греть место прививки.
- Если температура повысилась, стоит дать жаропонижающие препараты («Нурофен для детей», «Детский Парацетамол» и др.).
Многие родители боятся ставить прививки своим деткам думая, что они могут навредить их чаду.
Но вакцина в наше время, прежде чем попасть в аптеки проходит ряд клинических испытаний. И содержащиеся в них болезнетворные микроорганизмы, если ребёнок здоров, не могут нанести ему существенного вреда.
Они лишь стимулируют детскую иммунную систему к стойкости, к различным заболеваниям.
Не бойтесь ставить прививки, и Ваш малыш будет здоров.
ohuzhetidetki.ru
Вакцинация новорожденных
Сусанна Харит Доктор медицинских наук, руководитель отделения иммунопрофилактики ФГУ НИИ детских инфекций МЗ РФОсновным принципом этих законов является положение о том, что каждый человек сам выбирает свою позицию, решая, быть ему защищенным от инфекции, быть привитым или болеть с угрозой тяжелых последствий заболевания или даже смерти. Согласно этим же законам, именно родители, а не медики решают вопрос вакцинации своего ребенка. Со своей стороны, государство оставляет за собой право защищать других граждан от непривитого человека в случае угрозы эпидемии или повышения заболеваемости инфекциями, от которых можно быть привитым. Такой защитой являются противоэпидемические меры: наложение карантина на непривитых, запрещение работать в тех областях деятельности, где человек много контактирует с другими людьми, а для детей — временный запрет посещения детского учреждения. Право и обязанность медицинских работников заключаются в том, чтобы обеспечить граждан полноценной информацией. Родители, бабушки и дедушки, иными словами все, кто заинтересован в своем здоровье и здоровье своих их детей, должны знать об опасностях, инфекционных заболеваний и преимуществах вакцинопрофилактики. Кроме того, обязанностью медицинских работников является качественное осуществление иммунизации детей и взрослых, пришедших на прививку.
Все прививки, включенные в национальный календарь профилактических прививок, в государственных и муниципальных организациях здравоохранения выполняются бесплатно и с согласия граждан и родителей (если речь и дет о детях).
Календарь прививок — это схема обязательных прививок, осуществляемых в определенном возрасте детям и взрослым, позволяющая наиболее полноценно защитить человека от инфекций. В каждой стране — свой календарь прививок, который зависит от эпидемической ситуации в данном регионе, т.е. от распространенности и частоты той или иной инфекции. Возраст, когда начинают проводить ту или иную прививку, также может различаться, но все страны стараются первично привить детей в возрасте до 1 года, так как именно в этом возрасте многие заболевания протекают наиболее тяжело.
Как мы уже говорили, решение о проведении прививок каждый родитель принимает сам. Можно отказаться от иммунизации своего ребенка. В этом случае в нашей стране, согласно закону «Об иммунопрофилактике инфекционных заболеваний», свой отказ от профилактических прививок граждане подтверждают в письменной форме. Однако не спешите отказываться от вакцинации — побеседуйте врачом, получите от него информацию о последствиях отказа от нее. При попадании в организм, вакцина вызывает выработку специфического иммунитета — невосприимчивости. Специфическим его называют потому, что невосприимчивость возникает только к той инфекции, против которой введена вакцина. Детям на первом году жизни вводят 6 вакцинных препаратов против 9 инфекций.
Гепатит В
Эта вирусная инфекция, вызывающая поражение печени, широко распространена во всем мире. По данным Всемирной организации здравоохранения (ВОЗ), от гепатита В и его осложнений в мире ежегодно погибают более миллиона человек. Болезнь начинается и развивается медленно, бывают бессимптомные и безжелтушные формы, что особенно опасно для окружающих.
Гепатит В нередко принимает хроническое течение, которое с годами может привести к грозным осложнениям — циррозу или раку печени. У заразившихся от больной матери новорожденных гепатит В принимает хроническое течение особенно часто. Путей заражения этим заболеванием очень много. Заболевание передается от больной матери ребенку в родах, в семье при тесном контакте с больным в быту, через раны, порезы, царапины, предметы личной гигиены. У подростков и взрослых распространен половой путь заражения. Возможны и другие варианты — вирус попадает в организм при инъекциях наркотиков, при проведении татуировок, маникюра и педикюра. Возможен редкий путь инфицирования при переливании крови от инфицированного донора, или в результате недостаточной стерилизация инструментов. Для защиты от инфекции все инъекции проводят одноразовыми шприцами, а кровь из пальца берут при помощи укола одноразовыми перьями, в стоматологических клиниках и косметических салонах тщательно стерилизуют многоразовые инструменты, которые могут иметь контакт с кровью. Защитой от этого тяжелого заболевания является прививка.
Вакцины против гепатита В производят многие страны, имеются и отечественные аналоги. Все вакцины, разрешенные для использования в Российской Федерации, являются рекомбинантными и содержат не сам убитый вирус, а только небольшую его частицу — искусственно воссозданный поверхностный белок вируса гепатита В.
Начинают вакцинацию против гепатита В в первые 24 часа жизни ребенка в роддоме. Местом введения является переднебоковая поверхность бедра. Вторую прививку ребенку делали в 1 месяц, но с января 2008 г. рекомендуется вторую прививку проводить в 3 месяца, а в 6 месяцев — третью. На этом вакцинация заканчивается. Детям, родившимся от матерей — носителей вируса или больных гепатитом В, вводят вакцину не 3, а 4 раза: сразу после рождения, в 1, 2 и 12 месяцев. Вакцинальный процесс протекает легко, однако на месте введения вакцины может появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проходит. После проведения полной вакцинации иммунитет против этого грозного заболевания остается пожизненно.
В ряде случаев ввести первую дозу вакцины в первые 24 часа жизни ребенка не удается по состоянию его здоровья. Противопоказаниями являются низкая масса тела при рождении (менее 1500 г), выраженные проявления внутриутробной инфекции, асфиксия (удушье), тяжелые нарушения работы различных органов и систем (почек, органов дыхания, кровообращения, центральной нервной системы). В этих случаях вакцинация проводится после стабилизации состояния ребенка. Если ребенок по тяжести состояния не может быть вакцинирован при рождении, и при этом известно, что его мать — носитель вируса гепатита В или же перенесла заболевание в третьем триместре беременности, то новорожденному немедленно вводится специфический иммуноглобулин. Дальнейшая вакцинация таких детишек проводится четырехкратно по схеме «О (период новорожденности) -1 месяц — 2 месяца — 12 месяцев».
Туберкулез
Эта инфекция остается одной из 10 наиболее частых причин смерти в мире, а в нашей стране заболеваемость туберкулезом за последнее время значительно выросла. Туберкулез — бактериальная инфекция, вызываемая палочкой (Mycobacterium tuberculesis), которой дети чаще всего заражаются от взрослых, получая ее от больных в капельках мокроты, выделяемых при чихании, кашле, разговоре. Туберкулезом могут поражаться не только легкие, но все внутренние органы, кожа, кости. Очень опасная форма заболевания — туберкулезный менингит (воспаление мозговых оболочек). Особенно чувствительны к туберкулезу маленькие дети.
Прививку против туберкулеза вакциной БЦЖ (BCG) проводят обычно еще в родильном доме на 3-5-й день жизни. Вакцина названа по имени французских ученых Кальмета (Calmet) и Жерена (Geren), разработавших и предложивших ее. Вакцины содержат живые авирулентные (ослабленные) бычьи микобактерии и выпускаются в сухом виде. Перед употреблением вакцину разводят стерильным физиологическим раствором, который прилагается к препарату. Для прививки используется специальный туберкулиновый шприц (объемом 1 мл).
Вакцину вводят внутрикожно в наружную верхнюю треть плеча левой руки. Кожу после введения вакцины не обрабатывают, повязку не накладывают. Вакцинальный процесс развивается в месте введения вакцины. Общих проявлений (подъема температуры, ухудшения общего состояния) после введения вакцины не бывает. Ревакцинацию (повторное введение) проводят в 7 лет — после постановки туберкулиновой пробы (реакция Манту), при ее отрицательном результате, если на месте пробы не возникает припухлость и покраснение. Если результат пробы Манту положительный, т. е. вышеперечисленные признаки (припухлость, краснота) есть, то повторную вакцинацию не проводят, так как положительная реакция Манту указывает на то, что иммунитет уже сформировался и остается на всю жизнь. Если почему-либо в 7 лет прививка не сделана, то ее выполняют в 14 лет, соблюдая те же условия.
Вакцина БЦЖ защищает от наиболее тяжелых форм туберкулеза, например таких, как туберкулезный менингит, чреватых развитием тяжелых инвалидизирующих осложнений и угрожающих жизни ребенка.
Если по каким-либо причинам ребенок не был привит в роддоме на 4-6-е сутки жизни, то его вакцинируют после снятия противопоказаний в поликлинике или в стационаре (в случае перевода малыша в больницу из родильного дома). С рождения до 2 месяцев жизни прививки против туберкулеза проводят без предварительной постановки пробы Манту. Если противотуберкулезная иммунизация осуществляется детям старше 2 месяцев, то она возможна только после проведения пробы Манту и учета ответной реакции (это связано с возможностью инфицирования туберкулезом к моменту проведения прививки). Вакцинацию осуществляют при отрицательной пробе Манту сразу же после оценки ее результата, но не позднее чем через 2 недели с момента ее постановки.
Коклюш, дифтерия и столбняк
В 3 месяца ребенка начинают прививать против 3 инфекций (коклюша, дифтерии, столбняка) сразу одной комбинированной вакциной.
Коклюш — острая инфекция, характеризующая особым приступообразным кашлем. Матери могут заподозрить коклюш сразу, услышав этот своеобразный напряженный кашель, при  котором лицо ребенка краснеет, а рот заполняется слюной и мокротой. Ребенок «заходится» в кашле. Дети больше кашляют ночью и под утро, чем днем. Заражение происходит воздушно-капельным путем, когда в капельках мокроты, разлетающихся по воздуху от больного до 2 метров, содержится возбудитель болезни — коклюшная палочка (Bordetella pertusis). Коклюш опасен осложнениями, прежде всего воспалением легких (пневмонией), у маленьких детей при тяжелом течении заболевания бывает поражение головного мозга, сопровождающееся повторными судорогами. Взрослые тоже могут заболеть коклюшем, хотя болезнь считается «детской», и болеют нетипично, длительно кашля ют без температуры и являются источником заражения детей.
котором лицо ребенка краснеет, а рот заполняется слюной и мокротой. Ребенок «заходится» в кашле. Дети больше кашляют ночью и под утро, чем днем. Заражение происходит воздушно-капельным путем, когда в капельках мокроты, разлетающихся по воздуху от больного до 2 метров, содержится возбудитель болезни — коклюшная палочка (Bordetella pertusis). Коклюш опасен осложнениями, прежде всего воспалением легких (пневмонией), у маленьких детей при тяжелом течении заболевания бывает поражение головного мозга, сопровождающееся повторными судорогами. Взрослые тоже могут заболеть коклюшем, хотя болезнь считается «детской», и болеют нетипично, длительно кашля ют без температуры и являются источником заражения детей.
Дифтерия — острая инфекция, при которой всегда возникает особая тяжелая ангина и общее отравление организма (интоксикация), с преимущественным поражением сердца, почек, нервной системы. Нередко развивается поражение гортани — круп, который проявляется осиплостью вплоть до потери голоса, «лающим» кашлем, резким затруднением дыхания, что может закончиться удушьем и смертью при отсутствии своевременной медицинской помощи. Вызывает заболевание дифтерийная палочка (Corynebacterium Diphteriae) -палочка Леффлера. Заражаются дети от летящих по воздуху капелек слюны и мокроты от больного. Возможно заражение через разные предметы и пыль. Болеют дифтерией в любом возрасте, если человек не вакцинирован.
Столбняк — опасное заболевание, оно вызывается палочкой Clostridium tetam, которая проникает в организм через кожные раны при травмах. Столбнячная палочка находится в земле, пыли, пресной и соленой воде, от человека к человеку не передается. Заболевание проявляется поражением в первую очередь нервной системы, судорогами с длительным напряжением сокращенных мышц. Сокращение дыхательных мышц и мышц диафрагмы грозит удушьем, возможна и остановка сердца. Если травму получил человек, ранее вакцинированный, то его лечат противостолбнячной лошадиной сывороткой, так же как дифтерию лечат противодифтерийной лошадиной сывороткой. Сыворотка — вещество чужеродное человеку и может вызывать аллергические реакции. Против всех трех инфекций используют одну комбинированную (сочетающую в себе несколько препаратов) вакцину АКДС, название которой составлено по первым буквам слов термина «адсорбированная коклюшная дифтерийная столбнячная вакцина».
Курс вакцинации состоит из трех введений, чтобы создать прочный иммунитет ко всем трем инфекциям. Первая прививка в нашей стране проводится в 3 месяца, затем ее повторяют в 4,5 и 6 месяцев. Ревакцинацию проводят в 1,5 года. Затем продолжают прививки только против дифтерии и столбняка так называемыми анатоксинами (обезвреженными токсинами указанных бактерий) в 7 и 14 лет и в течение всей жизни взрослых — каждые 10 лет. Однако в этом возрасте убитую коклюшную вакцину уже не вводят и прививают только против дифтерии и столбняка так называемыми анатоксинами — обезвреженными токсинами (ядами) указанных бактерий.
У ребенка в ряде случаев в день вакцинации может появиться ответная реакция: кратковременно (на несколько часов) поднимается температура, ухудшается общее состояние. В таких случаях, если температура высокая (более 38,5°С), следует дать ребенку ПАРАЦЕТАМОЛ, если же общее состояние ребенка тревожит мать или появились вялость, беспокойство, рвота, обязательно нужно вызвать врача. После введения анатоксинов реакции встречаются значительно реже. Заболевания, начавшиеся позднее 3-го дня от введения вакцины не имеют к ней никакого отношения — они случайно совпадают по времени с поствакцинальным периодом. В подобных случаях нужно обратиться к врачу, чтобы своевременно установить диагноз и начать лечение.
В настоящее время в распоряжении медицины имеется импортный препарат ИНФАНРИКС — бесклеточная вакцина, которая менее реактогенна, поскольку в ней содержатся только отдельные элементы коклюшного микроба, достаточные для формирования иммунитета, без других, менее существенных субстанций и примесей. После введения бесклеточных вакцин общие реакции в виде подъема температуры, недомогания или местные (болезненность и отечность в месте введения препарата) развиваются так же редко, как после анатоксинов.
Полиомиелит
Эту острую вирусную инфекцию вызывают вирусы полиомиелита (их 3). Поражается спинной мозг. Ребенок не может ходить (параличи) или хромает (парезы). Заболевание редко вызывает смертельный исход, однако ребенок, как правило, становится инвалидом (пораженная конечность плохо растет, худеет, слабеет). Инфекция передается воздушно-капельным путем, а также как кишечные инфекции, с зараженной пищей или водой, от больных или носителей вируса. Специфическую профилактику полиомиелита проводят убитой, инактивированной (ИПВ) и аттенуированной (ослабленной) живой вирусной полиомиелитной вакциной. ОПВ — оральная полиомиелитная вакцина.
В настоящее время в календаре прививок используют ИПВ для детей первого года жизни. Ребенок получает ее инъекции в тот же день, что и АКДС, трехкратно. Ревакцинируют против полиомиелита живой вакциной в 18 месяцев, также с АКДС, в 20 месяцев и в 14 лет вместе с анатоксинами. Живую вакцину закапывают в рот ребенка. За час до вакцинации и час после нее ребенка не кормят и не поят, чтобы не ослабить всасывание вакцины. ИПВ вводят внутримышечно в переднебоковую поверхность бедра. Введение полиомиелитной вакцины реакций практически не вызывает.
В нашей стране, как и в большинстве стран мира, полиемиелита нет уже в течение десятилетий, благодаря вакцинации. Однако это заболевание регистрируется в Афганистане и некоторых других странах Азии и Африки. Ликвидация полиемиелита во всем мире — глобальная задача, которую поставила Всемирная организация здравоохранения.
Корь
Корь — острое вирусное заболевание, характеризующееся высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, воспалением слизистой оболочки глаз (конъюнктивит) и сыпью. Корь опасна своими тяжелыми осложнениями — воспалением легких, а также (более редко) — воспалением головного мозга (энцефалитом), после которого наступает инвалидизация ребенка. Корь передается воздушно-капельным путем, но, в отличие от коклюша, вирус легко распространяется на большие расстояния — в соседние комнаты, через коридоры, систему вентиляции. Заражается 96% детей, находившихся в контакте с больными.
До 1 года дети болею корью редко, так как их охраняют антитела — защитные белки, выработанные матерью после прививки или перенесенной болезни. К 1 году антитела исчезают из крови ребенка, и он остается беззащитным перед этой болезнью.
ВОЗ поставила задачу ликвидации кори во всем мире к 2010 г. Основной защитой от кори является вакцинация. Отечественная вакцина — ЖКВ (живая коревая вакцина) — вирусная ослабленная. Ее используют как в моноварианте, так и ассоциированную с паротитной в качестве дивакцины. В коммерческих центрах применяют ассоциированные тройные вакцины — против кори, краснухи, эпидемического паротита (свинка) — американскую ММР и бельгийскую ПРИОРИКС.
Прививки проводят в возрасте 1 года и повторно — в 6 лет подкожно на границе верхней и средней трети наружной области плеча. Как коревая моновакцина, так и тройные чаще не вызывают реакций. Однако у части детей, начиная с 4-5-го дня после прививки может подняться температура, с 8-го по 12-й дни -даже до высоких цифр — 38-39°С. При этом отмечают насморк, покашливание, могут появиться единичные элементы сыпи. На 13-14-й дни все эти явления заканчиваются. Если болезненные симптомы начались в первые 4-5 дней после прививки или появились после 15-го дня, это не имеет отношения к прививке и означает, что ребенок заболел чем-то другим. В этом случае обязательно нужно вызвать врача, чтобы уточнить характер заболевания и начать лечение.
Во время вакцинального процесса — с 4-го по 13-14-й дни, если температура у ребенка невысокая, лечение не требуется. При температуре выше 38°С можно дать ПАРАЦЕТАМОЛ. Если же маму что-то беспокоит в состоянии ребенка, вызов врача обязателен, поскольку во время вакцинального процесса могло присоединиться случайное заболевание, чаще всего острая инфекция верхних дыхательных путей.
Краснуха
Это острая вирусная инфекция, характеризующаяся мелкопятнистой сыпью, увеличением лимфатических узлов, особенно на затылке, и, как правило, невысоким подъемом температуры. Обычно краснуха у детей протекает довольно легко. Но она очень опасна для беременных женщин. Если беременная заболевает краснухой, особенно в первые 3 месяца, то беременность может закончиться выкидышем, рождением мертвого ребенка или ребенка с синдромом врожденной краснухи (поражение мозга,  врожденный порок сердца, слепота, глухота и другие пороки развития). Женщины детородного возраста должны быть невосприимчивы к краснухе, иметь к ней иммунитет. Так как необходимо прекратить циркуляцию вируса среди населения, прививки делают и девочкам, и мальчикам. Женщина также может сделать прививку от краснухи за 3 месяца до планируемой беременности. Вакцинацию против краснухи, так же как и против кори, проводят в 1 год и в 6 лет. Вакцина изредка вызывает небольшое повышение температуры в сроки с 5-го по 13-й день после прививки. Реакция на введение тройных вакцин описана выше.
врожденный порок сердца, слепота, глухота и другие пороки развития). Женщины детородного возраста должны быть невосприимчивы к краснухе, иметь к ней иммунитет. Так как необходимо прекратить циркуляцию вируса среди населения, прививки делают и девочкам, и мальчикам. Женщина также может сделать прививку от краснухи за 3 месяца до планируемой беременности. Вакцинацию против краснухи, так же как и против кори, проводят в 1 год и в 6 лет. Вакцина изредка вызывает небольшое повышение температуры в сроки с 5-го по 13-й день после прививки. Реакция на введение тройных вакцин описана выше.
Свинка
Эпидемический паротит (свинка) — острая вирусная инфекция, при которой поражаются в основном слюнные железы. Они увеличиваются, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение желудочной железы (панкреатит), а также головного мозга (менингит). У мальчиков в подростковом возрасте, юношей, мужчин инфекция может поражать яички (орхит), что может послужить причиной бесплодия. У девочек также могут поражаться яичники (оофалит). Передается эпидемический паротит воздушно-капельным путем, однако распространение вируса возбудителя — не такое широкое, как при кори. Если ребенок изолирован в комнате, то не контактирующие с ним непосредственно дети и взрослые не заражаются.
Вакцина — вирусная живая, ослабленная. Чаще всего реакций на прививку не наблюдают. Может быть повышение температуры с 5-го по 13-14-й день после прививки и очень редко на 1-2 дня припухание слюнных желез. Первый раз вакцину вводят в возрасте 1 год, повторно — в 6 лет.
Не следует удивляться, если вам предложат сделать вакцинацию одновременно несколькими вакцинами: это безопасно и эффективно. Уменьшается количество визитов к врачу, а взаимное действие некоторых вакцин усиливает их иммунное действие. В таких случаях инъекции вакцин производят в разные участки тела.
О календаре прививок и вакцинах мы вам рассказали. Необходимо добавить, что противопоказаний к проведению вакцинаций очень мало: в основном, это острые инфекционные или соматические заболевания. В таких случаях ребенку делают прививку после выздоровления. Врачи и средний медицинский персонал хорошо осведомлены обо всех немногочисленных постоянных противопоказаниях к прививкам. Большую часть детей с хроническими заболеваниями можно и нужно вакцинировать вне обострения этих заболеваний, даже если ребенок продолжает получать лечение.
Советы родителям
Придя на прививку, сообщите врачу некоторые подробности о ребенке:
Скажите, не повышалась ли у ребенка температура в дни, предшествующие вакцинации.
Информируйте врача, не было ли у ребенка ранее судорог или каких-либо проблем с нервной системой, не было ли тяжелых аллергических реакций на яйца или антибиотики (НЕОМИЦИН, СТРЕПТОМИЦИН). При наличии каких-либо аллергических проявлений расскажите врачу, что было с ребенком, на какую пищу, лекарства или что-либо другое были отмечены аллергические реакции. Не забудьте сказать, не было ли ранее на данную вакцину такой тяжелой реакции, что ребенка пришлось положить в
больницу.
Предупредите врача, если ребенок получал иммуноглобулин или переливание крови в последние три месяца.
Обязательно упомяните, какие тяжелые заболевания отмечались в семье (особенно такие, как рак, лейкемия, СПИД).
Если ваш ребенок постоянно получает какие-либо лекарства, не забудьте сообщить об этом врачу.
В день прививки и все последующие дни, если в состоянии ребенка не наблюдается изменений, обычный образ жизни менять не нужно. Ребенка можно купать, с ним можно гулять, его можно кормить, как обычно.
Если температура поднялась до высоких цифр и состояние ребенка заметно ухудшилось, следует вызвать врача.
Если после прививки у ребенка повысилась температура, ухудшилось общее состояние, то от купания и прогулок следует воздержаться в течение нескольких дней, до нормализации состояния.
Место введения противотуберкулезной вакцины на руке не нужно ничем смазывать или накладывать повязку. Если вас что-то смущает, обратитесь к врачу.
Ребенку следует измерять температуру в течение 3 дней после введения вакцины АКДС, убитой полиомиелитной вакцины, вакцины против гепатита В, анатоксинов. При других прививках температуру измеряют, если мать тревожат изменения в состоянии здоровья ребенка (беспокойство, отказ от еды, расстройство стула, рвота и т.п.).
При введении всех вакцин, особенно убитых, в месте введения может появиться уплотнение. Это не страшно, и все должно пройти через несколько дней. Если уплотнение держится дольше 4 дней или появляется еще покраснение и отек — обратитесь к врачу.
Записывайте все необычное, что случилось с ребенком в течение месяца после прививки. С этими записями вы придете к врачу на следующий прием.
В любых случаях значительного изменения состояния здоровья ребенка обращайтесь к врачу.
Чтобы не упустить каких-либо подробностей о ребенке, напишите заранее все указанное выше, а также вопросы, которые вы хотите задать врачу.
Как появились вакцины
200 лет назад английский врач Дженнер нашел способ борьбы с опасной инфекцией — натуральной оспой. Он предложил делать людям прививки, для чего брали материал от коров, больных коровьей оспой. Лица, получившие такую прививку, не заболевали натуральной оспой. От латинского слова vacca — «корова» — и произошло название прививочного материала — «вакцина». В настоящее время в мире используют более 100 вакцин против 40 инфекционных заболеваний.
|
Возраст |
Наименование прививки |
|
Новорожденные (первые 12 часов жизни) |
Первая вакцинация против вирусного гепатита В |
|
Новорожденные 3-7 дней |
Вакцинация против туберкулеза |
|
3 месяца |
Первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита, вторая вакцинация против вирусного гепатита В |
|
4,5 месяца |
Вторая вакцинация против дифтерии, коклюша, столбняка, полиомиелита |
|
6 месяцев |
Третья вирусного гепатита В, дифтерии, коклюша, столбняка, полиомиелита |
|
12 месяцев |
Вакцинация против краснухи, кори и эпидемического паротита |
|
18 месяцев |
Первая ревакцинация дифтерии, коклюша, столбняка, полиомиелита |
|
20 месяцев |
Вторая ревакцинация полиомиелита |
|
6 лет |
Ревакцинация против краснухи, кори и эпидемического паротита |
|
7 лет |
Вторая ревакцинация против дифтерии и столбняка. Ревакцинация против туберкулеза |
|
14 лет |
Третья ревакцинация против полиомиелита, дифтерии, столбняка. Ревакцинация против туберкулеза, если не была проведена в 7 лет |
|
Взрослые |
Ревакцинация против дифтерии, столбняка – каждые 10 лет от момента последней ревакцинации. |
www.9months.ru
обязательная вакцинация, виды, сроки, возможные реакции, советы педиатров
Вакцинация новорожденного ребенка проводится по специально составленному календарю, в который включена и прививка ребенку в возрасте 1 месяц. До этого все нужные прививки вводятся еще в роддоме. И только по прошествии одного месяца ребенку назначается новая вакцина, которая важна для защиты организма маленького малыша от воздействия опасных заболеваний. Перед проведением процедуры родитель должен предварительно узнать, какую прививку делают ребенку в 1 месяц жизни.
Рекомендуемые
По прошествии одного месяца после рождения ребенок еще продолжает оставаться маленьким, его органы и системы только приспосабливаются к окружающей среде. Тем не менее даже в таком раннем возрасте его организм важно защищать от проникновения опасного инфицирования, которое распространено в окружающем воздухе.
Какая прививка в месяц необходима? В этом возрасте новорожденному важно сделать только одну обязательную прививку – повторную вакцинацию против гепатита В.
Обязательной такая вакцинация считается условно, так как в настоящее время не существует никаких законов, которые бы принуждали родителей проводить прививку у новорожденного. В любом случае родители могут написать отказ от прививания.
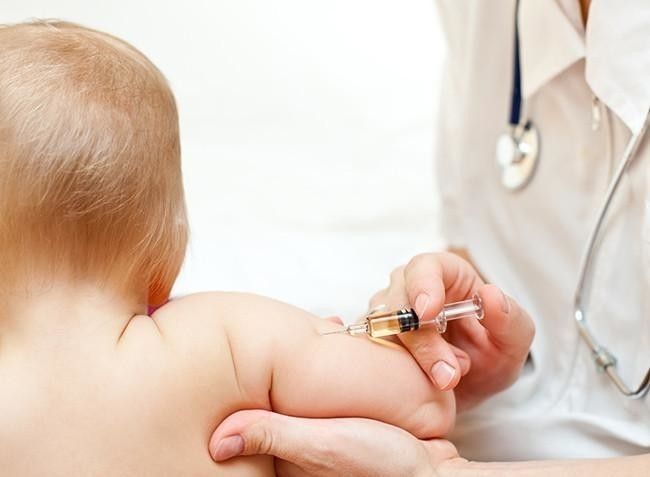
Прививка в 1 месяц ребенку рекомендована только одна. В первый раз вакцинация против гепатита В проводится сразу после появления на свет — еще в роддоме. По прошествии 30 дней родителей приглашают в клинику повторно на вторую плановую вакцинацию от этого же заболевания. Всего же прививок в первый год жизни от гепатита В следует сделать около четырех (третья – в возрасте 2 месяцев, четвертая — уже в год).
При следовании составленной схеме вакцинации у ребенка в короткие сроки образуется стойкий иммунитет против гепатита В, поэтому даже при прямом контакте с источником заражения не произойдет.
Важность проведения процедуры
Какую прививку делают в 1 месяц? При поражении гепатитом В в организме ребенка начинает активно развиваться процесс воспаления в печени. При таком поражении клетки органа в короткие сроки погибают, лишаются своей функциональности, а сам орган перестает функционировать нормальным образом. Дополнительно происходят проблемы с очищением крови, работой пищеварительного процесса и других органов.
В особенности опасно такое состояние для только появившегося на свет ребенка, так как его иммунная система на этот момент еще полностью не развита, что может привести к опасным последствиям. Несмотря на то, что чаще всего организм малыша восстанавливается после терапии гепатита В, есть риск смертельного исхода по причине нарушений работы органа. В этом случае такой риск доходит до одного процента. У некоторых детей начинает провоцироваться хроническая форма болезни.

Вакцинация в раннем возрасте, включая прививку против гепатита в 1 месяц, помогает защитить ребенка от воздействия опасного инфекционного процесса. В особенности необходима такая защита для детей, находящихся в группе риска, в первую очередь это относится к младенцам, рожденным от женщин, которые во время беременности были заражены вирусом гепатита. Таким малышам вакцинация проводится в экстренном порядке по составленной врачом схеме.
Даже если ребенок не состоит в группе риска, то заражение в первые месяцы и годы роста и развития ребенка все равно может произойти. Заразиться ребенок может в следующих случаях:
- При кормлении грудным молоком, если женщина в это время сама заразилась, к примеру, при проведении какой-либо медицинской терапии в клинике.
- При лечении самого малыша: взятие крови на анализ, переливание.
- Малыш может заразиться вирусом при игре в простой песочнице, если случайно возьмет в руки выброшенный шприц, который ранее применялся больным человеком.
- Если в детском саду либо на детской площадке ребенка укусит другой больной малыш с гепатитом В.
Из этого можно вынести, что, несмотря на то что гепатит В, как правило, передается через кровь либо жидкости организма, заражению инфекцией могут быть подвержены все, кто не сделал инъекцию. В этом случае высок риск, что заболеет даже самый аккуратный малыш, за которым тщательно следят родители.
Проводить вакцинацию следует в раннем возрасте, когда ребенок еще минимально контактирует с окружающей средой и предметами.
Подготовка к вакцинации
Родителям нужно не только узнать, какие необходимо делать прививки новорожденному в 1 месяц, дополнительно важно понимать, как следует подготовиться к такой процедуре. Важнее всего выполнить следующие правила:
- Следить за рационом питания ребенка на протяжении всей недели до назначенной процедуры. Запрещено давать ребенку пробовать новые молочные смеси, детские добавки. Также запрещено перегревать ребенка и допускать воздействие на его организм отрицательных факторов.
- Следует провести все профилактические меры, чтобы защитить малыша от воздействия любого инфекционного процесса. Специалисты не рекомендуют на время подготовки посещать с ребенком дома других людей, да и к себе домой пускать друзей и родственников также не следует. Чем меньше будет риск инфицирования, тем выше шанс того, что вся процедура вакцинации пройдет правильно и у ребенка не появятся симптомы ОРВИ либо гриппа.
- В день проведения вакцинации в клинике родители должны внимательно осмотреть ребенка и определить состояние его здоровья. Предварительно важно измерить температуру тела.
- Также за пару дней до похода в клинику родители должны уточнить, какую прививку в 1 месяц ребенку требуется провести, а также назначить точную дату и время проведения процедуры. Дополнительные сведения помогут предотвратить проблемы и сократить время, которое придется проводить в больнице.
Современные вакцины против заболевания отличаются своей эффективностью и безопасностью. Прививка в один месяц ребенка может быть проведена с помощью следующих средств:
- «Вакцина дрожжевая рекомбинантная»;
- «Регевак В»;
- «Эбербиовак»;
- Sci-B-Vac;
- «Энджерикс–В».
Также врач может назначить и некоторые другие вакцины, которые уже прошли проверку и разрешены к применению.
Прививка от гепатита в 1 месяц ребенку поможет защитить его организм от заболевания, проводится она внутримышечно. В этом случае введенное средство поступает в ток крови ребенка, разносится по организму и создает защитный иммунитет. Инъекция вводится чаще всего в бедро, в редких случаях в плечо.
Когда нельзя проводить процедуру
Перед проведением прививки врач проводит осмотр ребенка, чтобы определить возможные противопоказания к вакцинации. К самым распространенным противопоказаниям прививки от гепатита ребенку в 1 месяц относят:
- Наличие у матери ребенка аллергической реакции на хлебобулочные и дрожжевые изделия. Это можно объяснить тем, что в составе рекомбинантной вакцины находятся частички дрожжей. В этом случае вакцинацию нужно либо проводить другим средством вообще отказаться от ее проведения.
- При наличии симптомов аллергии у малыша следует заранее сказать об этом врачу, который сможет точно определить, какую прививку следует сделать ребенку в месячном возрасте, а также посоветует, как предотвратить осложнения.
- Слишком маленький вес малыша. Если новорожденный ребенок весит меньше двух килограмм, то вакцинация от гепатита В может быть проведена позднее, после того как вес ребенка восстановится.
- Проблемы с защитой иммунной системы.
- Наличие в организме ребенка аутоиммунных процессов.
- Заболевания инфекционного характера: при их наличии вакцинацию придется отложить до полного восстановления организма ребенка.
Возможные отрицательные последствия
После прививки в 1 месяц против гепатита В у ребенка могут возникнуть некоторые проблемы, хотя такие случаи не распространены. Что это за неприятные последствия? У некоторых новорожденных могут возникать следующие реакции на прививку от гепатита в 1 месяц:
- на участке введения вакцины появляется выраженное красное пятно;
- сильно повышается температура тела ребенка;
- присутствует общая слабость, недомогание у грудничка и другие симптомы;
- беспричинный понос.
Перечисленные симптомы возникают довольно редко и проходят быстро, всего через несколько дней.
В особо редких случаях (один случай из тысячи) возникают следующие реакции на прививку в 1 месяц:
- высыпания, крапивница;
- анафилактический шок;
- узловая эритема.
Вакцинация от гепатита В не может привести к проблемам с нервной системой и спровоцировать аутоиммунные расстройства.

От компонентов самой прививки заразиться инфекцией нельзя. Используемые вакцины включают в себя не цельный вирус, а лишь единичные частички его внешней оболочки, которые не могут привести к поражению организма. Такие частички лишь образуют иммунный ответ к проникающим в организм возбудителям заболевания.
Важно помнить, что в один месяц новорожденному рекомендовано провести только одну прививку, которая включена в составленный специалистами прививочный календарь. Родители перед проведением процедуры должны не только определить, какая вакцина будет вводиться малышу, но также провести тщательную подготовку к процедуре.
Другие распространенные недуги
В России существует список определенных заболеваний, прививки против которых должны проводиться в обязательном порядке всем детям до одного года. Основные болезни:
- корь;
- краснуха;
- дифтерия;
- коклюш;
- столбняк;
- гемофильная инъекция;
- полиомиелит.
Помимо этого, можно по желанию родителя привить грудничка от гриппа и энцефалита, ветряной оспы и гепатита А.
Против туберкулеза
Туберкулез – тяжелое хроническое заболевание, которое распространяется преимущественно на легкие, костные ткани и головной мозг. При проведении вакцинации ребенку вводятся специальные ослабленные бактерии бычьего туберкулеза, которые защищают его организм от заболевания.
В первый год жизни малыша назначается одна прививка, которая обеспечивает его защитой до семи лет. Недоношенным детям либо детям со сниженным весом вакцина проводится с помощью специальной формы лекарства, в который находится меньшее количество бактерий. В том случае, если иммунитет ребенка недостаточно крепок (что можно диагностировать посредством пробы Манту), через год проводится еще одна прививка.
Виды вакцинации
Так как гепатит В – довольно опасная болезнь, то для нее существует множество схем вакцинации – около трех.
Врачи составили специальные графики вакцинации в результате катастрофического увеличения числа больных детей:
- Стандартная форма: 0-1-6 (первая прививка ребенку против гепатита, проводимая в первые дни его жизни, вторая прививка от гепатита в 1 месяц проводится позже. Такой график вакцинации ребенка считается самым эффективным и распространенным.
- Быстрая схема вакцинации: 0-1-2-12 (первая прививка проводится сразу после рождения малыша, вторая – по прошествии одного месяца, третья – через несколько месяцев, а четвертая – через 12 месяцев.). При такой схеме иммунная защита у малыша вырабатывается быстро, поэтому ее принято использовать для детей, которые находятся в группе риска поражения.
- Экстренная вакцинация: 0-7-21-12 (первая прививка – при появлении ребенка на свет, вторая – по прошествии 7 дней, третья от гепатита – через 21 день, четвертая – ровно через 12 месяцев). Эта схема также применяется для быстрого образования в организме малыша стойкого иммунитета к инфекции – чаще всего перед проведением оперативного вмешательства.
Если прививка против заболевания не была проведена по каким-то причинам в роддоме, то сроки первой вакцинации подбирает лечащий специалист, обговаривая их с родителями. После этого важно следовать одной из указанных выше схем. Если была пропущена вторая прививка и после этого уже успело пройти 5 лет, то график вакцинации начинают заново. Если третья инъекция пропущена, то проводят по второй схеме.
После проведения единичной вакцинации иммунная защита против гепатита В у ребенка формируется только на определенный отрезок времени. Для образования длительной невосприимчивости к поражению составляется график прививки, в который входит около 3 инъекцией. Интервал между всеми инъекциями можно удлинять, но не уменьшать, так как это может спровоцировать появление неполноценного иммунитета у ребенка.
Если говорить о времени действия вакцинации, то есть если весь график прививки был строго выполнен, то переживать за здоровье человека не стоит в течение следующих 22 лет. Именно такой срок продолжает сохраняться защита от гепатита В. В особенности такую вакцинацию важно провести тем малышам, которые состоят в группе риска.
При наличии столбняка, коклюша и дифтерии
Такие заболевания опасны своими токсинами, вырабатываемыми в организме их возбудителями. Смертность от таких заболеваний среди новорожденных является самой высокой. Против поражений врачи создали специальный комплексный препарат, который включает в свой состав токсины дифтерии и столбняка в небольшом количестве.
Такие компоненты помогают организму ребенка вырабатывать иммунитет к указанным поражениям. Первая вакцинация проводится в первые четыре месяца жизни малыша, а последняя — в шесть месяцев. Всего за первый год должно быть проведено около трех прививок.
Поражение полиомиелитом
Полиомиелит – заболевание инфекционного характера, нарушающее работу нервной и эндокринной системы ребенка. Случаев смертельного исхода при таком поражении существует большое количество. Главным осложнением считается паралич. Врачи разработали две вакцины против такого опасного заболевания.
В составе первой находятся живые, но ослабленные вирусы полиомиелита, а в составе второй только белки вирусов. Первые две вакцины осуществляются инактивированным средством, после используется живая оральная поливакцинация.
На протяжении первого года проводят три вакцины от полиомиелита, которые образуют в организме стойкий иммунитет к заболеванию до возраста 10 лет. При проведении вакцинации важно помнить, что далеко не каждый дорогой препарат приносит нужный эффект. У каждого средства есть свои плюсы и минусы, поэтому перед их использованием важно пройти консультацию у врача.
fb.ru
Делать или нет прививки новорожденным?
Аргументы за вакцинацию
Риск возникновения эпидемий опасных болезней сейчас неизмеримо ниже, чем каких-то несколько десятилетий назад, и как раз во многом благодаря прививкам. Однако столкнуться с болезнетворным микроорганизмом по-прежнему можно где угодно. Например, вы можете заразиться воздушно-капельным путем от инфицированного туриста-иностранца, посетившего ваш город. Или привезти домой вирус с зарубежного курорта. В результате от вас заразится и заболеет ваш ребенок. А вот если он получит необходимые прививки в младенчестве, этого почти наверняка не случится.
Есть множество других способов, когда непривитые дети могут подхватить болезнетворный микроорганизм. Например, при контакте с больным туберкулезом. Или играя в песочнице, куда забегают бродячие собаки и кошки. Сделав прививки своему малышу, вы убережете его от этой опасности.
Наконец, особенно важно уберечь детей от болезней в самом уязвимом возрасте – до 1 месяца, когда их иммунитет еще только формируется. И вот тут роль прививок трудно переоценить. Если даже ребенок заболеет, прививка заметно смягчит протекание болезни.
Некоторые уверены, будто младенец, находящийся на грудном вскармливании, почти никогда не болеет. Но это неверно.
Хотя иммунитет у грудничка действительно крепче, чем у ребенка, питающегося искусственными смесями.
Аргументы против прививок
Противники прививок новорожденным приводят такие доводы. Любая вакцинация чревата осложнениями. Эти осложнения в отдельных случаях могут протекать в тяжелой форме и даже привести к смерти.
К сожалению, невозможно предугадать реакцию организма на введение болезнетворного элемента (пусть даже в сильно ослабленной форме). Поэтому такие случаи неизбежны.
Младенец в нашей стране за первые 18 месяцев жизни должен получить целых 9 прививок! А ведь каждая прививка угнетает иммунитет ребенка на срок от 4 до 6 месяцев.
В состав вакцины АКДС (комбинированной вакцины протии коклюша, дифтерии и столбняка) присутствуют, хоть и в очень незначительных количествах, ядовитые вещества – формальдегид и органическая соль ртути. Невозможно предугадать, как они подействуют на уязвимый организм маленького ребенка.
Наконец, по данным медицинской статистики, многие люди, заболевшие дифтерией в 90-х годах, были раньше привиты от этой болезни, причем неоднократно. Но прививки не уберегли их от заболевания.
Поэтому, решая, прививать ли малыша, родители должны хорошенько подумать и взвесить все аргументы за и против прививок.
www.kakprosto.ru


