Пневмококковая инфекция у детей: основные симптомы
Пневмококковая инфекция у детей – это печально, грустно, предстоит длительное лечение и восстановительный период. Но не стоит укорять себя и считать заболевания, вызванные пневмококком, чем-то ужасным и неизлечимым. Важно четко понимать, с чем вы столкнулись и как придется действовать.
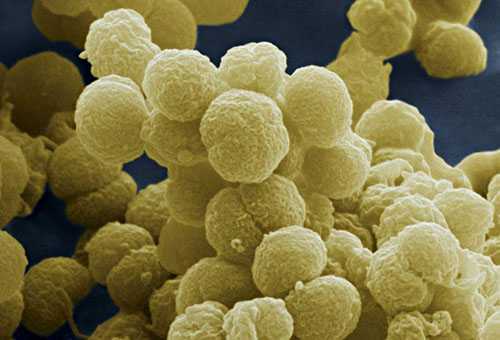
Пневмококк в фас и профиль
Пневмококковая инфекция – это результат жизненной активности одного из представителей стрептококков – Streptococcus pneumoniae. Этот микроорганизм относится к условно-патогенной флоре и обитает в верхних отделах дыхательных путей у всех жителей нашей планеты.
Заболевания, которые вызывает пневмококковая инфекция:
- менингит;
- отит;
- воспаление легких – пневмония;
- септические поражения различных органов и систем.
Микроорганизм неустойчив к различным факторам внешней среды. Его легко победить при помощи доступных дезинфицирующих средств. При высоких температурах – выше 100 градусов Цельсия – гибнет в течение непродолжительного времени. Но не боится высушивания. В сухом виде пневмококк может спокойно прожить 2 месяца.
Заболевания, вызываемые этим организмом, чаще всего встречаются у детей. Это происходит потому, что иммунная система карапуза еще не сформировалась и микроорганизм легко ускользает от клеток-фагоцитов. У взрослых защитные механизмы уже достаточно развиты для нейтрализации патогена.
Достаточно часто встречается носительство. То есть иммунная система этого человека сильна для того, чтобы заболевание не вышло в активную фазу, но при этом он может заражать окружающих.
Причины развития патологии
Врачи выделяют 2 источника заражения:
- пациенты в активной фазе заболевания;
- здоровые носители пневмококка.
Микроорганизм передается воздушно-капельным путем. Достаточно находиться в 3 метрах от зараженного человека, чтобы получить полный набор патогенных микроорганизмов.
В группе риска находятся следующие категории людей.
- Карапузы в возрасте от 0 до 2 лет.
До 6 месяцев малышей защищают мамины антитела при условии, что ребенок находится на грудном вскармливании. После этого возраста защитное действие чужеродных антител резко снижается.
- Дети с нарушениями иммунитета.
Это различные онкопатологии, сердечно-сосудистые заболевания, ВИЧ или СПИД, диабет. В эту группу риска попадают и взрослые, имеющие те же заболевания.
- Взрослые старше 65 лет – из-за возрастных изменений.
Микроорганизм способен вызывать различные заболевания. Симптомы пневмококковой инфекции зависят от локализации воспалительного процесса.
От момента заражения до появления явных симптомов проходит от 1 до 3 суток.

Признаки инфекции у детей
Чаще всего этому заболеванию подвержены дети в возрасте от 6 месяцев до 4 лет. Но и в старшем возрасте ребенок не застрахован от этой патологии, хотя встречается она достаточно редко.
Основная симптоматика:
- стремительное повышение температуры до 40–41°;
- сухой кашель, иногда с мокротой коричневого цвета;
- возможно покраснение щек;
- герпесные высыпания;
- изредка цианоз (посинение) губ и кончиков пальцев;
- может наблюдаться расстройство дефекации;
- боли при дыхании, возможно радирование в область живота.
На анализе крови – повышенный уровень лейкоцитов, увеличение скорости оседания эритроцитов. На рентгеновских снимках наблюдается затемнение пораженной части легкого.
Лечение заболевания:
- антибиотики – часто показано внутривенное введение;
- сульфаниламиды;
- муколитические средства;
- в тяжелых случаях – дренирование или пунктированные очага поражения.
Без правильного лечения болезнь прогрессирует, развивается комплекс осложнений.
Осложнение пневмококковой пневмонии:
- плевриты;
- образование полостей с экссудатом;
- пневмоторакс – накопление воздуха в межальвеолярном пространстве легкого.
Осложнения развиваются на 2–3 сутки после кратковременного улучшения состояния ребенка. Сопровождаются повышением температуры до критических значений, резким лейкоцитозом и СОЭ.
Процесс выздоровления длится от 3 до 4 недель в зависимости от типа заболевания.
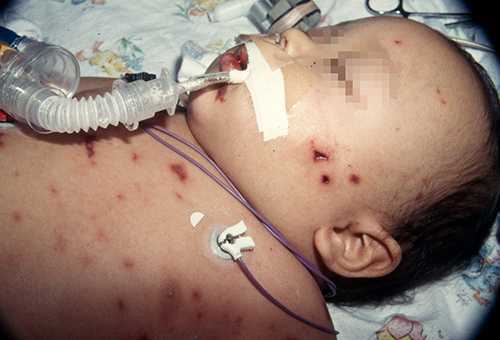
Пневмококковый менингит: признаки и лечение
Пневмококковый менингит – это воспалительный процесс, который захватывает оболочки головного и спинного мозга. Чаще всего болеют дети среднего школьного возраста.
Источники заражения те же, что и у пневмонии:
- контакт с больным человеком;
- контакт с носителем пневмококковой инфекции.
Менингит является следствием, первоначально должен быть воспалительный или гнойный процесс:
- отит;
- гайморит;
- пневмония.
Основная симптоматика
- Острое начало с повышением температуры до 38°, редко до критических значений.
- Интоксикация с появлением симптомов поражения мозга – нарушение сознания, тремор, судороги, головные боли.
- Ребенок отказывается от пищи.
- Тошнота и рвота.
- Малыши кричат длинным стонущим криком.
- У детей до 1 года возможно выпирание родничка, расхождение черепных швов.
- На 2 сутки появляется классический признак – ригидность затылочных мышц.
Важно!
Заболевание тяжелое. При несвоевременной диагностике смертность составляет до 50%. Это происходит в первые 2–3 суток из-за отечности мозговых оболочек.
Если существует первичный очаг – отит, гайморит, – то симптоматика менингита может быть выражена слабо, но смертность гораздо выше, чем после простого контакта с носителем.
Диагноз подтверждается повышенным лейкоцитозом, показатели СОЭ – до 60 единиц, мутным ликвором вплоть до грязно-зеленого цвета с высоким содержанием белка.
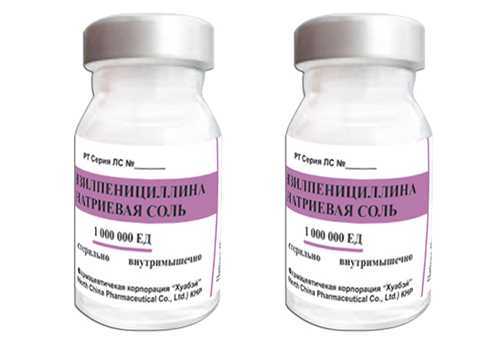
Лечение пневмококкового менингита:
- срочная госпитализация, желательно на реанимобиле;
- после пункции нахождение больного на специальном твердом щите;
- введение иммуноглобулинов и противогрибковых препаратов;
- обильное питье или внутривенное введение регидрационных растворов;
- дегидратационные мероприятия для профилактики отеков;
- препараты для улучшения мозгового кровообращения до 6 месяцев и в реабилитационном периоде;
- в тяжелых случаях показано введение плазмы и лейкоцитарной массы;
- дыхание увлажненным кислородом, по необходимости введение эндотрахеальных трубок и искусственная вентиляция легких;
- антибиотикотерапия. Препарат выбора – бензилпенициллин. Средства второго ряда – цефалоспориновая группа, ванкомицин, сульфониламиды, препараты тетрациклинового ряда.
Выхаживать карапуза придется долго. Некоторые препараты придется принимать до 6 месяцев. Даже при благоприятном исходе возможны осложнения – глухота, слепота, нарушение двигательных функций.

Пневмококковый сепсис: признаки и лечение
Сепсис – это тяжелая патология, которая развивается, когда в кровь попадает пневмококковая инфекция. Народное название этого состояния – заражение крови. Течение тяжелое, спонтанные ремиссии не наблюдаются. Основная симптоматика этого заболевания уникальна тем, что она не зависит от вида возбудителя.
Признаки пневмококкового сепсиса:
- общая интоксикация;
- лихорадка;
- нарушение сердечной деятельности;
- нарушение в работе всех систем организма;
- в анализе крови высокий уровень эритроцитов, повышенная СОЭ.
Диагностика направлена на выявление вида патогена, вызвавшего заболевание. Лечение заключается в массированной антибиотикотерапии, противогрибковой и систематической терапии, детоксикационных мероприятиях.
Лечение проводится только в условиях стационара в реанимационном отделении.
Прогноз заболевания зависит от тяжести, скорости диагностики, ответа организма на лечение. Возможность летального исхода очень высока.
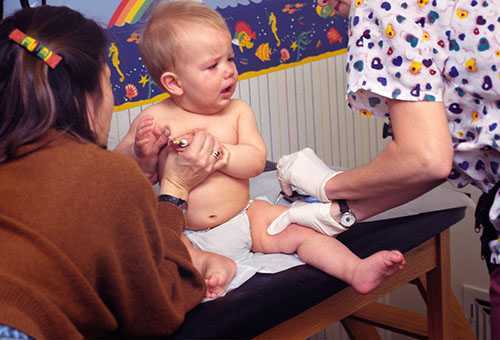
Профилактические мероприятия
Врачи подразделяют все профилактические действия на 3 группы.
- Специфические – это проведение прививок. Во многих странах приняты программы вакцинации против пневмококковой инфекции, в частности от менингита.
- Своевременное лечение и профилактическая санация верхних дыхательных путей.
- Неспецифические методы – изоляция больного с подозрением на инфекцию, ведение здорового образа жизни, занятие спортом, своевременное обращение к врачу.
Важно!
Пневмококковая инфекция – это не приговор! При появлении первых симптомов нужно срочно обратиться в медицинское учреждение. Самолечение недопустимо! Народные методы лечения не работают и недопустимы! Мамы и папы! Только от вас зависит жизнь и здоровье вашего карапуза!
agushkin.ru
симптомы, причины, лечение, профилактика, осложнения
Причины
Пневмококковая инфекция чаще всего развивается у детей, находящихся в определённой группе риска. К ней относятся:
- недоношенные младенцы и дети до двух лет;
- дети, подверженные частым простудным заболеваниям, в возрасте до 5 лет;
- дети, страдающие патологиями дыхательной, сердечно-сосудистой и кровеносной системы;
- дети с аллергическими заболеваниями, иммунодефицитами и сахарным диабетом.
Заражение пневмококковой инфекцией осуществляется воздушно-капельным путём в момент чихания и кашля другого человека. Переносчиком инфекции может быть человек, не имеющий признаков наличия патологии. Провоцирующие факторы – стресс, вирусы, переохлаждение и инфекционные заболевания.
Симптомы
У каждой патологии, вызванной пневмококковой инфекцией, присутствуют свои клинические проявления. Так, при пневмонии проявляются следующие симптомы:
- повышенная температура;
- одышка и кашель;
- болезненные ощущения в грудине;
- выделение мокроты с кровяными прожилками;
- скопление гнойных выделений в грудине.
Пневмония, вызванная пневмококком, у детей характеризуется тяжёлым протеканием.
При пневмококковом отите проявляются следующие симптомы:
- снижение слуха;
- болезненные ощущения в области ушной раковины;
- появление выделений из уха;
- высокая температура.
Менингит, вызванный пневмококком, характеризуется другими признаками. Среди них:
- спутанное сознание;
- напряжение мышц затылка;
- боязнь света;
- лихорадка.
При синусите (воспалительном процессе в околоносовых пазухах) появляются:
- высокая температура;
- отёчность век;
- головные боли.
Диагностика пневмококковой инфекции у ребёнка
Диагностика пневмококковой инфекции осуществляется различными способами. Предварительно врач определяет клинические симптомы заболевания, осматривает ребёнка. Выявить возбудитель патологий посредством визуального осмотра достаточно сложно, поэтому окончательный диагноз устанавливается только после лабораторных обследований. В ходе них исследуется слизь из ротоглотки, кровь, воспалительные экссудаты. Проводится бактериологический посев, микроскопия мазков, окрашенных по Грамму и Гису, а также применяется серологический метод, в ходе которого осуществляется исследование крови на наличие пневмококка.
Осложнения
Осложнения пневмококковой инфекции весьма разнообразны. Зависят они от формы заболевания, которую вызвал пневмококк. Так, если у ребёнка возникла пневмония, она может привести к дыхательной и сердечной недостаточности. При несвоевременном лечении или отсутствии терапии возможен летальный исход.
Если пневмококк стал причиной развития менингита у ребёнка, могут возникнуть различные тяжёлые последствия. Главные из них – отёк головного мозга, остановка деятельности лёгких и сердца. При сепсисе случаи летального исхода достигают 50%.
После того, как ребёнок перенёс пневмококковую инфекцию, у него формируется кратковременный специфический иммунитет. Он не защищает от возможности повторного заражения инфекцией.
Таким образом, при обнаружении симптомов патологий, которые могут быть вызваны пневмококком, ребёнка незамедлительно следует показать врачу. Категорически запрещено заниматься самолечением, так как необдуманные действия могут вызвать тяжёлые последствия и даже смерть ребёнка.
Лечение
Что можете сделать вы
При обнаружении симптомов любых простудных заболеваний, которые могут быть вызваны пневмококковой инфекцией, вам следует незамедлительно обратиться к врачу. Не стоит лечить ребёнка самостоятельно, так как избавиться от пневмококковой инфекции достаточно сложно, а при отсутствии требуемой терапии у детей могут развиться серьёзные осложнения, вплоть до летального исхода. Таким образом, любые подозрения на пневмонию, синусит, менингит, отит и другие виды заболеваний требуют немедленного обращения к врачу.
Что делает врач
Лечение пневмококковой инфекции требует применения определённых препаратов. Пневмококк адаптирован к различным антибиотикам, поэтому необходимо строго следовать той схеме терапии, которую назначит врач.
Ребёнок в ходе лечения патологии должен обязательно соблюдать постельный режим. Важно обеспечить ему обильное питьё. В качестве препаратов, используемых в ходе терапии, могут приниматься антибиотики, различные витамины, иммуномодуляторы. Принимать антибиотики обычно назначают в комплексе со средствами, содержащими лактобактерии, нормализующие микрофлору кишечника. В противном случае, у детей может начаться дисбактериоз кишечника. После снижения симптоматики заболеваний ребёнку могут назначить массаж и различные физиотерапевтические процедуры.
Профилактика
Существует несколько профилактических мероприятий, позволяющих предупредить развитие пневмококковой инфекции. Одно из них – это вакцинация, которая обычно проводится детям раннего возраста. В вакцинах не присутствует возбудителя заболевания, они состоят из полисахаридов пневмококков различных видов. Введение прививок осуществляется в соответствии с разными схемами, которые зависят от возраста ребёнка. Иммунитет к инфекции вырабатывается спустя две недели после прививки и действует около пяти лет.
Также к числу профилактических мероприятий, позволяющих предупредить пневмококковую инфекцию, относятся:
- употребление витаминов и иммуномодуляторов;
- своевременное лечение простудных заболеваний;
- закаливание ребёнка;
- употребление в пищу полезных продуктов;
- исключение контактов с больными людьми.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всёВооружайтесь знаниями и читайте полезную информативную статью о заболевании пневмококковая инфекция у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как пневмококковая инфекция у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга пневмококковая инфекция у детей, и почему так важно избежать последствий. Всё о том, как предупредить пневмококковая инфекция у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания пневмококковая инфекция у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание пневмококковая инфекция у детей?
Берегите здоровье близких и будьте в тонусе!
detstrana.ru
Пневмококковая инфекция (пневмококк): прививка, лечение
Пневмококковая инфекция – комплекс патологий, развивающихся преимущественно у детей и проявляющихся разнообразными клиническими симптомами. Это острый антропоноз с воздушно-капельным механизмом передачи возбудителя, вызываемый пневмококком и поражающий ЛОР-органы, легкие и центральную нервную систему. Благодаря массовой вакцинации населения и введению пневмококковой вакцины в Национальную программу иммунизации существенно снизилась заболеваемость пневмококковой инфекцией и уменьшилось число носителей Streptococcus pneumoniae.
В группу пневмококковой инфекции входят воспалительные заболевания легких, мозговых оболочек, среднего уха, эндокарда, плевры, суставов и прочих органов.
Пневмония — наиболее распространенная клиническая форма патологии, являющаяся осложнением других заболеваний — гриппа, кори, отита, ОРВИ. Воспаление легких пневмококковой этиологии является одной из самых частых причин детской смертности. Эпидемии и пандемии гриппа всегда характеризовались тяжелым состоянием больных и большим количеством смертельных исходов, причиной которых становилась пневмококковая пневмония. Антибактериальный контроль над инфекцией был эффективным лишь некоторое время. Постепенно бактерии утратили свою чувствительность к антибиотикам и стали полностью резистентны к большинству из них. Появилась необходимость в создании и разработке вакцин.
На сегодняшний день пневмококковая инфекция лидирует во всем мире по развитию заболеваний верхних дыхательных путей и бронхо-легочной патологии. В наш век высоких технологий смертность от этих патологий все еще остается высокой. Прививка от пневмококка поможет предотвратить развитие серьезных заболеваний, вызывающих опасные для жизни осложнения.
Этиология
Streptococcus pneumoniae или пневмококк — грамположительный, факультативный анаэроб, имеющий липополисахаридную капсулу с веществом, препятствующим фагоцитированию микробов лейкоцитами. Капсула — фактор патогенности пневмококка, позволяющий выживать микробам в организме маленьких детей и вызывать развитие заболеваний. У взрослых лиц иммунная системы справляется с инфекцией и нейтрализует болезнетворные бактерии.
Пневмококк — неподвижный диплококк ланцетовидной формы, являющийся нормальным обитателем микрофлоры человека. Они обладают отрицательной каталазной и оксидазной активностью, требовательны к питательным средам: растут на кровяном агаре и в сывороточном бульоне. При повышенном содержании углекислого газа в атмосфере их рост усиливается. Эти микробы малоустойчивы во внешней среде. Они быстро погибают при кипячении и воздействии дезинфектантов, но долго сохраняются в высушенной мокроте.
Пневмококк – один из самых грозных микробов, устойчивых к ряду антибактериальных средств. Антибиотикорезистентность создает определенные сложности в лечении патологий. S. рneumoniae устойчив к пенициллинам и макролидам. В настоящее время известно около 100 серотипов пневмококков, 23 из которых вызывают тяжелые заболевания у человека.
Эпидемиология
Пневмококки обнаруживаются в носоглоточной слизи и мокроте больных клиническими формами патологии. Источником инфекции часто становится бактерионоситель – человек без выраженного симптомокомплекса.
Заражение происходит аэрогенным механизмом, который реализуется воздушно-капельным путем. Во время чихания, кашля или разговора микробы выделяются во внешнюю среду и в виде аэрозольного облака распространяются на расстояние более 3 метров. В эпителиоцитах слизистой глотки пневмококки находятся длительное время, не оказывая своего патогенного воздействия. Снижение иммунной защиты приводит к развитию патологии.
Не менее распространенным путем заражения является эндогенный. Пневмония — нередко вторичная инфекция, протекающая на фоне ОРВИ или вирусного воспаления бронхов. Дыхательный эпителий, пораженный микробами – благоприятный фон для внедрения пневмококков. Известны случаи внутриутробного инфицирования плода.

Заболеваемость пневмококковой инфекцией повышается в весенне-зимний период, когда у людей снижается общая резистентность и возникает дефицит витаминов.
Лица, в наибольшей степени восприимчивые к пневмококку:
- Дети,
- Страдающие хроническим воспалением внутренних органов, эндокринными патологиями, онкозаболеваниями,
- ВИЧ-инфицированные,
- Дети с частыми ОРЗ,
- Посещающие детские коллективы,
- Пожилые люди, находящиеся в домах престарелых,
- Перенесшие спленэктомию,
- Алкоголики, курильщики и наркоманы,
- Затяжные лежачие больные,
- Жители Аляски и индейцы Америки,
- Военнослужащие, заключенные и прочие, пребывающие в условиях скученности.
Подбором пациентов групп риска и проведением вакцинации занимается лечащий врач, а в случае массовой иммунизации — учреждение здравоохранения, ответственное за вакцинопрофилактику.
Факторы, способствующие развитию патологии инфицированных органов:
- Переохлаждение,
- Переутомление,
- Психическое перенапряжение,
- Стресс,
- Дефицит питания,
- Травматические повреждения,
- Снижение местного иммунитета,
- Табакокурение,
- Скученность,
- Загрязненность и загазованность воздуха в помещении,
- Гиповитаминозы.
Симптоматика
Инкубационные период пневмококковой инфекции составляет в среднем 3 дня. У инфицированных обычно развивается пневмония, средний отит, риносинусит, гнойный менингит, эндокардит, плеврит, перитонит, артрит или сепсис.
Пневмония
Заболевание начинается остро: у больных повышается температура тела до фебрильных значений, возникает озноб, потливость, сильное недомогание, головная боль, бессонница, миалгия, одышка, тахикардия, гипотония, снижение аппетита, вздутие живота, налет на языке, тошнота и даже рвота.
 Затем появляется типичный признак заболевания — кашель. Вначале патологии он сухой, а по мере развития инфекции становится влажным, продолжительным, мучительным. Отделяемая мокрота имеет различный цвет и характер: она бывает слизисто-гнойной, «ржавой», желтовато-зеленоватой, кровавой. В процессе излечения пневмонии кашель исчезает.
Затем появляется типичный признак заболевания — кашель. Вначале патологии он сухой, а по мере развития инфекции становится влажным, продолжительным, мучительным. Отделяемая мокрота имеет различный цвет и характер: она бывает слизисто-гнойной, «ржавой», желтовато-зеленоватой, кровавой. В процессе излечения пневмонии кашель исчезает.
При воспалении легких появляется поверхностная или глубокая боль в груди. Она заставляет больных принимать вынужденное положение, лежа на здоровой стороне и приподняв туловище. У пациентов возникает одышка, дыхание становится поверхностным и затрудненным. У грудничков на фоне высокой температуры и выраженной интоксикации наблюдается потеря сознания и судороги.
Протекает пневмококковая пневмония в 2 морфологических формах – крупозной и очаговой:
- Крупозная пневмония имеет тяжелое течение. Отличительные черты заболевания: лихорадка, неестественный румянец на щеках, акроцианоз, интенсивная боль в груди, «ржавая» мокрота, угнетение сознания. Дыхание становится частым и поверхностным. Пораженная сторона отстает в акте дыхания. Осложнения – острая дыхательная недостаточность, абсцесс легкого, плеврит, сердечная дисфункция.
- Очаговая пневмония осложняет течение ОРВИ и проявляется слабостью, одышкой, кашлем с мокротой, повышенной потливостью, бледностью и влажностью кожи, мелко- и среднепузырчатыми хрипами. Воспалительный инфильтрат в легком рассасывается в течение месяца. Осложнениями очаговой пневмонии являются: осумкованный плеврит, эмпиема плевры, легочные абсцессы.
Иммунизация с использованием пневмококковой вакцины проводится для профилактики развития опасных осложнений пневмонии. Ведь намного проще предупредить заболевание, чем потом принимать различные медикаменты.
Менингит
Гнойный менингит возникает при распространении пневмококковой инфекции из пораженных легких, уха, сосцевидного отростка, придаточных пазух носа.
Общие симптомы воспаления оболочек мозга пневмококковой этиологии:
- Головная боль на фоне лихорадки и озноба,
- Гиперчувствительность на внешние раздражители.
У детей повышается температура тела, возникает беспокойство и постоянный плач.
Менингеальный синдром проявляется:
 Ригидностью затылочных мышц,
Ригидностью затылочных мышц,- Характерной «менингеальной позой»,
- Дезориентацией в пространстве,
- Светобоязнью и гиперакузией,
- Миалгией и артралгией,
- Расстройством психики,
- Высыпаниями на коже,
- Судорогами.
У больных ликвор вытекает под давлением, он мутный, содержит 90% нейтрофилов и много белка.
Отит
Пневмококковый отит чаще всего поражает орган слуха у детей и проявляется:
- Жаром,
- Болью и шумом в ушах,
- Появлением гнойных выделений,
- Заложенностью и дискомфортом в ухе,
- Гиперчувствительностью к слуховым раздражителям,
- Нарастанием тугоухости.
Сепсис
Интоксикационный синдром лежит в основе пневмококкового сепсиса. У больных повышается температура тела, появляются озноб, потливость, слабость, суставная и головная боль, увеличивается селезенка, появляются признаки поражения внутренних органов и подкожные кровоизлияния, учащается пульс, нарушается дыхание и кровообращение. Это самая тяжелая форма пневмококковой инфекции, приводящая в 50% случаев к летальному исходу.
Риносинусит
Риносинусит характеризуется хроническим течением и проявляется поражением гайморовой пазухи и решетчатого лабиринта.
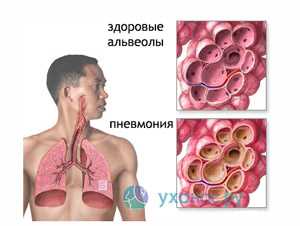
Заболевание проявляется следующими симптомами:
- Болью в области пораженной пазухи, отеком слизистой, появлением слизисто-гнойных выделений,
- Головной болью, отечностью лица,
- Ослаблением обоняния и гнусавостью голоса.
Инфекционный процесс, распространяясь на мозговые оболочки, приводит к развитию менингита.
Эндокардит
При пневмококковом эндокардите поражаются створки клапанов сердца, которые разрываются, что заканчивается развитием сердечной недостаточности.
Клинические признаки инфекционного эндокардита:
- Лихорадка, озноб, потливость,
- Анорексия, слабость, головная боль,
- Бедность кожи, появление на ней точечных геморрагий,
- Регионарный лимфаденит,
- Воспаление крупных суставов,
- Сердечные шумы,
- Фаланги пальцев приобретают вид «барабанных палочек», а ногти – «часовых стекол».
Артрит
Симптомами пневмококкового артрита являются:
- Отек и гиперемия сустава,
- Боль,
- Изменение структуры сустава,
- Потеря функций,
- Общая интоксикация организма.
Перитонит
Пневмококковый перитонит — тяжелая и очень редкая патология, возникающая у лиц с циррозом печени, осложненным асцитом.
Диагностика
Диагностика пневмококковой инфекции включает сбор жалоб, анамнеза, осмотр больного и дополнительные методы исследования — лабораторные и инструментальные.
У больного берут на анализ мокроту или мазок из зева, которые отправляют в микробиологическую лабораторию на исследование. В зависимости от клинической картины биологическим материалом могут быть кровь, спинномозговая жидкость, воспалительный экссудат, пунктат.
- Бактериоскопическое исследование материала — окраска препаратов по Грамму и последующая их микроскопия. Специалисты обнаруживают на предметном стекле синие ланцетовидные диплококки. Для обнаружения капсулы мазки окрашивают метиленовым синим.
- Культуральное исследование – посев отделяемого носоглотки на селективные среды, полная идентификация возбудителя до рода и вида, определение чувствительности к антибиотикам.
- Серодиагностика – постановка реакции агглютинации.
Лечение
Больным с пневмококковой инфекцией показан постельный режим во время всего лихорадочного периода, правильное питание, достаточное количество потребляемой жидкости и исключение пищевых аллергенов.
Госпитализируют в стационар детей с острой пневмонией.
Этиотропная терапия заключается в назначении больным антибиотиков после получения результатов микробиологического исследования биоматериала. Пневмококки чувствительны к препаратам из группы:
- Пенициллинов – «Ампициллин», «Оксациллин», «Амоксициллин»;
- Цефалоспоринов – «Цефтриаксон», «Цефотаксим», «Цефазолин»;
- Фторхинолонов – «Офлоксацин», «Ципрофлоксацин»;
- Карбопинемов – «Имипенем», «Меропенем».
Патогенетическое лечение включает:
- Дезинтоксикацию — внутривенное введение коллоидных и кристаллоидных растворов;
- Улучшение микроциркуляции – «Кавинтон», «Трентал»;
- Разжижение и удаление мокроты – «АЦЦ», «Амбробене», «Бромгексил»;
- Нормализацию работы сердца – «Триметазидин», «Милдронат», «Панангин»;
- Коррекцию защитных функций организма – «Иммунал», «Имунорикс», «Исмиген»;
- Восстановление нормальной микрофлоры в организме – «Бифиформ», «Линекс», «Аципол».
Симптоматическое лечение заключается в применении:
 Жаропонижающих средств – «Нурофен» и «Панадол» детям, «Фервекс» и «Парацетамол» взрослым;
Жаропонижающих средств – «Нурофен» и «Панадол» детям, «Фервекс» и «Парацетамол» взрослым;- Анальгетиков – «Кеторол», «Баралгин», «Анальгин»;
- Противовоспалительных препаратов – «Ибупрофен», «Нимесил», «Диклофенак»;
- Антигистаминных средств – «Супрастин», «Тавегил», «Зиртек»;
Отвлекающая и местная терапия — щелочные ингаляции, отвары лекарственных трав, орошение зева антисептиками, закапывание носа и глаз противовоспалительными каплями.
Физиотерапия — УВЧ-терапия, лечебная физкультура, ингаляции.
Вакцинация, профилактика
Неспецифическая профилактика
Неспецифические профилактические мероприятия направлены на раннее выявление и изоляцию больных, рациональное питание, поддержание иммунитета, прием витаминов, борьбу с табакокурением и алкоголизмом, закаливающие процедуры, выявление и лечение бактерионосителей.
Специфическая профилактика
Специфическая профилактика — иммунизация населения одной из трех разрешенных в России вакцин: «Превенар», его аналог «Сифлорикс» и «Пневмо-23».

«Превенар»
Вакцина «Превенар» бывает 2 видов: «Превенар-7» и «Превенар-13», которые отличаются количеством штаммов, входящих в их состав. Эта вакцина применяется только у детей до 2-летнего возраста. Она содержит очищенные полисахариды, полученные из бактериальной клетки пневмококков. Патологический процесс у детей не развивается, поскольку в вакцине нет самого микроба.
«Превенар» – американская вакцина нового поколения. Иммунный ответ на нее выше, а, следовательно, эффект лучше. Иммунизацию проводят с 6 недель и до 5 лет по схеме: 3 прививки с интервалом 2 месяца, а затем ревакцинация в год.
После вакцинации в течение 2 недель вырабатывается иммунитет, который сохраняется 5 лет. Вакцина «Превенар» защищает детский организм от 7 видов пневмококка, у взрослых ее эффективность снижается до 50%.
Вакцину вводят внутримышечно или подкожно в бедро. Ее же используют для лечения бактерионосительства. У лиц с заболеваниями органов дыхания, вызванных пневмококком, после введения вакцины количество бактериальных клеток в крови значительно сокращается. Вакцина стимулирует иммунную систему больных и контролирует размножение бактерий.
«Синфлорикс»
Бельгийская вакцина «Синфлорикс» эффективна в отношении 10 серотипов пневмококка и гемофильной палочки. Механизм действия и график прививок такой же, как у «Превенара». После прививки дети могут почувствовать слабость и недомогание, но эти симптомы проходят самостоятельно через пару дней.
«Пневмо-23»
Вакциной «Пневмо-23» прививают детей старше 2 лет и взрослых до 65 лет. Дети более младшего возраста к ней нечувствительны. Эта вакцина французского производства защищает организм человека от 23 типов пневмококка и предотвращает заболевания, вызванные ими. Инъекция препарата довольно болезненна, риск развития побочных эффектов высок. Прививку от пневмококковой инфекции делают в дельтовидную мышцу однократно с последующей ревакцинацией через 3 года.
Перечисленные выше вакцины обладают высокой иммуногенностью и низкой реактогенностью. После вакцинации в течение 14 дней возрастает в 2 раза концентрация специфических антител у большинства привитых лиц. У них формируется стойкий иммунитет практически ко всем опасным пневмококковым заболеваниям.
Противопоказания к проведению любой вакцинации:
 Аллергия,
Аллергия,- Повышенная чувствительность при предшествующем введении,
- Гиперчувствительность к компонентам препарата,
- Беременность,
- Острые и хронические заболевания в стадии декомпенсации,
- Лихорадка.
Вакцинацию проводят спустя месяц после исчезновения всех симптомов острой патологии. При легком насморке интервал сокращают до семи дней. Разрешено делать прививку от пневмококковой инфекции только после стабилизации общего состояния больного и нормализации температуры тела. Привитые лица должны избегать контактов с больными острыми респираторными инфекциями.
Поствакцинальные осложнения
Возможные осложнения и побочные действия после вакцинации:
- Кожная реакция на месте инъекции в виде инфильтрата, отека и быстро проходящей болезненности,
- Кратковременное ограничение подвижности конечности,
- Лихорадка,
- Плаксивость у детей, раздражительность,
- Нарушение режима сна,
- Отказ от еды,
- Крапивница, дерматит, зуд,
- Приливы крови к лицу,
- Отек Квинке,
- Анафилактический шок,
- Гипотонический коллапс.
Чтобы избежать развития поствакцинальных осложнений, необходимо соблюдать инструкцию и технику вакцинации, выдерживать интервалы между прививками. Следует заранее посетить врача, если у ребенка имеется острое заболевание, или он является аллергиком. Детский врач подскажет, как избежать или смягчить негативное воздействие вакцины. Он может назначить ребенку профилактический препарат, который дают в день прививки и в течении нескольких дней после нее. Следует прекратить прием антибиотиков за пару дней до вакцинации. Если врач опасается делать прививку ребенку амбулаторно, ее проводят в стационаре.
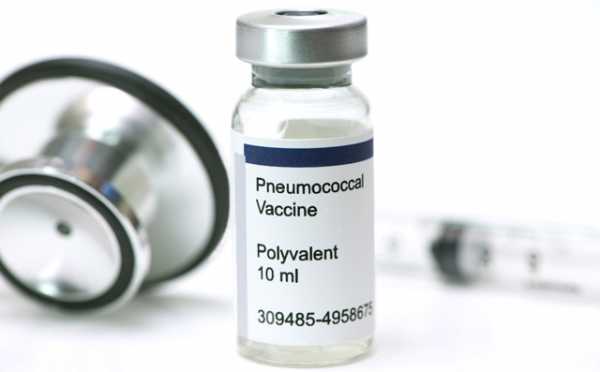
Перед проведением прививки врач проводит осмотр ребенка, измеряет температуру тела, назначает анализы крови и мочи, опрашивает родителей об имеющихся противопоказаниях. Он предупреждает пациента и родителей вакцинируемого ребенка о возможных поствакцинальных реакциях и осложнениях. Родители дают письменное согласие на проведение вакцинации.
Чтобы прививка надежно защищала ослабленный организм, необходимо правильно определить показания к ее проведению, отобрать подлежащих иммунизации лиц, выдержать сроки вакцинации, изучить иммунологические свойства вакцины.
Благодаря вакцинации заболеваемость пневмонией заметно снизилась в организованных детских коллективах. У детей сократился рост аденоидной ткани, нормализовался слух у лиц с тугоухостью, снизилась частота обострений бронхиальной астмы и прочих хронических заболеваний органов дыхания, уменьшилось число амбулаторных посещений врача и госпитализации детей до 2 лет с пневмониями.
Ученые и медики единогласно утверждают, что прививка против пневмококковой инфекции обязательна. Вакцинация населения — самый эффективный, а порой единственный, способ борьбы с массовой заболеваемостью, позволяющий остановить распространение эпидемий. Благодаря пневмококковым вакцинам дети первого года жизни оказались защищены от опасной инфекции.
Видео: пневмококковая вакцина – доктор Комаровский
Мнения, советы и обсуждение:
uhonos.ru
Пневмококковая инфекция (пневмококк) — симптомы, лечение
Новости по теме
Дополнительные материалы
Общие сведения
Во всем мире заболевания, вызываемые Streptococcus pneumoniae (S. Pneumoniae или пневмококками) и относящиеся к пневмотропным инфекциям, представляют собой одну из серьезнейших проблем для общественного здравоохранения.
Выделяют инвазивные и неинвазивные формы пневмококковых заболеваний. К инвазивной пневмококковой инфекции (ИПИ) относится целый ряд тяжелых и угрожающих жизни заболеваний: бактериемия без видимого очага инфекции, менингит, пневмония, сепсис, перикардит, артрит. Неинвазивные формы пневмококковой инфекции — это бронхит, внебольничная пневмония, отит, синусит, конъюнктивит.
По статистике до 70% всех пневмоний, около 25% средних отитов, 5-15% гнойных менингитов, около 3% эндокардитов вызываются пневмококком S. Pneumoniae.
Пневмококковая инфекция, как правило, является осложнением других инфекций. Примеры – пневмококковая пневмония, воспаление среднего уха (отит) у детей после или на фоне перенесенного гриппа, или кори, или любой другой респираторной вирусной инфекции.
Пневмококковая инфекция распространяется воздушно-капельным путем, например, при кашле (особенно при тесном контакте). Источником инфекции может быть человек без всяких клинических проявлений. Сведения о сезонности для заболеваний, вызываемых S. Pneumoniae, достаточно противоречивы. Однако ряд авторов отмечают повышение заболеваемости в осенне-зимний период, свойственное целому ряду и других пневмотропных инфекций.
Дети первых лет жизни являются основными носителями пневмококков, заражая взрослых. При обычной у взрослых частоте носительства 5–7% среди взрослых, проживающих с детьми, она достигает 30%.
Вероятность заболеть
Самая высокая заболеваемость тяжелыми пневмококковыми инфекциями регистрируется у детей в возрасте до 5 лет и среди пожилых людей (старше 65 лет). Особенно беззащитными перед пневмококком оказываются маленькие дети до 2 лет, чей организм не в состоянии противостоять инфекции. Для этой возрастной группы – это инфекция №1 и наиболее частая причина тяжелых форм пневмонии, отита, менингита. Среди пожилых лиц наиболее уязвимы те, кто постоянно находятся в специальных учреждениях по уходу за престарелыми.
Кроме того, к группам риска по заболеваемости пневмококковой инфекцией относятся дети и взрослые с хроническими заболеваниями сердечно-сосудистой, дыхательной систем, сахарным диабетом, циррозом печени, хронической почечной недостаточностью, болезнью Ходжкина; дети и взрослые с онкогематологическими заболеваниями; ВИЧ-инфицированные; дети и взрослые с подтеканием спинно-мозговой жидкости; дети и взрослые после кохлеарной имплантации; дети и взрослые с серповидно-клеточной анемией; с анатомической аспленией, или планирующие или уже подвергшиеся удалению селезенки. Сюда же следует отнести так называемые «организованные» контингенты (дети, посещающие ДДУ, студенты, проживающие в общежитиях, военнослужащие, жители домов инвалидов, заключенные и другие взрослые и дети, пребывающие в условиях скученности). Наличие вредных привычек (алкоголь, курение) также относится к факторам риска.
Симптомы
Симптомы пневмококковой инфекции, вызывающую пневмонию, включают лихорадку, кашель, одышку и боль в груди. Симптомы пневмококкового гнойного менингита — ригидность затылочных мышц, сильная головная боль, лихорадка, спутанность сознания и нарушение ориентации, светобоязнь. Начальные проявления пневмококковой бактериемии (заражение крови, самая тяжелая форма с летальностью до 50%) могут быть сходны с некоторыми симптомами пневмонии и менингита, а также включать боли в суставах и озноб.
В связи с этим, медики вновь и вновь предупреждают об опасности самолечения! Нельзя пытаться справиться с заболеванием самостоятельно, руководствуясь в качестве методического пособия рекламными роликами различных препаратов и их доступностью в аптечных сетях.
Осложнения после перенесенного заболевания
Особой тяжестью отличается пневмококковый менингит, частота которого составляет около 8 на 100 тыс. детей до 5 лет. В среднем около 83% случаев наблюдаются среди детей в возрасте младше 2-х лет. Несмотря на то, что пневмококк Streptococcus pneumoniae занимает третью позицию после Haemophilus influenzae тип b (гемофильная инфекция тип b) и Neisseria meningitidis (менингококковая инфекция) в качестве инфекционного агента, ответственного за развитие данного заболевания, прогноз при пневмококковом менингите гораздо серьезней. Осложнения в виде задержки умственного развития, нарушения двигательной активности, эпилепсии и глухоты встречается достоверно чаще, чем в исходе бактериальных менингитов иной этиологии.
Пневмония, вызванная пневмококком S. pneumoniae, чаще других осложняется эмпиемой легких (скопление гноя в плевральной полости, вызывающее уменьшение дыхательной поверхности легочной ткани), что приводит к летальному исходу (до 2/3 случаев для эмпиемы). В России из 500 тыс. случаев пневмоний в год пневмококковую этиологию имеют 76% — у взрослых и до 90% — у детей в возрасте до 5 лет. Частота пневмококковых пневмоний среди детей до 15 лет составляет 490 случаев на 100 тыс., в возрасте до 4 лет – 1060 случаев на 100 тыс.
Пневмококковая бактериемия в большинстве случаев (до 80%) протекает с симптомами лихорадки без очага инфекции. Частота встречаемости бактериемии, обусловленной именно S. pneumoniae, составляет 8-22% у детей раннего возраста. Именно пневмококковый сепсис с развитием тяжелого шокового повреждения органов является самой тяжелой и жизнеугрожающей формой пневмококковой инфекции. Частота данной нозологической формы у детей до 5 лет в среднем составляет 9 000 случаев в год; уровень смертности достигает 20-50%.
Согласно мировой статистике, доля пневмококковых средних отитов составляет от 28 до 55% всех зарегистрированных случаев. Пневмококковые острые средние отиты отличаются более тяжелым течением и высоким риском отогенных осложнений, склонностью к в том числе перфорации барабанной перепонки. Пневмококковый отит является самой частой причиной снижения слуха у детей.
Риск развития пневмококковых инфекций:
- У здоровых риск составляет 8,8 на 100 000.
- У пациентов с сахарным диабетом – 51,4.
- У взрослых с хроническими заболеваниями легких – 62,9.
- У пациентов с хроническими заболеваниями сердца – 93,7.
- у страдающих раком – 300,4.
- У ВИЧ-инфицированных – 422,9.
- У пациентов с онкогематологическими заболеваниями – 503,1 на 100 000.
Смертность
По данным ВОЗ, пневмококковая инфекция признается самой опасной из всех предупреждаемых вакцинопрофилактикой болезней и до внедрения универсальной вакцинации ежегодно приводила к смерти 1,6 млн. человек, из которых от 0,7 до 1 млн. — дети, что составляет 40% смертности детей первых 5 лет жизни.
Лечение
Глобальной проблемой в мире является рост устойчивости (резистентности) пневмококка к антибиотикам – это означает, что лечение пневмококковой инфекции антибиотиками зачастую неэффективно. Главным фактором развития антибиотикоустойчивости пневмококка является нерациональный прием антибактериальных препаратов. При проведении мониторинга в 2004-2005 гг. 11% штаммов пневмококка были устойчивы в пенициллинам, 7% — к макролидам, 40,8% — к ко-тримоксазолу. Но уже в 2011-2012 гг. аналогичное исследование показало, что уже 29% штаммов S. pneumoniae имеют сниженную чувствительность или резистентны к пенициллину, 26% штаммов — резистентны к макролидам, 50% штаммов — к ко-тримоксазолу. По последним данным, до 10% штаммов пневмококковой инфекции приобрели резистентность и к комбинациям пенициллина широкого спектра действия с ингибиторами β-лактамаз, что прогностически крайне неблагоприятно, так как в связи с быстротечным развитием заболевания (2-3 дня) времени на определение чувствительности к антибиотикам, как правило, нет, и пациенты с тяжелым течением пневмококковой инфекции нередко погибают, несмотря на введение стандартных антибактериальных препаратов.

Эффективность вакцинации
По данным ВОЗ, мировой опыт показал, что массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей, и более, чем на треть — заболеваемость всеми пневмониями и отитами. Носительство пневмококков у детей сокращается, соответственно меньше болеют и невакцинированные дети и взрослые. По прогнозам Всемирной организации здравоохранения, глобальное использование вакцинации от пневмококковой инфекции позволит предотвратить 5,4 — 7,7 миллионов детских смертей к 2030 году.
Вакцинация – это единственный высокоэффективный способ существенно повлиять на заболеваемость и смертность от пневмококковых инфекций и понизить уровень антибиотикорезистентности S. pneumoniae. Имея подтверждение безопасности и эффективности пневмококковых конъюгированных вакцин, ВОЗ и ЮНИСЕФ считают необходимым включить эти вакцины для детей во все национальные программы иммунизации. При этом, следует обратить внимание, что максимальный защитный эффект достигается при рутинной вакцинации всех детей до 2-х лет, а не только пациентов групп риска.
Вакцины
Для борьбы с пневмококковой инфекцией вакцинация используется уже более 30 лет. С 1981 г. стала применяться пневмококковая полисахаридная вакцина. С 2000 года в международной практике для иммунопрофилактики пневмококковой инфекции у детей раннего возраста начали использоваться пневмококковые конъюгированные вакцины.
На сегодняшний день в России зарегистрированы следующие вакцины: две пневмококковые конъюгированные вакцины (10-валентная и 13-валентная – ПКВ10 и ПКВ 13) и одна – полисахаридная 23-валентная (ППВ23). Последняя используется у детей старше 2 лет и взрослых. В то время как конъюгированные вакцины рекомендованы для иммунизации детей с 2-месячного возраста и взрослых в возрасте 50 лет и старше. ПКВ13 также зарегистрирована в США и странах Евросоюза для применения в более широких возрастных группах (для детей в возрасте 6 недель – 17 лет и для взрослых в возрасте 18 лет и старше). В ближайшее время в России также ожидается расширение возрастных показаний для ПКВ13.
В 2013 году пневмококковая конъюгированная 13-валентная вакцина «Превенар13» удостоена премии Галена как лучший биотехнологический продукт года.
Подробнее о вакцинах
Последние эпидемии
Большинство заболеваний спорадические. Вспышки пневмококковой инфекции необычны, но могут встречаться в замкнутых коллективах, например, в домах для престарелых лиц, детских дневных стационарах и других учреждениях такого рода. Однако большие вспышки менингита, вызванные серотипом 1, были зарегистрированы в Африканском менингитном поясе.
По оценкам ВОЗ, из 8,8 миллионов детей в возрасте до 5 лет, погибших в 2008 году, 476 000 (333 000 – 529 000) случаев смерти было вызвано пневмококковой инфекцией. Уровни заболеваемости и смертности выше в развивающихся, нежели в экономически развитых странах.
Исторические сведения и интересные факты
Пневмококк был идентифицирован довольно давно — в 1881 г. Но вакцины стали разрабатывать только во второй половине XX в. Трудность создания таких вакцин заключалась и заключается в огромном количестве типов пневмококка.
yaprivit.ru
симптомы, причины, лечение, профилактика, осложнения
Причины
Инфицирование происходит воздушно-капельным путём. Пневмококк может передаться через кашель или чихание. Источником являются люди, имеющие клинически выраженное заболевание, носители возбудителя. Также существует ряд факторов, который может спровоцировать пневмококковую инфекцию.
- Хронические патологии дыхательных путей.
- Хронические патологии сердечнососудистой и кроветворной системы.
- Сахарный диабет.
- Иммунодефициты.
- Аллергические болезни.
- Переохлаждение.
- Стресс.
- Вирусные инфекции.
- Хронические болезни.
- Вирусы гриппа.
- Почечная недостаточность.
- ВИЧ.
Симптомы
Заболевание проявляется пневмококковой пневмонией, менингитом, отитом, синуситом. Все эти состояния отличаются соответствующими симптомами. Для первой категории характерны такие проявления, как:
- повышенная температура тела,
- кашель,
- отдышка,
- боли в области груди,
- мокроты.
Пневмококковый менингит имеет другие проявления.
- Лихорадка.
- Нарушение сознания.
- Уплотнение мышц затылка.
- Нарушение ориентации.
- Чувствительность к свету.
- Неврологические нарушения.
Для пневмококкового отита присущи такие симптомы, как:
- боли в ухе,
- снижение слуха,
- повышенная температура,
- выделения из уха.
Пневмококковый синусит часто встречается у новорожденных. В большинстве случаев он проявляется одинаково.
- Головные боли.
- Повышенная температура.
- Насморк.
- Фарингит.
- Отёчность глаз.
Диагностика пневмококковой инфекции у новорожденного
Предварительный диагноз может ставиться на основе изучения клинической картины, осмотра. Нередко отличить заболевания достаточно сложно от других процессов, которые имеют похожие симптомы, вызваны бактериями. Доктор исключает пневмонии, менингиты, отиты, синуситы других типов.
Для постановки более точного диагноза используются лабораторные исследования.
- Анализ слизи ротовой глотки.
- Анализ мокрот.
- Анализ крови.
- Пункция спинномозговой жидкости.
Также в обследовании применяются и другие не менее эффективные приёмы.
- Микроскопическое исследование мазков.
- Бактериологическое исследование.
- Серологические методы.
Осложнения
Наибольшую опасность несет в себе пневмококковый менингит, который может привести к летальному исходу. Он возможен у новорожденных с иммунодефицитом, другими патологиями, которые были приобретены при рождении. Другие формы заболевания заканчиваются смертью больного в редких случаях.
Также пневмококковая инфекция может привести к таким осложнениям, как:
- сердечная или дыхательная недостаточность,
- эмпиема плевры,
- отёк мозга с последующей остановкой сердца,
- заражение внутренних органов,
- неврологические нарушения,
- остеомиелит верхней челюсти.
После перенесённого заболевания у новорожденного формируется иммунитет, который не может препятствовать повторному заражению.
Лечение
Что можете сделать вы
При наличии симптомов родители должны в обязательном порядке показать новорожденного специалисту. Только врач сможет поставить точный диагноз и назначить соответствующее лечение. Самостоятельно давать малышу какие-либо препараты категорически запрещено, так как можно только усугубить его состояние.
В процессе лечения должны выполняться все предписания доктора. Новорожденному следует создать максимально комфортные условия. Может понадобиться специальная диета. Больной изолируется от родителей, поэтому ему необходимо подобрать соответствующее питание, которое заместит грудное кормление. Выбор необходимых смесей осуществляется под контролем доктора.
Что делает врач
В основе лечения лежат антибактериальные препараты. Применяются антибиотики определённого ряда. В некоторых случаях возбудитель может формировать устойчивость к медикаментам, поэтому курс может меняться, применяются средства последнего поколения.
Помимо медикаментов, назначается терапия, которая направлена на детоксикацию организма новорожденного. Могут параллельно приписываться такие средства, как:
- препараты с муколитическим эффектом,
- бронхолитические лекарства,
- анальгетики,
- антигистаминные препараты,
- жаропонижающие,
- противовоспалительные.
В качестве дополнительных мер используется иммуномодулирующая терапия, ингаляции, лечебная физкультура. Может понадобиться реабилитация и санаторно-курортное лечение после перенесённой пневмонии.
Профилактика
Вакцинация осуществляется детям старшего возраста. Неспецифические профилактические мероприятия направлены на предупреждение заболевания. У новорожденного должен укрепляться иммунитет. Родителям следует ограждать его от контакта с заражёнными людьми и переносками возбудителя. Все хронические, инфекционные и воспалительные процессы, которые могут привести к появлению пневмококковой инфекции, должны лечиться вовремя.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всёВооружайтесь знаниями и читайте полезную информативную статью о заболевании пневмококковая инфекция у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг пневмококковая инфекция у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как пневмококковая инфекция у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга пневмококковая инфекция у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить пневмококковая инфекция у новорожденных детей и не допустить осложнений. Будьте здоровы!
detstrana.ru
Пневмококковая инфекция: причины, симптомы, лечение
Пневмококковая инфекция – группа инфекционных заболеваний, которые проявляются в виде гнойно-воспалительных процессов в различных местах человеческого организма. Наиболее подвержены заболеванию дети от 6 месяцев до 3 лет. Следует отметить, что пневмококковая инфекция постоянно обитает в слизистых человека. Только при благоприятных для инфекции условиях, может развиться патологический процесс.
Онлайн консультация по заболеванию «Пневмококковая инфекция».
Задайте бесплатно вопрос специалистам: Инфекционист, Невролог.Этиология
Возбудителем инфекционного процесса является пневмококковая бактерия. Основным носителем инфекции является уже заражённый человек. Поэтому, если в семье заболел кто-то один, то пневмококковая инфекция может быстро распространиться на остальных членов семьи.
К группе риска можно отнести такие категории людей:
- дети до 2 лет;
- перенёсшие хронические инфекционные или воспалительные заболевания;
- с сахарным диабетом и другими заболеваниями, которые вызывают нарушения в обмене веществ;
- перенёсшие онкологические заболевания;
- люди от 65 лет;
- особы с алкогольной и наркотической зависимостью.
Наиболее часто заражение пневмококковой инфекцией происходит именно у детей и людей пожилого возраста. Обусловлено это тем, что иммунная система слишком слабая, а восприимчивость человека к инфекции большая.
Пневмококковая инфекция может спровоцировать развитие таких заболеваний:
Общая симптоматика
Симптомы пневмококковой инфекции зависят от локализации инфекционного процесса. В среднем, инкубационный период может длиться от 1 до 3-х дней. Все зависит от общего состояния здоровья, этиологического фактора и возраста человека. Если рассматривать клиническую картину в общем, то можно выделить такие симптомы:
- нестабильная температура тела;
- сыпь на теле;
- неврологические расстройства;
- головные боли;
- затруднённое дыхание;
- озноб, лихорадка;
- одышка;
- светобоязнь.
Симптомы пневмококковой инфекции
Пневмококковая инфекция у детей может дополниться такими симптомами:
- капризное состояние, раздражительность;
- отказ от еды, ухудшение аппетита;
- тошнота;
- боль в горле.
Ввиду того, что симптомы явно указывают на грипп или ОРВИ, больные не обращаются своевременно за медицинской помощью. Поэтому присутствует существенный риск развития осложнений. Пневмококковая инфекция у детей требует незамедлительного врачебного вмешательства и корректного лечения.
К благоприятным для развития пневмококковой инфекции факторам можно отнести следующее:
- систематическое переохлаждение;
- частое пребывание в стрессовых ситуациях;
- респираторные инфекции;
- гиповитаминозы.
При первых же симптомах следует незамедлительно обратиться к врачу. Если начать лечение своевременно, то существенных осложнений можно избежать. Не нужно ждать, пока инфекция дойдёт до критической точки развития в организме. Такое промедление чревато серьёзными осложнениями в работе почек, печени, сердечно-сосудистой системы.
Пневмококковая пневмония
Пневмококковая инфекция может спровоцировать пневмонию. При этом могут наблюдаться такие симптомы:
- озноб, одышка, поверхностное дыхание;
- температура – до 40 градусов;
- мышечная слабость;
- аритмия или тахикардия;
- боли в грудной области при кашле;
- кашель с гнойно-слизистыми выделениями.
Если болезнь спровоцирована пневмококковой инфекцией, то различают очаговую и крупозную пневмонию. Крупозная форма недуга протекает гораздо тяжелее. Есть существенный риск развития осложнений:
- лёгочная недостаточность;
- плеврит;
- развитие абсцесса.
Очаговая форма, при своевременно начатом лечении, не вызывает существенных осложнений. Но период инфильтрации длиться несколько дольше — до 4-х недель.
Пневмококковый менингит
Спровоцированный пневмококковой инфекцией менингит характеризуется такими симптомами:
- резко повышается температура тела до 40 градусов;
- одышка, утруднённое дыхание даже в состоянии покоя;
- головные боли;
- мышечные боли;
- тошнота и рвота;
- спутанное сознание.
В некоторых случаях к общему перечню симптомов может добавиться частичный паралич. В более тяжёлых клинических случаях больной может впасть в коматозное состояние.
У детей симптомы сопровождаются практически беспрерывным плачем. Следует незамедлительно обратиться к врачу или вызвать скорую помощь. Лечение менингита требует только квалифицированной медицинской помощи и стационара.
Если больному не будет предоставленная своевременная медицинская помощь, не исключение развитие серьёзных осложнений и даже летального исхода.
Пневмококковый отит
Отит, спровоцированный пневмококковой инфекцией, характеризуется такими симптомами:
- повышенная температура;
- острая боль в ухе;
- ухудшение слуха;
- повышенная чувствительность к слуховым раздражителям.
Заниматься самолечением настоятельно не рекомендуется, так как возможно развитие серьёзных осложнений. При данной клинической картине следует обратиться к ЛОРу.
Пневмококковый сепсис
Пневмококковый сепсис — одно из наиболее сложных заболеваний, вызванных данной инфекцией. Клиническая картина в этом случае такова:
- нестабильная температура тела;
- слабость;
- сильные головные боли;
- увеличение селезёнки.
Последний симптом довольно часто остаётся незамеченным больным, поэтому человек не обращается к врачу своевременно.
Так как происходит заражение крови токсинами, человек может пребывать в шоковом состоянии. Нередко общая клиническая картина сопровождается расстройствами неврологического характера. Пневмококковый сепсис может стать причиной развития серьёзных осложнений в работе сердечно-сосудистой системы, почек и печени.
Осложнения
Заболевания, вызванные пневмококковой инфекцией, могут иметь серьёзные осложнения.
При пневмококковом менингите это:
- отёк головного мозга;
- нарушения мозговой деятельности.
Не исключение остановка сердечной, лёгочной деятельности, что влечёт за собой летальный исход.
Что касается сепсиса, спровоцированного пневмококковой инфекцией, то возможны практически любые осложнения. Летальный исход составляет 50% от общего количества больных.
Также следует принять во внимание, что после перенесённого заболевания, спровоцированного пневмококковой инфекцией, у больного слишком ослаблен иммунитет. Последнее не исключает повторного заражения инфекцией.
Диагностика
Пневмококковая инфекция требует тщательной и быстрой диагностики. Обусловлено это тем, что бактерии данного типа очень быстро гибнут на открытом воздухе.
После осмотра больного, выяснения анамнеза, проводятся дополнительные методы диагностики. В стандартную программу входит следующее:
Пункция спинномозговой жидкости
В том случае, если вышеперечисленных методов исследования недостаточно для окончательной постановки диагноза, осуществляется дифференциальная диагностика.
На основании полученных результатов специалист может установить недуг и назначить корректное лечение.
Лечение
Для лечения пневмококковой инфекции используется несколько методик:
- этиотерапия — в основе лежит приём антибактериальных препаратов;
- патогенетическая инфузионная терапия;
- симптоматическая.
Если в основе курса лечения лежит патогенетическая инфузионная терапия, то прописывают приём таких препаратов:
- кардиопротекторы;
- муколитики;
- препараты мочегонного действия;
- медикаменты для общего укрепления иммунной системы.
Симптоматическая терапия включает приём таких препаратов:
- антигистаминные;
- противовоспалительные;
- жаропонижающие;
- анальгетики.
Кроме приёма медикаментов, лечение подразумевает постельный режим (стационар) и диету. Особенного ограничения в режиме питания нет. Главное, чтобы питание больного в период лечения и реабилитации было сбалансированным — с полным комплексом витаминов и необходимых минералов.
Своевременно начатое лечение — это уже половина успеха. Поэтому следует своевременно обращаться за медицинской помощью и не игнорировать предписания врача.
Профилактика
При пневмококковой инфекции различают два типа профилактики — специфическая и неспецифическая. В первом случае это вакцинация детей. Делать прививку можно от 2 месяцев до 5 лет или от 2 лет и старше.
Что касается неспецифической профилактики, то здесь следует придерживаться таких правил:
- своевременно лечение всех инфекционных и воспалительных недугов;
- укрепление иммунитета;
- исключение курения и алкоголя;
- умеренная физическая активность.
Такие простые правила если не исключат, то сведут к минимуму развития опасного заболевания в организме.
simptomer.ru
Пневмококковая инфекция (пневмококк) — симптомы, лечение
Новости по теме
Дополнительные материалы
Общие сведения
Во всем мире заболевания, вызываемые Streptococcus pneumoniae (S. Pneumoniae или пневмококками) и относящиеся к пневмотропным инфекциям, представляют собой одну из серьезнейших проблем для общественного здравоохранения.
Выделяют инвазивные и неинвазивные формы пневмококковых заболеваний. К инвазивной пневмококковой инфекции (ИПИ) относится целый ряд тяжелых и угрожающих жизни заболеваний: бактериемия без видимого очага инфекции, менингит, пневмония, сепсис, перикардит, артрит. Неинвазивные формы пневмококковой инфекции — это бронхит, внебольничная пневмония, отит, синусит, конъюнктивит.
По статистике до 70% всех пневмоний, около 25% средних отитов, 5-15% гнойных менингитов, около 3% эндокардитов вызываются пневмококком S. Pneumoniae.
Пневмококковая инфекция, как правило, является осложнением других инфекций. Примеры – пневмококковая пневмония, воспаление среднего уха (отит) у детей после или на фоне перенесенного гриппа, или кори, или любой другой респираторной вирусной инфекции.
Пневмококковая инфекция распространяется воздушно-капельным путем, например, при кашле (особенно при тесном контакте). Источником инфекции может быть человек без всяких клинических проявлений. Сведения о сезонности для заболеваний, вызываемых S. Pneumoniae, достаточно противоречивы. Однако ряд авторов отмечают повышение заболеваемости в осенне-зимний период, свойственное целому ряду и других пневмотропных инфекций.
Дети первых лет жизни являются основными носителями пневмококков, заражая взрослых. При обычной у взрослых частоте носительства 5–7% среди взрослых, проживающих с детьми, она достигает 30%.
Вероятность заболеть
Самая высокая заболеваемость тяжелыми пневмококковыми инфекциями регистрируется у детей в возрасте до 5 лет и среди пожилых людей (старше 65 лет). Особенно беззащитными перед пневмококком оказываются маленькие дети до 2 лет, чей организм не в состоянии противостоять инфекции. Для этой возрастной группы – это инфекция №1 и наиболее частая причина тяжелых форм пневмонии, отита, менингита. Среди пожилых лиц наиболее уязвимы те, кто постоянно находятся в специальных учреждениях по уходу за престарелыми.
Кроме того, к группам риска по заболеваемости пневмококковой инфекцией относятся дети и взрослые с хроническими заболеваниями сердечно-сосудистой, дыхательной систем, сахарным диабетом, циррозом печени, хронической почечной недостаточностью, болезнью Ходжкина; дети и взрослые с онкогематологическими заболеваниями; ВИЧ-инфицированные; дети и взрослые с подтеканием спинно-мозговой жидкости; дети и взрослые после кохлеарной имплантации; дети и взрослые с серповидно-клеточной анемией; с анатомической аспленией, или планирующие или уже подвергшиеся удалению селезенки. Сюда же следует отнести так называемые «организованные» контингенты (дети, посещающие ДДУ, студенты, проживающие в общежитиях, военнослужащие, жители домов инвалидов, заключенные и другие взрослые и дети, пребывающие в условиях скученности). Наличие вредных привычек (алкоголь, курение) также относится к факторам риска.
Симптомы
Симптомы пневмококковой инфекции, вызывающую пневмонию, включают лихорадку, кашель, одышку и боль в груди. Симптомы пневмококкового гнойного менингита — ригидность затылочных мышц, сильная головная боль, лихорадка, спутанность сознания и нарушение ориентации, светобоязнь. Начальные проявления пневмококковой бактериемии (заражение крови, самая тяжелая форма с летальностью до 50%) могут быть сходны с некоторыми симптомами пневмонии и менингита, а также включать боли в суставах и озноб.
В связи с этим, медики вновь и вновь предупреждают об опасности самолечения! Нельзя пытаться справиться с заболеванием самостоятельно, руководствуясь в качестве методического пособия рекламными роликами различных препаратов и их доступностью в аптечных сетях.
Осложнения после перенесенного заболевания
Особой тяжестью отличается пневмококковый менингит, частота которого составляет около 8 на 100 тыс. детей до 5 лет. В среднем около 83% случаев наблюдаются среди детей в возрасте младше 2-х лет. Несмотря на то, что пневмококк Streptococcus pneumoniae занимает третью позицию после Haemophilus influenzae тип b (гемофильная инфекция тип b) и Neisseria meningitidis (менингококковая инфекция) в качестве инфекционного агента, ответственного за развитие данного заболевания, прогноз при пневмококковом менингите гораздо серьезней. Осложнения в виде задержки умственного развития, нарушения двигательной активности, эпилепсии и глухоты встречается достоверно чаще, чем в исходе бактериальных менингитов иной этиологии.
Пневмония, вызванная пневмококком S. pneumoniae, чаще других осложняется эмпиемой легких (скопление гноя в плевральной полости, вызывающее уменьшение дыхательной поверхности легочной ткани), что приводит к летальному исходу (до 2/3 случаев для эмпиемы). В России из 500 тыс. случаев пневмоний в год пневмококковую этиологию имеют 76% — у взрослых и до 90% — у детей в возрасте до 5 лет. Частота пневмококковых пневмоний среди детей до 15 лет составляет 490 случаев на 100 тыс., в возрасте до 4 лет – 1060 случаев на 100 тыс.
Пневмококковая бактериемия в большинстве случаев (до 80%) протекает с симптомами лихорадки без очага инфекции. Частота встречаемости бактериемии, обусловленной именно S. pneumoniae, составляет 8-22% у детей раннего возраста. Именно пневмококковый сепсис с развитием тяжелого шокового повреждения органов является самой тяжелой и жизнеугрожающей формой пневмококковой инфекции. Частота данной нозологической формы у детей до 5 лет в среднем составляет 9 000 случаев в год; уровень смертности достигает 20-50%.
Согласно мировой статистике, доля пневмококковых средних отитов составляет от 28 до 55% всех зарегистрированных случаев. Пневмококковые острые средние отиты отличаются более тяжелым течением и высоким риском отогенных осложнений, склонностью к в том числе перфорации барабанной перепонки. Пневмококковый отит является самой частой причиной снижения слуха у детей.
Риск развития пневмококковых инфекций:
- У здоровых риск составляет 8,8 на 100 000.
- У пациентов с сахарным диабетом – 51,4.
- У взрослых с хроническими заболеваниями легких – 62,9.
- У пациентов с хроническими заболеваниями сердца – 93,7.
- у страдающих раком – 300,4.
- У ВИЧ-инфицированных – 422,9.
- У пациентов с онкогематологическими заболеваниями – 503,1 на 100 000.
Смертность
По данным ВОЗ, пневмококковая инфекция признается самой опасной из всех предупреждаемых вакцинопрофилактикой болезней и до внедрения универсальной вакцинации ежегодно приводила к смерти 1,6 млн. человек, из которых от 0,7 до 1 млн. — дети, что составляет 40% смертности детей первых 5 лет жизни.
Лечение
Глобальной проблемой в мире является рост устойчивости (резистентности) пневмококка к антибиотикам – это означает, что лечение пневмококковой инфекции антибиотиками зачастую неэффективно. Главным фактором развития антибиотикоустойчивости пневмококка является нерациональный прием антибактериальных препаратов. При проведении мониторинга в 2004-2005 гг. 11% штаммов пневмококка были устойчивы в пенициллинам, 7% — к макролидам, 40,8% — к ко-тримоксазолу. Но уже в 2011-2012 гг. аналогичное исследование показало, что уже 29% штаммов S. pneumoniae имеют сниженную чувствительность или резистентны к пенициллину, 26% штаммов — резистентны к макролидам, 50% штаммов — к ко-тримоксазолу. По последним данным, до 10% штаммов пневмококковой инфекции приобрели резистентность и к комбинациям пенициллина широкого спектра действия с ингибиторами β-лактамаз, что прогностически крайне неблагоприятно, так как в связи с быстротечным развитием заболевания (2-3 дня) времени на определение чувствительности к антибиотикам, как правило, нет, и пациенты с тяжелым течением пневмококковой инфекции нередко погибают, несмотря на введение стандартных антибактериальных препаратов.

Эффективность вакцинации
По данным ВОЗ, мировой опыт показал, что массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей, и более, чем на треть — заболеваемость всеми пневмониями и отитами. Носительство пневмококков у детей сокращается, соответственно меньше болеют и невакцинированные дети и взрослые. По прогнозам Всемирной организации здравоохранения, глобальное использование вакцинации от пневмококковой инфекции позволит предотвратить 5,4 — 7,7 миллионов детских смертей к 2030 году.
Вакцинация – это единственный высокоэффективный способ существенно повлиять на заболеваемость и смертность от пневмококковых инфекций и понизить уровень антибиотикорезистентности S. pneumoniae. Имея подтверждение безопасности и эффективности пневмококковых конъюгированных вакцин, ВОЗ и ЮНИСЕФ считают необходимым включить эти вакцины для детей во все национальные программы иммунизации. При этом, следует обратить внимание, что максимальный защитный эффект достигается при рутинной вакцинации всех детей до 2-х лет, а не только пациентов групп риска.
Вакцины
Для борьбы с пневмококковой инфекцией вакцинация используется уже более 30 лет. С 1981 г. стала применяться пневмококковая полисахаридная вакцина. С 2000 года в международной практике для иммунопрофилактики пневмококковой инфекции у детей раннего возраста начали использоваться пневмококковые конъюгированные вакцины.
На сегодняшний день в России зарегистрированы следующие вакцины: две пневмококковые конъюгированные вакцины (10-валентная и 13-валентная – ПКВ10 и ПКВ 13) и одна – полисахаридная 23-валентная (ППВ23). Последняя используется у детей старше 2 лет и взрослых. В то время как конъюгированные вакцины рекомендованы для иммунизации детей с 2-месячного возраста и взрослых в возрасте 50 лет и старше. ПКВ13 также зарегистрирована в США и странах Евросоюза для применения в более широких возрастных группах (для детей в возрасте 6 недель – 17 лет и для взрослых в возрасте 18 лет и старше). В ближайшее время в России также ожидается расширение возрастных показаний для ПКВ13.
В 2013 году пневмококковая конъюгированная 13-валентная вакцина «Превенар13» удостоена премии Галена как лучший биотехнологический продукт года.
Подробнее о вакцинах
Последние эпидемии
Большинство заболеваний спорадические. Вспышки пневмококковой инфекции необычны, но могут встречаться в замкнутых коллективах, например, в домах для престарелых лиц, детских дневных стационарах и других учреждениях такого рода. Однако большие вспышки менингита, вызванные серотипом 1, были зарегистрированы в Африканском менингитном поясе.
По оценкам ВОЗ, из 8,8 миллионов детей в возрасте до 5 лет, погибших в 2008 году, 476 000 (333 000 – 529 000) случаев смерти было вызвано пневмококковой инфекцией. Уровни заболеваемости и смертности выше в развивающихся, нежели в экономически развитых странах.
Исторические сведения и интересные факты
Пневмококк был идентифицирован довольно давно — в 1881 г. Но вакцины стали разрабатывать только во второй половине XX в. Трудность создания таких вакцин заключалась и заключается в огромном количестве типов пневмококка.
yaprivit.ru
 Ригидностью затылочных мышц,
Ригидностью затылочных мышц, Жаропонижающих средств – «Нурофен» и «Панадол» детям, «Фервекс» и «Парацетамол» взрослым;
Жаропонижающих средств – «Нурофен» и «Панадол» детям, «Фервекс» и «Парацетамол» взрослым; Аллергия,
Аллергия,