Атрезия пищевода у новорожденных детей: причины, симптомы и лечение
Атрезия пищевода является врожденным пороком развития, вот почему патология чаще всего встречается у маленьких пациентов. Быстрое выявление недуга имеет огромное диагностическое значение, так как его наличие несовместимо с жизнью. Больным показано экстренное хирургическое вмешательство.
Что это такое?
Суть патологии заключается в заращении просвета пищевода на определенном участке или по всей длине органа. Зачастую наряду с атрезией диагностируются пороки развития сердца, пищеварительной системы, мочеполового тракта.
В результате попадания слюны, слизи, пищи в дыхательные пути развивается аспирационная пневмония. Вот почему атрезия пищевода у детей опасна для жизни. Малыши не могут употреблять пищу, из-за чего стремительно теряют в весе. Им, по сути, грозит голодная смерть. Спасти жизнь малышу может сложное оперативное вмешательство.
СПРАВКА! Риск рождения больного ребёнка выше у родителей, уже имеющих одного малыша с такой аномалией.
Порок пищевода формируется еще на раннем этапе эмбриогенеза. В случае угрозы выкидыша или многоводия скорость развития органов нарушается, что и предрасполагает к развитию недуга.
Причины развития
Формирование патологии связано с нарушениями на ранних стадиях эмбриогенеза. Пищевод и трахея разделяются примерно на 4–5 неделе беременности. Если скорость роста не будет совпадать с направлением и процессами изменения клеток организма, появится риск развития аномалии.
Встречаются случаи, когда дети с пороком пищевода рождаются у абсолютно здоровых родителей. Все же существует целый ряд провоцирующих факторов, влияющих на формирование патологических изменений. К ним можно отнести:
- употребление женщиной в период вынашивания плода алкогольных напитков, наркотических средств;
- курение во время беременности;
- воздействие бытовой химии;
- радиоактивное облучение;
- плохая экологическая обстановка;
- поздняя беременность;
- проведение рентгенографии в первом триместре;
- синдром Дауна и Патау;
- недоношенность;
- побочные эффекты некоторых медикаментозных средств.
Существует вероятность, что аномалия имеет наследственную предрасположенность
Классификация
В зависимости от анатомической формы и расположения принято различать пять типов атрезии пищевода:
- Свищевой тип. Нижний участок пищевода сращивается с трахеей, а верхний – соединен с ней.
- Изолированный тип. Верхний и нижний участок заканчиваются слепо.
- Альтернативный свищевой тип. Верхний сегмент связан с трахеей, а нижний – слепой.
- Изолированный трахеопищеводный тип. Верхняя и нижняя часть соединены в одном месте с трахеей.
- Двухтрахеопищеводный тип. Пищевод соединен с трахеей в разных местах.
Атрезия пищевода у плода с трахеопищеводным свищом провоцирует развитие аспирационной пневмонии. При попытках накормить ребёнка молоко сразу же вытекает обратно. Если свищ достаточно широк, новорожденный может срыгивать желудочный сок или жёлчь.
Встречаются и случаи полного отсутствия пищевода. Такое состояние специалисты называют агенезией. Прогноз в таких случаях крайне неблагоприятный, и подавляющее большинство новорождённых погибает.
Характерные симптомы
Симптомы порока пищевода проявляются сразу же после рождения ребенка. Среди первых признаков патологии специалисты выделяют одышку, хрипы, пенистые выделения из носа и рта. Постепенно проявления аномалии нарастают. Клиническая картина патологии сопровождается следующими симптомами:
- срыгивания после кормления;
- приступы удушья;
- пенистая тягучая слизь, выделяемая из носовой и ротовой полостей;
- вздутие живота;
- повышенное газообразование;
- раздражительность, капризность, ухудшение сна;
- посинение кожи.
У новорожденных присутствует так называемое ложное слюноотделение. Сколько бы малыш ни сглатывал слюну, она все равно возвращается обратно. Даже после отсасывания меньше ее не становится.
При появлении вышеупомянутых симптомов ребенка в срочном порядке следует показать специалисту. В противном случае могут развиться неприятные последствия, вплоть до смертельного исхода.
О развитии аспирационной пневмонии говорят следующие признаки:
- кашель;
- хрипы;
- повышение температуры;
- понижение врожденных рефлексов;
- отказ от груди.
Характерным проявлением атрезии пищевода является синдром Мендельсона. При каждом кормлении наблюдается посинение кожи вследствие попадания слизи в дыхательные пути.

Груднички становятся беспокойными, у них нарушается сон
Диагностические мероприятия
Современная медицина позволяет диагностировать патологию еще на этапе внутриутробного развития плода. При проведении ультразвукового исследования заподозрить наличие патологии специалист может по ряду косвенных признаков. Среди них можно выделить следующее:
- многоводие;
- значительное уменьшение размеров желудочного мешка;
- расширенный верхний слепой отрезок пищеводной трубки;
- задержка эмбриогенеза.
Специалистами также проводится так называемая проба Элефанта. Через зонд вводится воздух, который должен попасть в желудок. При атрезии пищевода он выходит с шумом через нос. Окончательный диагноз у новорожденного можно поставить при помощи рентгенографии с контрастом.
Лечебная тактика
Единственным способом спасти жизнь ребенку является проведение хирургического вмешательства. Операция должна быть проведена в первые 36 часов после рождения. Консервативные методы лечения не принесут никаких результатов.
Подготовка к операции
Подготовительные меры проводят еще в родильном доме в первые часы жизни пациента. Сразу же после диагностирования аномалии каждые пятнадцать минут из ротовой и носовой полостей отсасывается патологическая жидкость.
Детям проводится антибактериальное лечение. Исключается кормление ребенка через полость рта. Малышу проводят ингаляции влажным воздухом.
С целью улучшения скорейшего опорожнения желудочного мешка и во избежание попадания желудочного сока через свищ в дыхательные пути, ребенку необходимо обеспечить положение лежа на животе с приподнятой головой и приспущенной правой частью тела.
При нарастающих признаках дыхательной недостаточности малыша переводят на искусственную вентиляцию легких.
В случае отсутствия сочетанных аномалий и при условии достаточной массы тела операция проводится в один этап. Хирургическое вмешательство заключается в разъединении трахейной и пищеводной трубки и сшивании верхней и нижней доли пищеводной трубки.
Младенец должен находиться под постоянным контролем медперсонала
Проведение операции
Хирургическое вмешательство может быть проведено разными способами. Выбор методики во многом зависит от формы аномалии, а также общего состояния малыша. При наличии дистального трахеопищеводного свища проводится торакотомию, при которой вскрывается грудная клетка.
В случае же сочетанных пороков развития чаще операцию начинают с наложения двойной гастростомы, то есть введения через разрезы в желудок и 12-перстную кишку двух резиновых трубок, внешние концы которых закрепляют на коже.
Послеоперационный период
После операции малыш находится в отделении интенсивной терапии. Парентерально вводятся электролиты, антибиотики, раствор глюкозы. Длительное пребывание интубационной трубки в трахее нежелательно, поэтому специалисты стараются как можно скорее перевести малыша на собственное дыхание.
В первую неделю после хирургического вмешательства категорически запрещено разгибать шею младенца. Это чревато расхождением швов. По истечении семи дней можно начинать кормить ребенка смесями с добавлением прокинетиков.
При изолированной атрезии в случае отсутствия сочетанных пороков развития после проведения операции излечение наступает в ста процентах случаев. Такие дети в обязательном порядке должны наблюдаться у педиатра и хирурга.
Родителям следует контролировать режим жизни и питание малыша, а также поддерживать иммунитет.
Кормление после операции осуществляется через зонд или гастростому
Возможные последствия
В ближайшее время после оперативного вмешательства могут возникнуть такие осложнения:
- расхождение швов;
- пневмония;
- анемия;
- кровотечение;
- присоединение бактериальной инфекции;
- желудочно-пищеводный рефлюкс;
- медиастенит.
В течение года после операции могут возникнуть нарушения глотания, осиплость голоса, повторные пневмонии. По ночам возможно вытекание содержимого желудка. Летальный исход может наступить в результате прогрессирования асфиксии, истощения, аспирационной пневмонии, легочной или сердечной недостаточности.
Во избежание развития неприятных осложнений, ребёнка до года следует кормить исключительно измельчённой до однородной консистенции пищей, а сразу же после операции – антирефлюксными адаптированными молочными смесями.
Профилактические мероприятия
Новорожденные малыши в предупреждении патологии никакой роли не играют. Профилактика атрезии пищевода на все сто процентов зависит от будущей матери. Ей важно придерживаться следующих рекомендаций:
- ведение здорового образа жизни, исключающего вредные привычки;
- при подозрении на беременность не проводить рентгенографию;
- оградить себя от контактов с токсическими веществами, использование защитных респираторов при работе на вредных производствах;
- правильный режим питания.
На заметку! Лучшим вариантом для беременной женщины будет уехать из города и пожить в деревне.
Женщине, вынашивающей ребенка, следует принимать комплекс поливитаминов. Не стоит впадать в панику при обнаружении патологии. Просто необходимо регулярно проходить обследование. После рождения специалисты выполнят соответствующую операцию.
Подведение итогов
Атрезия – это врожденная аномалия, при которой происходит заращение просвета пищевода. Патология формируется еще во время внутриутробного развития. Недуг угрожает жизни малыша. Спасти жизнь может проведение сложной операции. Развитие аномалии связано с нарушениями внутриутробного развития. Считается, что болезнь может иметь наследственную предрасположенность. Ученые связывают возникновение порока с вредными привычками беременной женщины.
Проявляется аномалия в виде срыгивания во время кормления, пенистой слизи изо рта и носа, приступов удушья. Дети отказываются от груди, что становится причиной потери веса и обезвоживания. О развитии аспирационной пневмонии говорит появление кашля, хрипов, повышение температуры. Диагностика может быть проведена еще во время беременности. Патологию выявляют с помощью УЗИ по косвенным признакам. Единственной возможностью спасти жизнь малышу является экстренное проведение операции.
med-post.ru
причины развития патологии у ребенка и лечение
 Атрезия пищевода довольно редкое заболевание. Оно встречается у 2 новорожденных детей из 10 000. Это очень опасная патология, способная привести к гибели ребенка. Поэтому врачи стремятся прооперировать малыша в кратчайшие сроки.
Атрезия пищевода довольно редкое заболевание. Оно встречается у 2 новорожденных детей из 10 000. Это очень опасная патология, способная привести к гибели ребенка. Поэтому врачи стремятся прооперировать малыша в кратчайшие сроки.
Что собой представляет атрезия пищевода у новорожденных? Можно ли диагностировать эту патологию до рождения ребенка? Как ее лечить? На эти вопросы даст ответ эта статья.
Что собой представляет атрезия пищевода?
Атрезия пищевода у детей – тяжелый порок, который проявляется в заращении просвета пищевода на отдельном его участке или по всей длине. В подавляющем большинстве случаев врачи обнаруживают у пациентов полное заращение пищевода в верхней части и сообщение его с трахеей в нижней. Довольно часто этот дефект развития сочетается с пороками таких систем, как:
- Сердечно-сосудистой
- Мочеполовой.
- Желудочно-кишечного тракта.
Стоит отметить, что в 5% случаев атрезия пищевода выявляется у детей с диагностированными хромосомными патологиями. Это указывает на то, что есть прямая связь дефекта с наследственностью. По мнению врачей, если у родителей уже рождался ребенок с таким дефектом, что вероятность появления второго малыша с такой же проблемой возрастает многократно.
Нередко вместе с атрезией пищевода у детей диагностируются нарушения в развитии костной системы
Опасность атрезии пищевода для новорожденного заключается в том, что патология провоцирует аспирационную пневмонию. Речь идет о состоянии, когда слюна и слизь, попадающие в легкие, вызывают разлитой воспалительный процесс. Кроме того, заращение пищевода делает невозможным питание ребенка. Если малыш не умрет от пневмонии, то точно погибнет от голода без вмешательства медиков.
Классификация
Врачи выделяют 5 форм атрезии пищевода у детей:

- Атрезия со срединным свищом, связывающим трахею и пищевод. При этом нижняя часть пищевода закрыта. Эта форма патологии встречается очень редко. Она выявляется всего в 0,5% случаев. Аспирационная пневмония у таких пациентов выявляется буквально в первые часы жизни. Так как нижняя часть пищевода у малышей закрыта, то воздух в желудок попадать не может. Из-за этого живот у детей запавший.
- Изолированная атрезия. Эта форма заболевания стоит на 2-ом месте по распространенности. Ее выявляют в 9% случаев. При изолированной форме патологии сращение может происходить как в дистальной, так и в проксимальной позиции. В особо тяжелых случаях пищевода просто нет. Его замещает тяж из соединительной ткани.
- Атрезия с проксимальным и дистальным свищом. Эту патологии выявляются у 1% маленьких пациентов. После рождения у малыша быстро развивается пневмония. Его живот вздут на рентгенологическом снимке контрастное вещество, введенное в трахею, обнаруживается в желудке.
- Изолированный трахеопищеводный свищ. При этой форме патологии пищевод и трахею ребенка связывает свищ. Его диаметр обычно не превышает 4 мм. Он может находиться на любом участке пищевода, но чаще выявляется в верхней его части.
Отдельно стоит упомянуть агенезию. Это форма патологии встречается очень редко и заключается в отсутствии пищевода как такового. Как правило, агенезия выявляется в сочетании с другими тяжелыми нарушениями внутриутробного развития. При этой форме болезни прогноз неутешительный: подавляющее большинство детей даже после проведения операции погибает.
Причины развития атрезии пищевода у детей
Чаще всего атрезия пищевода у ребенка развивается
Это не доказано, но ученые предполагают, что на развитие патологии большое влияние оказывают вредные привычки родителей. Речь идет не только о табакокурении и злоупотреблении алкоголем, но также приеме тяжелых наркотических препаратов как до зачатия, так и во время беременности.
Также следует брать во внимание тот факт, что у родителей с генетическими заболеваниями риск рождения ребенка с атрезией пищевода значительно выше.
Эта патология может также развиться в следующих случаях:
- Мать во время вынашивания ребенка вынуждена принимать различные медикаментозные препараты.
- Она вынуждена контактировать с различной химией.
- На нее во время беременности воздействует радиоактивное излучение.
Симптомы патологии
Это заболевание проявляет себя буквально с первых минут жизни новорожденного. Заподозрить его можно по следующим объективным признакам:
 У малыша на губах появляется пена.
У малыша на губах появляется пена.- Слюна обильно течет из носа.
- Ребенок кашляет. При этом кашель носит приступообразный характер.
- При прослушивании грудной клетки в легких слышны влажные хрипы.
- У малыша одышка.
- Каждое кормление сопровождается посинением кожных покровов. Цианоз вызван попадание пищевых продуктов в дыхательные пути.
- Ребенок срыгивает нествороженное молоко.
- Метеоризм.
Это общие симптомы. При разных формах заболевания может дополнительно проявляться специфическая симптоматика.
Диагностика заболевания
Благодаря современным методам исследования эта патология в подавляющем большинстве случаев
Диагностика во время беременности
Пренатальная диагностика в основном сводится к использованию препарата УЗИ. При этом наличие болезни опытный врач выявляет лишь по косвенным признакам:
 Многоводие. Оно вызывается тем, что оборот околоплодных вод замедлен, так как пищевод плода сращен.
Многоводие. Оно вызывается тем, что оборот околоплодных вод замедлен, так как пищевод плода сращен.- Врач не может выделить желудок на экране, так как тот имеет слишком маленькие размеры.
- На экране виден периодически заполняющийся и освобождающийся пищевод. Это объясняется непроходимостью его проксимального отдела.
- Отмечается отставание плода в развитии по срокам.
Стоит отметить, что эти признаки и отклонения характерны и для других патологий внутриутробного развития: патологически малого объема желудка, лицевых расщелин. Кроме того, желудок бывает невиден и у здоровых детей.
Косвенным признаком наличия атрезии желудка у ребенка может служить тот факт, что в большинстве случаев будущие матери сталкиваются с угрозой выкидыша в 1-ом триместре.
Из-за сложности диагностики врачи при первых подозрения на атрезию назначают дополнительные ультразвуковые исследования. Канадские медики и вовсе предложили делать МРТ всем матерям, у которых на УЗИ видна микрогастрия и многоводие.
Диагностика патологии у новорожденных
Несмотря на то что клиническая картина заболевания очень яркая, врачи все же стремятся уточнить диагноз. Для этого в пищевод ребенка через нос вводится катеттер с закругленным концом. При наличии различных аномалий он на определенном этапе продвижения упирается в преграду. Если сращение пищевода произошло в верхней части, то катетер вовсе выходит через рот.
Окончательный диагноз врачи ставят только после изучения рентгеновских снимков с использованием контрастного вещества.
Лечение
Единственный способ спасти новорожденного
Подготовительный этап
Сразу после выявления патологии ребенка начинают готовить к операции. Подготовка состоит из следующих мероприятий:
- Из ротовой полости и носоглотки каждые 15 минут отсасывают накапливающуюся слизь и слюну.
- Ребенка дают дышать кислородом.
- Малыша переводят на внутривенное питание.
Длительность подготовительного периода целиком зависит от состояния ребенка.
До операции малыши находятся в кувезе, в который непрерывно подается кислород. Параллельно врачи проводят симптоматическую и антибактериальную терапию.
Проведение операции
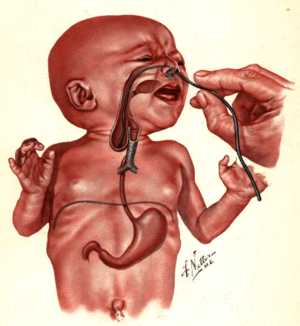 Оперативное лечение зависит от формы патологии и состояния маленького пациента.
Оперативное лечение зависит от формы патологии и состояния маленького пациента.
Если у ребенка выявлена атрезия пищевода с трахеопищеводым свищом, при этом малыш доношенный, то обычно врачи прибегают к торактомии. Грудную клетку вскрывают и ликивидируют трахеопищеводный свищ.
Последующее лечение зависит от того, насколько будут расходиться отделы пищевода после ликвидации свища. Если расстояние между ними не превышает полутора сантиметров, то их просто сшивают между собой. Когда расстояние больше 2-х см, то врачам приходится прибегать к шейной эзофагостомы. Пищевод выводится на шею и фиксируется.
Тогда, когда ребенок слишком слаб, то врачи первым делом делают в желудке и 12-перстной кишке разрезы, через которые вводят 2-е резиновые трубки. При этом их концы выводятся на поверхность брюшной стенки. Это первый этап хирургического лечения.
По трубке, ведущей в 12-перстную кишку в организм малыша попадает питание. Трубка, вставленная в желудок необходима для создания определенного давления в органе, которое будет предотвращать аспирацию.
Через несколько дней при улучшении состояния маленького пациента проводится пластика пищевода. Ее суть заключается в замещении дефектного участка пищевода частью толстой кишки.
Реабилитационный период
После проведения оперативного вмешательства врачи продолжают проводить интенсивную терапию. Новорожденный получает питание через зонд.
Спустя 7 дней врачи проверяют насколько хорошо заживает шов, соединяющей концы пищевода. Делается это с помощью рентгенографии с контрастным веществом. При отсутствии осложнений ребенка переводят на кормление через рот.
Еще через 2-е недели осуществляется контрольное исследование с помощью эндоскопа. При выявлении сужения пищевод расширяют с помощью специальных зондов.
Выписывают детей только после того, как они начинают устойчиво набирать вес.
Возможные осложнения
 После выписки из стационара врачи продолжают тщательно наблюдать за ребенком в течение 1-го года. Дело в том, что в этот период сохраняется вероятность развития различных осложнений.
После выписки из стационара врачи продолжают тщательно наблюдать за ребенком в течение 1-го года. Дело в том, что в этот период сохраняется вероятность развития различных осложнений.
В первый год у малыша может быть сильно осипший голос. Это не патология и норма, которую не избежать из-за повреждения гортанного нерва во время оперативного вмешательства.
К наиболее вероятным осложнениям относятся недостаточность желудка и рефлюкс. Их предотвращают с помощью прокинетиков. Самый известный из них – Домперидон.
Заключение
После завершения реабилитационного периода при отсутствии осложнений дети продолжают жить нормальной жизнью. Единственное, родителям придется позаботиться о том, чтобы малыш поменьше кушал острой пище, фастфуду и прочим «нездоровым продуктам».
mama.guru
Пороки развития пищевода у новорожденных > Клинические протоколы МЗ РК
Атрезия пищевода – это неполное формирование пищевода, часто сочетающееся с трахеопищеводным свищом. Диагноз ставят при невозможности провести назогастральный зонд в желудок. Лечение оперативное. Частота – 1 на 3000-5000 новорождённых [1].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Пороки развития пищевода у новорожденных
Q 39 Врожденные аномалии ( пороки развития ) пищевода
Q 39.1 Врожденная атрезия пищевода с трахео-пищеводным свищом
Q39.8 Другие врожденные аномалии пищеводаСокращения, используемые в протоколе:
Er-эритроциты;
FiO2 – концентрация подаваемого кислорода
Hb– гемоглобин
Ht– гемотокрит
L-лейкоциты
NIPPV – назальная вентиляция с прерывистым положительным давлением
АЛТ –аланинаминотрансфераза
БЛД – бронхолегочная дисплазия
ВЖК – внутрижелудочковое (нетравматическое) кровоизлияние
ДВС – диссеминированное внутрисосудистое свертывание
ЖКТ – желудочно-кишечный тракт
ИВЛ – искусственная вентиляция легких
ИТ – интенсивная терапия
ИФА–иммуноферментный анализ
ККТ – контрастная КТ
КТ – компьютерная томография
КЩС – кислотно-щелочное состояние
МВ – механическая вентиляция
МРТ – магнитно-ядерная томография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ОАП – открытый артериальный проток
ОЦК – объем циркулирующей крови
ПЦР – полимеразная цепная реакция
РДС − Респираторный дистресс синдром
РН – ретинопатия недоношенных
См. Н2О – сантиметров водного столба
СРАР – постоянное положительное давление в дыхательных путях
СРБ – С-реактивный белок
СУВ – синдром утечки воздуха
ТБИ – тяжелая бактериальная инфекция
ТТН – транзиторноетахипноэ новорожденных
ЧД − частота дыхания
ЧСС – частота сердечных сокращении
ЭхоКГ – эхокардиография
Дата разработки протокола: 2014 г.
Категория пациентов: новорожденные дети.
Пользователи протокола: врач детский, неонатальный хирург стационара/
diseases.medelement.com
Атрезия пищевода с трахеально-пищеводным свищом (Q39.1)
Специфической профилактики не существует.
Раняя перинатальная диагностика играет определенную роль в увеличении выживаемости. Она минимизирует риски, связанные с первым кормлением, и повышает готовность к ранней операционной коррекции.
По данным большинства авторов, перинатальная эхографическая диагностика атрезии пищевода основывается только на следующих косвенных признаках:
1. Многоводие, связанное со снижением оборота околоплодных вод вследствие непроходимости пищевода.
2. Отсутствие эхографического изображения желудка или маленькие его размеры при динамическом ультразвуковом наблюдении.
М. Stringer и соавторы установили, что положительное прогностическое значение этих маркеров составляет только 56%. По данным В. Chodirker и соавторов, чувствительность эхографии в диагностике атрезии пищевода при комбинированном использовании эхографических признаков (многоводие, отсутствие эхотени желудка) составляет только 42%.
При атрезии пищевода достаточно редко отмечается отсутствие эхотени желудка, так как частое наличие трахеально-пищеводной фистулы (ТПФ) или ТПСТПС — трахеопищеводный свищ
при этом пороке затрудняет диагностику.
Обычно ТПC располагается дистальнее места атрезии пищевода, что позволяет амниотической жидкости попадать из трахеи в пищевод, а затем в желудок. Только при изолированной атрезии пищевода или при ТПC, расположенной проксимальнее места обструкции, обычно отсутствует эхотень желудка. Это позволяет заподозрить атрезию пищевода с большей вероятностью.
Следует помнить, что изображение желудка может отсутствовать не только при атрезии пищевода, но и при врожденной микрогастрии, лицевых расщелинах, VACTERL синдроме, дистрессе плода и маловодий.
Эхотень желудка может отсутствовать в момент проведения УЗИ и при абсолютной норме, при динамическом эхографическом наблюдении эхотень желудка обнаруживается в типичном месте.
Принято считать, что атрезия пищевода относится к трудно диагностируемым врожденным порокам. Однако некоторым исследователям удалось определить дааный порок в 80% случаев благодаря прямой оценке пищевода в случаях обнаружения многоводия и микрогастрии или при отсутствии эхотени желудка.
Одними из первых сообщили о перинатальной диагностике атрезии пищевода американские специалисты J. Estroff и соавторы. Диагноз был поставлен на основании визуализации периодически наполняющегося и опустошающегося слепо заканчивающегося проксимального отдела пищевода, являющегося, по их мнению, специфическим признаком атрезии пищевода. Опираясь на этот признак, они смогли диагностировать 3 случая атрезии пищевода во II триместре беременности. Ранее считалось, что диагностика атрезии пищевода возможна в некоторых случаях только в конце II и в III триместре беременности.
По мнению некоторых авторов, наиболее действенной схемой диагностики атрезии пищевода является прямая визуализация пищевода плода в случаях обнаружения необъяснимого многоводия и микрогастрии или отсутствия эхотени желудка.
diseases.medelement.com
причины, симптомы, лечение, последствия и другие особенности

У двух малышей из 10 000 новорождённых обнаруживается атрезия пищевода. Эта аномалия способна унести жизнь ребёнка, если в кратчайшие сроки не будет проведено хирургическое вмешательство. Можно ли её распознать ещё во время беременности и что делать, когда диагноз поставлен?
Что такое атрезия пищевода?
Атрезией пищевода называют тяжёлый порок развития, суть которого состоит в заращении его просвета на том или ином участке или же по всей длине. В большинстве случаев верхняя часть пищевода оканчивается слепо, а нижняя сообщается с трахеей. Нередко эта патология сочетается с наличием других пороков развития, в том числе:
- сердца;
- мочеполовой системы;
- ЖКТ.
Примерно в 5% случаев атрезия пищевода наблюдается у новорождённых с хромосомными патологиями. Этот порок развития встречается с одинаковой частотой (3:10000) у детей обоих полов. Причём риск рождения больного ребёнка выше у родителей, уже имеющих одного малыша с такой аномалией.
Зачастую атрезия пищевода сочетается с пороками развития позвонков, атрезией ануса, пороками развития почек и дефектами лучевой кости. В таких случаях диагностируют так называемую VATER ассоциацию (группа патологических заболеваний). Реже дополнительно обнаруживаются пороки сердца, что существенно ухудшает прогноз выздоровления.
Атрезия пищевода очень опасна для жизни новорождённого, так как её наличие провоцирует развитие аспирационной пневмонии (инфекционно-токсическое повреждение органов дыхания), возникающей из-за попадания слюны, слизи, пищи в дыхательные пути. Также дети резко теряют вес, поскольку не могут питаться. Поэтому при отсутствии своевременного вмешательства новорождённым грозит голодная смерть.
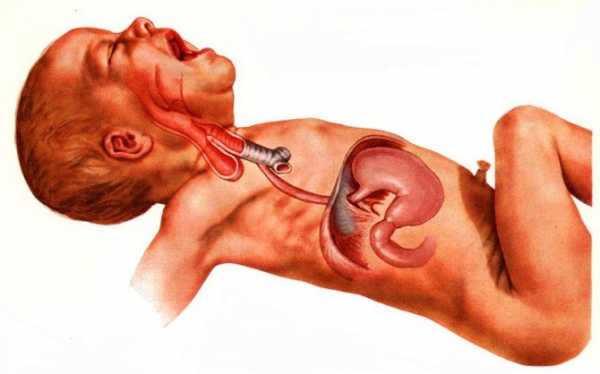
Один из вариантов атрезии пищевода
Классификация
Различают 5 форм патологии:
- Атрезия с дистальным свищом, при котором слепо оканчивается проксимальный (верхний) сегмент пищевода.
- Атрезия с проксимальным трахеопищеводным свищом, при этом дистальная (нижняя) часть пищевода оканчивается слепо.
- Изолированная атрезия.
- Атрезия с проксимальным и дистальным свищом.
- Изолированный трахеопищеводный свищ.
Атрезия пищевода с дистальным трахеопищеводным свищом
Эта форма патологии встречается чаще всего — в 85–95% случаев. У детей быстро развивается аспирационная пневмония, а в течение пары часов после рождения слепо заканчивающийся проксимальный (верхний) отдел пищевода заполняется пенистым содержимым. При попытках покормить ребёнка молоко сразу же вытекает обратно нествороженным. Живот малыша раздут, а если свищ достаточно широк, грудничок может срыгивать желудочный сок или жёлчь.
Изолированная атрезия
Такая форма заболевания встречается в 7–9% случаев. Для неё характерно слепое окончание дистального и проксимального отделов или же замещение всего пищевода тяжем без просвета. У деток быстро развивается аспирационная пневмония, а их живот западает.
Изолированный трахеопищеводный свищ
Такая патология наблюдается достаточно редко: лишь у 3–4% пациентов с аномалиями пищевода. Для неё характерно наличие отверстия разной величины, сообщающего пищевод и трахею. Как правило, диаметр свища не превышает 4 мм. Он может располагаться на любом участке, но чаще находится достаточно высоко.
Атрезии с проксимальным трахеопищеводным свищом
Данная патология встречается в 0,5% случаев. Для неё типично слепое окончание дистального (нижнего) отрезка пищевода. У новорождённых сразу же диагностируется аспирационная пневмония. Поскольку в желудок воздух не может проникать, живот малышей западает.
С проксимальным и дистальным трахеопищеводными свищами
Такой вариант атрезии наблюдается лишь у 1% больных. Сразу же после рождения у грудничка диагностируется аспирационная пневмония. Живот малыша вздут. А при выполнении рентгенологического исследования контрастное вещество, видимое на снимке как ярко-белое пятно, может обнаруживаться в желудке.
Полное отсутствие пищевода
Агенезия встречается чрезвычайно редко и обычно сочетается с другими тяжёлыми аномалиями развития. Поэтому прогноз в таких случаях неблагоприятный и подавляющее большинство новорождённых с такими патологиями погибает.
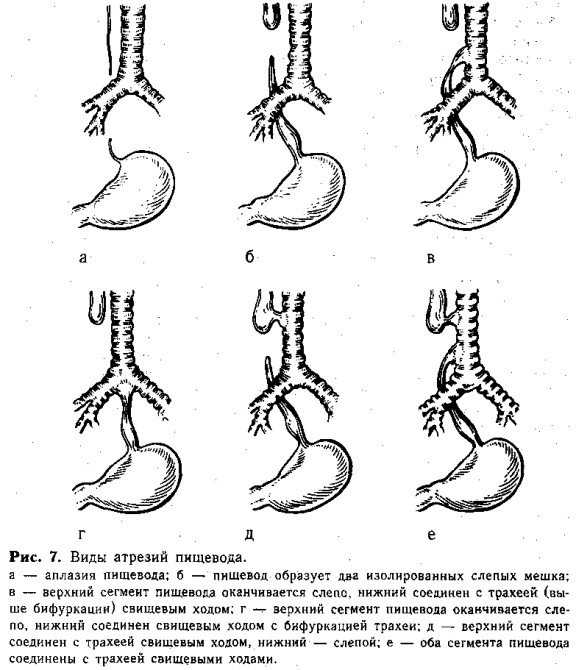
Возможные варианты аномалий строения пищевода
Причины возникновения у детей
Формирование атрезии пищевода связано с возникновением нарушений на ранних стадиях эмбриогенеза, то есть внутриутробного развития плода. Поскольку трахея и пищевод развиваются из одного зачатка, так называемой головки конца передней кишки, на ранних стадиях формирования плода они широко сообщаются между собой. В норме их разделение происходит на 4–5 неделях внутриутробного развития. Поэтому, если же направление и скорость роста этих анатомических образований отличаются от нормальных или некоторые другие процессы протекают нетипично, может возникать такой порок развития, как атрезия пищевода.
Доподлинно ещё неизвестно, что именно способствует возникновению подобных аномалий, но, безусловно, на формировании плода негативно сказываются вредные привычки родителей, причём не только курение, приём алкоголя или наркотиков матерью во время беременности, но и злоупотребление ими обоими родителями до момента зачатия. Также риск возникновения атрезии пищевода возрастает при наличии генетических заболеваний у родителей. Неблагоприятно влияет на развитие плода и то, что будущая мать:
- принимает различные лекарственные средства;
- контактирует с химическими веществами;
- поддаётся радиоактивному облучению и т. д.
Симптомы
Атрезия пищевода проявляется буквально с первых часов жизни новорождённого малыша. На её наличие указывают:
- обильные пенистые выделения изо рта;
- выделение слюны из носа;
- приступообразный кашель;
- отчётливо слышные хрипы в лёгких;
- одышка;
- посинение кожи при каждом кормлении, то есть так называемый синдром Мендельсона, возникающий вследствие попадания слизи в дыхательные пути;
- срыгивание молока в неизменном виде;
- метеоризм.
В зависимости от формы патологии, помимо вышеперечисленных симптомов, могут возникать и другие.
Диагностика
Современное оборудование для ультразвукового исследования позволяет диагностировать множество патологий ещё во время беременности, включая и атрезию пищевода. Но оно все же недостаточно совершенно, поэтому только отдельным врачам удаётся заподозрить наличие этой аномалии в 80% случаев. Поэтому обычно атрезия пищевода обнаруживается уже после родов, поскольку её признаки проявляются буквально с первых же минут или часов жизни новорождённого.
Пренатальная диагностика
По данным большинства авторов, заподозрить наличие патологии при проведении УЗИ можно только по косвенным признакам:
- многоводие, связанное со снижением оборота околоплодных вод из-за непроходимости пищевода плода;
- невозможность визуализации желудка или значительное уменьшение его размеров;
- визуализация периодически наполняющегося и опорожняющегося слепо заканчивающегося проксимального отдела пищевода;
- задержка внутриутробного развития.
Но такие же отклонения характерны и для других патологий, в частности, врождённой микрогастрии (патологически малого объёма желудка) и лицевых расщелин. Причём иногда желудок не видно на УЗИ и у абсолютно здоровых детей, но при проведении череды УЗИ он всё-таки обнаруживается в типичном месте и нормального размера.
Также женщины, вынашивающие плод с атрезией пищевода, часто сталкиваются с угрозой выкидыша в I триместре. Поскольку атрезия пищевода часто сочетается с другими пороками развития, при их наличии назначаются дополнительные ультразвуковые исследования с целью выявить эту аномалию.
Канадскими учёными было предложено проведение МРТ у плодов с необъяснимой микрогастрией и многоводием у матери.
Диагностика новорождённого
Хотя клиническая картина оставляет врачам мало сомнений в диагнозе, подтверждают его путём введения в пищевод через нос тонкого уретрального катетера, имеющего закруглённый конец. При наличии аномалии он, погрузившись на 6–8 см, упирается или, заворачиваясь, выходит через рот малыша. Также при нагнетании воздуха в слепой конец пищевода он с шипением выходит из носоглотки.
Окончательный диагноз можно поставить только после проведения рентгенологического исследования. Обычно его проводят с использованием водорастворимых контрастных веществ (йодолипола), не оказывающих сильного раздражающего действия на дыхательные пути, куда они могут проникнуть при наличии свища.
При проведении контрастной рентгенографии ребёнка укладывают на спину, вводят 15–20 мл воздуха и 1–2 мл контраста. На снимках видны чёткие ровные контуры слепого конца пищевода и следы проникновения контрастного вещества в трахею, если присутствует свищ.
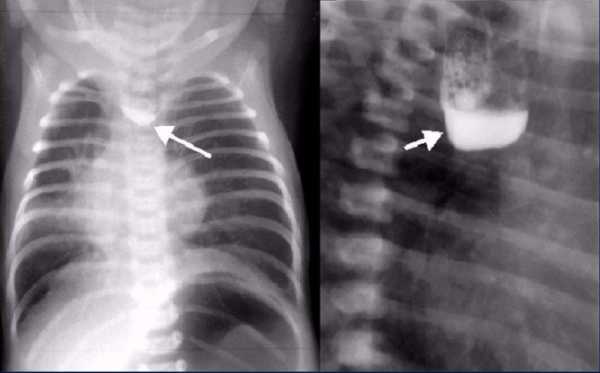
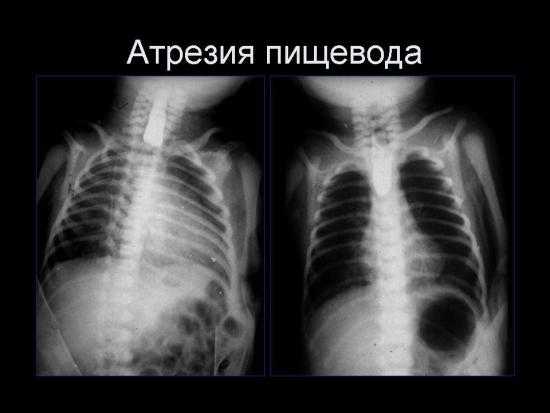
Рентгеновский снимок ребёнка с атрезией пищевода
Лечение
Единственным возможным способом спасти жизнь малышу является хирургическое вмешательство. При выявлении атрезии пищевода в первые часы жизни ребёнка, даже в сочетании с пороками позвонков, атрезией ануса, пороками развития почек и дефектами лучевой кости (VATER ассоциация), и немедленном проведении операции прогноз достаточно хороший. Если же она сопровождается наличием пороков сердца или аномалий конечностей, то заболевание обычно протекает тяжело и, к сожалению, часто приводит к летальному исходу.
Подготовка к операции
Предоперационную подготовку начинают ещё в родильном доме, сразу же после диагностики патологии, то есть в первые часы жизни малыша. Она включает:
- аспирацию (отсасывание) содержимого ротовой полости и носоглотки каждые четверть часа;
- оксигенотерапию;
- исключение введения пищи через рот.
Длительность подготовки зависит от тяжести состояния младенца. Если у него наблюдается нарушение дыхание или даже пневмония, сразу же прибегают к прямой ларингоскопии с катетеризацией трахеи и удалением содержимого из дыхательных путей. Суть метода состоит во введении в глотку младенца жёсткой трубки и катетера в трахею, что позволяет визуально оценить состояние верхних отделов ЖКТ, обеспечить нормальное поступление кислорода в лёгкие и отсосать скопившиеся в дыхательных путях массы.
В случаях, когда эти мероприятия не дают желаемых результатов, ребёнку под наркозом делают бронхоскопию с интубацией трахей. То есть через гортань и трахею в бронхи вводят специальный оптический прибор и осматривают их состояние. Чтобы решить проблему нарушения дыхания в процессе процедуры в трахее размещают гибкую пластиковую трубку, через которую будет поступать воздух.
Новорождённого помещают в кувез, обеспечивая подходящий температурный режим, непрерывную подачу кислорода и очищение ротоглотки. Также проводится инфузионная, антибактериальная и симптоматическая терапия. И в максимально короткие сроки ребёнка перевозят в сопровождении специализированной бригады в хирургическое отделение больницы, где его будут оперировать.
Проведение операции
Операция может проводиться разными методами. Выбор конкретного осуществляется на основании имеющейся формы атрезии и состояния грудничка. При наличии атрезии с дистальным трахеопищеводным свищом у доношенных детей, без симптомов родовой травмы и пороков развития жизненно важных органов обычно проводят торакотомию (вскрытие грудной клетки через грудную стенку) и разделяют трахеопищеводный свищ.
Дальнейшая тактика лечения определяется величиной диастаза (расхождения) отрезков пищевода. Если он не превышает 1,5–2 см, накладывают прямой анастомоз, то есть просто сшивают концы пищевода между собой. При больших значениях обычно выполняют шейную эзофагостому: конец пищевода выводится на наружную часть шеи через разрез и фиксируется швами. Аналогичным образом выходят из ситуации, когда у ребёнка диагностирована несвищевая форма.
Если же у младенца проведение хирургического вмешательства связано с большим риском, то чаще операцию начинают с наложения двойной гастростомы, то есть введения через разрезы в желудок и 12-перстную кишку двух резиновых трубок, внешние концы которых закрепляют на коже. Одна из них предназначена для кормления. Её конец вводят в 12-перстную кишку, благодаря чему пища сразу же попадает в тонкий кишечник, минуя патологически изменённые области ЖКТ. Вторая гастростома необходима для обеспечения нормального давления в желудке и уменьшения аспирации. Как только состояние новорождённого улучшится, обычно это происходит на 2–4 день, начинают второй этап операции, суть которого состоит в проведении пластики пищевода. С этой целью изменённая область заменяется участком толстой кишки. Хирургическое вмешательство осуществляется в 2 этапа, второй из которых обычно проводится в возрасте от 2–3 месяцев до 3 лет.
Послеоперационное восстановление
После проведения операции продолжают интенсивную терапию. Новорождённого кормят через зонд, а спустя неделю исследуют состоятельность анастомоза (шва, соединяющего концы пищевода). Для этого под рентгенологическим контролем перорально вводят 1–2 мл контрастного вещества и оценивают его проходимость. Если же осложнения отсутствуют и на рентгене не видно затёков контраста, малыша начинают кормить через рот.
Через 2–3 недели проводят контрольное эндоскопическое исследование. В 60–70% случаев зона анастомоза остаётся неизменной, если все же произошло её сужение, назначается бужирование.
Бужирование пищевода — механическое увеличение его диаметра специальными зондами
В течение двух недель тщательно ухаживают за послеоперационными швами, часто меняют повязки, обрабатывают кожу антисептическими пастами и проводят ультрафиолетовое облучение.
Выписывают детей из стационара только при условии стойкой прибавки веса. Как правило, это происходит на 5–6 неделе.
Возможные осложнения и последствия
После успешного завершения операции и окончания реабилитационного периода малыш находится под диспансерным наблюдением в течение всего первого года жизни, поскольку существует риск развития нарушений процессов глотания и непроходимости в области анастомоза. В таких ситуациях показана срочная эзофагоскопия — осмотр внутренней поверхности пищевода специальным оптическим оборудованием, вводимым через рот.
Вариантом нормы является осиплость, сохраняющаяся на протяжении полугода или даже года. Её появление связывают с повреждением гортанного нерва во время операции. К числу возможных осложнений также относятся недостаточность кардиального отдела желудка и желудочно-пищеводный рефлюкс. Они проявляются:
- повторными пневмониями;
- срыгиванием;
- вытеканием всего содержимого желудка по ночам.
Чтобы предотвратить их развитие грудничкам назначают прокинетики (стимуляторы моторики желудочно-кишечного тракта), например, Домперидон.
Тем не менее при отсутствии лечения атрезия приводит к летальному исходу, наступающему в результате развития и прогрессирования:
- асфиксии;
- истощения;
- аспирационной пневмонии;
- лёгочной недостаточности;
- сердечной недостаточности.
Особенности образа жизни и питания людей после операции
Чтобы избежать развития осложнений, ребёнка до года следует кормить исключительно измельчённой до полной однородности пищей, а сразу же после операции антирефлюксными адаптированными молочными смесями, например:
- Фрисовом;
- Хумана АР;
- Нутризон антирефлюкс.
При этом кормление начинают с 3 мл жидкости, которые дают ребёнку 10 раз в день. Постепенно объем увеличивают, и на второй день уже разрешается кормить малыша 7 мл смеси 10 раз в сутки. Таким образом постепенно увеличивают количество употребляемой пищи до 30 мл за раз, продолжая кормить новорождённого 10 раз в день. Только с 10 дня разрешается перейти на 7-разовое полноценное питание.
Недостающее для нормального функционирования количество жидкости вводят парентерально. Для этого используется раствор глюкозы.
После окончания послеоперационного периода и проведения второго этапа пластики пищевода, если это необходимо, дети живут нормальной жизнью и при отсутствии других патологий ничем не отличаются от родившихся абсолютно здоровыми малышей. Безусловно, в дальнейшем стоит с особым вниманием относиться к питанию ребёнка, ограничивать употребление острой, солёной, копчёной пищи, фастфуда и прочих вредностей.
Хотя атрезия пищевода и является пороком развития, способным унести жизнь ребёнка, при её диагностировании сразу же после родов и проведении операции в кратчайшие сроки шансы на полное выздоровление велики. При этом впоследствии ребёнок не будет ничем отличаться от сверстников.
Имею высшее медицинское образование и опыт работы Оцените статью: Поделитесь с друзьями!monrb.ru
Атрезия пищевода у новорожденных детей — обновлено 03.19
 Атрезия пищевода довольно редкое заболевание. Оно встречается у 2 новорожденных детей из 10 000. Это очень опасная патология, способная привести к гибели ребенка. Поэтому врачи стремятся прооперировать малыша в кратчайшие сроки.
Атрезия пищевода довольно редкое заболевание. Оно встречается у 2 новорожденных детей из 10 000. Это очень опасная патология, способная привести к гибели ребенка. Поэтому врачи стремятся прооперировать малыша в кратчайшие сроки.
Что собой представляет атрезия пищевода у новорожденных? Можно ли диагностировать эту патологию до рождения ребенка? Как ее лечить? На эти вопросы даст ответ эта статья.
Что собой представляет атрезия пищевода?
Атрезия пищевода у детей – тяжелый порок, который проявляется в заращении просвета пищевода на отдельном его участке или по всей длине. В подавляющем большинстве случаев врачи обнаруживают у пациентов полное заращение пищевода в верхней части и сообщение его с трахеей в нижней. Довольно часто этот дефект развития сочетается с пороками таких систем, как:
- Сердечно-сосудистой
- Мочеполовой.
- Желудочно-кишечного тракта.
Стоит отметить, что в 5% случаев атрезия пищевода выявляется у детей с диагностированными хромосомными патологиями. Это указывает на то, что есть прямая связь дефекта с наследственностью. По мнению врачей, если у родителей уже рождался ребенок с таким дефектом, что вероятность появления второго малыша с такой же проблемой возрастает многократно.
Нередко вместе с атрезией пищевода у детей диагностируются нарушения в развитии костной системы: пороки позвонков, дефекты лучевой кости. При сочетании атрезии с другими пороками врачи диагностируют группу патологических заболеваний.
Опасность атрезии пищевода для новорожденного заключается в том, что патология провоцирует аспирационную пневмонию. Речь идет о состоянии, когда слюна и слизь, попадающие в легкие, вызывают разлитой воспалительный процесс. Кроме того, заращение пищевода делает невозможным питание ребенка. Если малыш не умрет от пневмонии, то точно погибнет от голода без вмешательства медиков.
Классификация
Врачи выделяют 5 форм атрезии пищевода у детей:
 Атрезия со свищем, расположенным ниже срединной линии, и заросшим верхним сегментом пищевода. Это самая распространенная форма болезни. Ее выявляют у 85% пациентов. При такой патологии у ребенка очень быстро развивается аспирационная пневмония. Уже через пару часов после рождения в верхней части пищевода скапливается пенистое содержимое. При попытке кормления таких детей грудное молоко сразу же вытекает обратно. У новорожденных с этой формой патологии сильно раздут живот.
Атрезия со свищем, расположенным ниже срединной линии, и заросшим верхним сегментом пищевода. Это самая распространенная форма болезни. Ее выявляют у 85% пациентов. При такой патологии у ребенка очень быстро развивается аспирационная пневмония. Уже через пару часов после рождения в верхней части пищевода скапливается пенистое содержимое. При попытке кормления таких детей грудное молоко сразу же вытекает обратно. У новорожденных с этой формой патологии сильно раздут живот.- Атрезия со срединным свищом, связывающим трахею и пищевод. При этом нижняя часть пищевода закрыта. Эта форма патологии встречается очень редко. Она выявляется всего в 0,5% случаев. Аспирационная пневмония у таких пациентов выявляется буквально в первые часы жизни. Так как нижняя часть пищевода у малышей закрыта, то воздух в желудок попадать не может. Из-за этого живот у детей запавший.
- Изолированная атрезия. Эта форма заболевания стоит на 2-ом месте по распространенности. Ее выявляют в 9% случаев. При изолированной форме патологии сращение может происходить как в дистальной, так и в проксимальной позиции. В особо тяжелых случаях пищевода просто нет. Его замещает тяж из соединительной ткани.
- Атрезия с проксимальным и дистальным свищом. Эту патологии выявляются у 1% маленьких пациентов. После рождения у малыша быстро развивается пневмония. Его живот вздут на рентгенологическом снимке контрастное вещество, введенное в трахею, обнаруживается в желудке.
- Изолированный трахеопищеводный свищ. При этой форме патологии пищевод и трахею ребенка связывает свищ. Его диаметр обычно не превышает 4 мм. Он может находиться на любом участке пищевода, но чаще выявляется в верхней его части.
Отдельно стоит упомянуть агенезию. Это форма патологии встречается очень редко и заключается в отсутствии пищевода как такового. Как правило, агенезия выявляется в сочетании с другими тяжелыми нарушениями внутриутробного развития. При этой форме болезни прогноз неутешительный: подавляющее большинство детей даже после проведения операции погибает.
Причины развития атрезии пищевода у детей
Чаще всего атрезия пищевода у ребенка развивается из-за нарушений внутриутробного развития на этапе закладки внутренних органов. Так как пищевод и трахея развиваются из одной и той же группы клеток, которую врачи называют головкой конца передней кишки, на ранних стадиях развития эти органы сообщаются между собой. Их полноценное разделение в нормальных условиях происходит на 4-5 недели развития ребенка. Однако, если процесс роста этих органов нарушается, то развивается атрезия пищевода.
Это не доказано, но ученые предполагают, что на развитие патологии большое влияние оказывают вредные привычки родителей. Речь идет не только о табакокурении и злоупотреблении алкоголем, но также приеме тяжелых наркотических препаратов как до зачатия, так и во время беременности.
Также следует брать во внимание тот факт, что у родителей с генетическими заболеваниями риск рождения ребенка с атрезией пищевода значительно выше.
Эта патология может также развиться в следующих случаях:
- Мать во время вынашивания ребенка вынуждена принимать различные медикаментозные препараты.
- Она вынуждена контактировать с различной химией.
- На нее во время беременности воздействует радиоактивное излучение.
Симптомы патологии
Это заболевание проявляет себя буквально с первых минут жизни новорожденного. Заподозрить его можно по следующим объективным признакам:
 У малыша на губах появляется пена.
У малыша на губах появляется пена.- Слюна обильно течет из носа.
- Ребенок кашляет. При этом кашель носит приступообразный характер.
- При прослушивании грудной клетки в легких слышны влажные хрипы.
- У малыша одышка.
- Каждое кормление сопровождается посинением кожных покровов. Цианоз вызван попадание пищевых продуктов в дыхательные пути.
- Ребенок срыгивает нествороженное молоко.
- Метеоризм.
Это общие симптомы. При разных формах заболевания может дополнительно проявляться специфическая симптоматика.
Диагностика заболевания
Благодаря современным методам исследования эта патология в подавляющем большинстве случаев выявляется во время беременности. Однако, из-за их несовершенства, болезнь удается выявить лишь в 80% случаев. У 20% больных детей эта патология выявляется уже после рождения.
Диагностика во время беременности
Пренатальная диагностика в основном сводится к использованию препарата УЗИ. При этом наличие болезни опытный врач выявляет лишь по косвенным признакам:
 Многоводие. Оно вызывается тем, что оборот околоплодных вод замедлен, так как пищевод плода сращен.
Многоводие. Оно вызывается тем, что оборот околоплодных вод замедлен, так как пищевод плода сращен.- Врач не может выделить желудок на экране, так как тот имеет слишком маленькие размеры.
- На экране виден периодически заполняющийся и освобождающийся пищевод. Это объясняется непроходимостью его проксимального отдела.
- Отмечается отставание плода в развитии по срокам.
Стоит отметить, что эти признаки и отклонения характерны и для других патологий внутриутробного развития: патологически малого объема желудка, лицевых расщелин. Кроме того, желудок бывает невиден и у здоровых детей.
Косвенным признаком наличия атрезии желудка у ребенка может служить тот факт, что в большинстве случаев будущие матери сталкиваются с угрозой выкидыша в 1-ом триместре.
Из-за сложности диагностики врачи при первых подозрения на атрезию назначают дополнительные ультразвуковые исследования. Канадские медики и вовсе предложили делать МРТ всем матерям, у которых на УЗИ видна микрогастрия и многоводие.
Диагностика патологии у новорожденных
Несмотря на то что клиническая картина заболевания очень яркая, врачи все же стремятся уточнить диагноз. Для этого в пищевод ребенка через нос вводится катеттер с закругленным концом. При наличии различных аномалий он на определенном этапе продвижения упирается в преграду. Если сращение пищевода произошло в верхней части, то катетер вовсе выходит через рот.
Окончательный диагноз врачи ставят только после изучения рентгеновских снимков с использованием контрастного вещества.
Лечение
Единственный способ спасти новорожденного – экстренно провести операцию. Если оперативное вмешательство было проведено в первые часы после рождения, даже несмотря на диагноз «группа патологических заболеваний», то прогноз выживаемости достаточно неплохой. Однако, если болезнь сопровождается пороком сердца или имеются аномалии конечностей, то дети чаще всего погибают.
Подготовительный этап
Сразу после выявления патологии ребенка начинают готовить к операции. Подготовка состоит из следующих мероприятий:
- Из ротовой полости и носоглотки каждые 15 минут отсасывают накапливающуюся слизь и слюну.
- Ребенка дают дышать кислородом.
- Малыша переводят на внутривенное питание.
Длительность подготовительного периода целиком зависит от состояния ребенка. Если малыш задыхается или у него выявлена пневмония, то ему проводится ларингоскопия с установкой дыхательной трубки и жесткого катетера. Это позволяет врачу визуально контролировать состояние ЖКТ с легкими и своевременно удалять скапливающуюся слизь.
До операции малыши находятся в кувезе, в который непрерывно подается кислород. Параллельно врачи проводят симптоматическую и антибактериальную терапию.
Проведение операции
 Оперативное лечение зависит от формы патологии и состояния маленького пациента.
Оперативное лечение зависит от формы патологии и состояния маленького пациента.
Если у ребенка выявлена атрезия пищевода с трахеопищеводым свищом, при этом малыш доношенный, то обычно врачи прибегают к торактомии. Грудную клетку вскрывают и ликивидируют трахеопищеводный свищ.
Последующее лечение зависит от того, насколько будут расходиться отделы пищевода после ликвидации свища. Если расстояние между ними не превышает полутора сантиметров, то их просто сшивают между собой. Когда расстояние больше 2-х см, то врачам приходится прибегать к шейной эзофагостомы. Пищевод выводится на шею и фиксируется.
Тогда, когда ребенок слишком слаб, то врачи первым делом делают в желудке и 12-перстной кишке разрезы, через которые вводят 2-е резиновые трубки. При этом их концы выводятся на поверхность брюшной стенки. Это первый этап хирургического лечения.
По трубке, ведущей в 12-перстную кишку в организм малыша попадает питание. Трубка, вставленная в желудок необходима для создания определенного давления в органе, которое будет предотвращать аспирацию.
Через несколько дней при улучшении состояния маленького пациента проводится пластика пищевода. Ее суть заключается в замещении дефектного участка пищевода частью толстой кишки.
Реабилитационный период
После проведения оперативного вмешательства врачи продолжают проводить интенсивную терапию. Новорожденный получает питание через зонд.
Спустя 7 дней врачи проверяют насколько хорошо заживает шов, соединяющей концы пищевода. Делается это с помощью рентгенографии с контрастным веществом. При отсутствии осложнений ребенка переводят на кормление через рот.
Еще через 2-е недели осуществляется контрольное исследование с помощью эндоскопа. При выявлении сужения пищевод расширяют с помощью специальных зондов.
Выписывают детей только после того, как они начинают устойчиво набирать вес.
Возможные осложнения
 После выписки из стационара врачи продолжают тщательно наблюдать за ребенком в течение 1-го года. Дело в том, что в этот период сохраняется вероятность развития различных осложнений.
После выписки из стационара врачи продолжают тщательно наблюдать за ребенком в течение 1-го года. Дело в том, что в этот период сохраняется вероятность развития различных осложнений.
В первый год у малыша может быть сильно осипший голос. Это не патология и норма, которую не избежать из-за повреждения гортанного нерва во время оперативного вмешательства.
К наиболее вероятным осложнениям относятся недостаточность желудка и рефлюкс. Их предотвращают с помощью прокинетиков. Самый известный из них – Домперидон.
Заключение
После завершения реабилитационного периода при отсутствии осложнений дети продолжают жить нормальной жизнью. Единственное, родителям придется позаботиться о том, чтобы малыш поменьше кушал острой пище, фастфуду и прочим «нездоровым продуктам».
wamy.ru
4.8. Пороки развития и заболевания пищевода 4.8.1. Атрезия пищевода
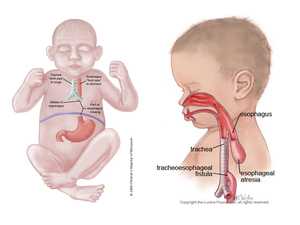
Атрезия пищевода — тяжёлый порок развития, при котором верхняя часть пищевода заканчивается слепо, а нижняя часть чаще всего сообщается с трахеей. Варианты атрезии пищевода представлены на рис. 4-35. Часто атрезия пищевода сочетается с другими пороками развития — врождёнными пороками сердца, ЖКТ, мочеполовой

системы и др. В 5% случаев атрезию пищевода наблюдают при хромосомных болезнях. Частота атрезии пищевода 0,3:1000. Соотношение мужского и женского пола 1:1.
Развитие порока связано с нарушениями в ранних стадиях эмбриогенеза. Известно, что трахея и пищевод возникают из одного зачатка — головного конца передней кишки. На самых ранних стадиях трахея широко сообщается с пищеводом. Их разделение происходит на 4—5-й неделе внутриутробного развития. При несоответствии направления и скорости роста трахеи и пищевода, а также процессов вакуолизации, которую пищевод проходит вместе с другими образованиями кишечной-трубки в сроки от 20-го до 40-го дня, возможно развитие атрезии пищевода. Для анамнеза беременности типичны многоводие и угроза выкидыша в I триместре.
Клиническая картина и диагностика
Признаки атрезии пищевода отчётливо проявляются в первые часы после рождения ребёнка. Верхний слепой отрезок пищевода и носоглотка переполняются слизью, у ребёнка появляются обильные пенистые выделения изо рта. Часть слизи новорождённый аспирирует, возникают приступы цианоза. После отсасывания содержимого носоглотки цианоз вскоре появляется вновь. Очень быстро в лёгких появляются хрипы, нарастает одышка.
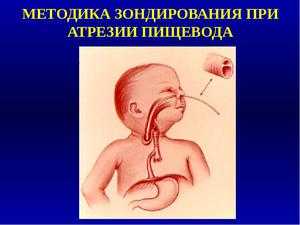
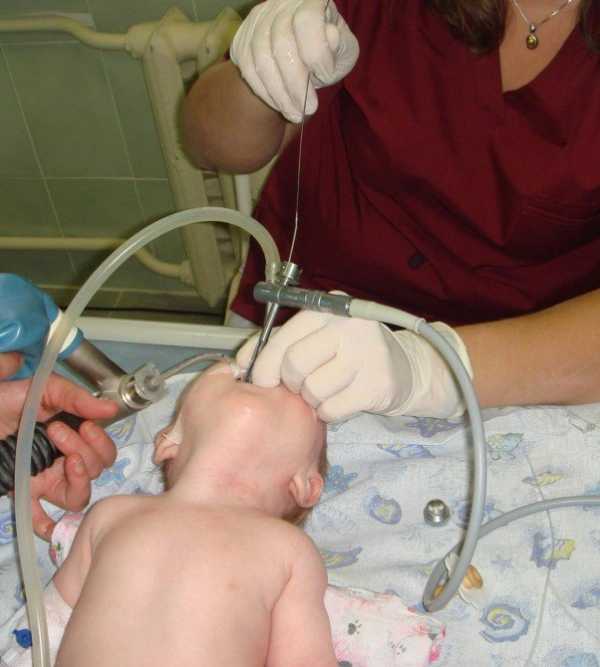
Диагноз уточняют путём катетеризации пищевода тонким уретральным катетером с закруглённым концом. Катетер вводят через нос.
Пройдя на глубину 6—8 см, катетер упирается в слепой конец пищевода, либо, заворачиваясь, выходит через рот ребёнка. Через катетер отсасывают слизь. Воздух, введённый в слепой конец пищевода, с шумом выделяется из носоглотки (положительный симптом элефан-та [слона]).
Учитывая огромную важность ранней диагностики атрезии (до возникновения аспирационной пневмонии), зондирование пищевода целесообразно проводить всем младенцам с синдромом дыхательных расстройств сразу после рождения.
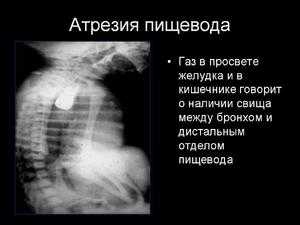
Клиническая картина может иметь некоторые особенности в зависимости от формы атрезии. При наиболее частой форме атрезии с дистальным трахеопищеводным свищом выявляют вздутие живота, особенно в эпигастральной области. Выраженность аспирационного синдрома зависит от диаметра трахеопищеводного соустья.
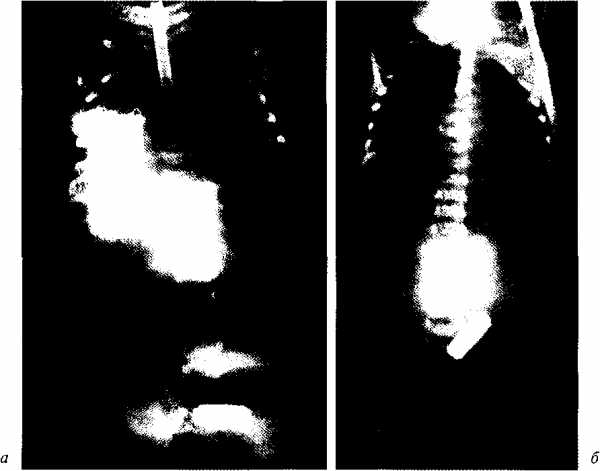
Окончательный диагноз ставят после рентгенологического исследования. После введения катетера в пищевод до упора выполняют обзорную рентгенограмму органов грудной клетки и брюшной полости. При атрезии рентгеноконтрастный катетер отчётливо виден в слепом отрезке пищевода (рис. 4-36). Наличие воздуха в желудке и кишечнике указывает на свищ между трахеей и абдоминальным отрезком пищевода. При бессвищевых формах на фоне запавшего живота отмечают полное затемнение брюшной полости. У детей со свищевыми формами атрезии о длине диастаза между концами пищевода можно в какой-то степени судить по боковой рентгенограмме. Использование для диагностики рентгеноконтрастных растворов, особенно бариевой взвеси, крайне нежелательно из-за риска аспирационной пневмонии.
В 1973 г. описана ассоциация VATER, в состав которой входит атрезия пищевода. Данное название образовано от первых букв соответствующих английских терминов (Vertebral defects, Anal atresia, Tracheoesophageal fistula, Esophageal atresia, Radial dysplasy — врожденные пороки позвонков, атрезия ануса, трахеоэзофагеальный свищ или атрезия пищевода, пороки развития почек или дефекты лучевой кости). Если у ребёнка выявлены также пороки сердца (Cardiac malformations), такое сочетание пороков обозначают аббревиатурой VACTER. В этом случае прогноз чаще бывает неблагоприятным. Нередко при атрезии пищевода встречают аномалии конечностей (Limb anomalies), тогда патологию обозначают как VACTERL. Для детей с VACTERL-ассоциацией, как правило, характерны высокая атрезия пищевода, осложнённое течение заболевания и высокая летальность. При наличии у ребёнка одной из аномалий, входящих в эту ассоциа
цию, следует искать и другие. По данным разных авторов, частота ассоциации широко варьирует. Так, полная VATER-ассоциация может встречаться в 1,5% случаев среди новорождённых с атрезией пищевода, а три компонента VACTER-ассоциации — в 17,5%.
Лечение
Только раннее оперативное вмешательство может спасти жизнь ребёнку с атрезией пищевода. Уже в родильном доме необходимо начать предоперационную подготовку, включающую аспирацию содержимого рото- и носоглотки каждые 15-20 мин, оксигенотерапию, полное исключение кормления через рот. Транспортировку следует проводить в сопровождении специализированной бригады в максимально короткий срок. Общая длительность предоперационной подготовки зависит от тяжести нарушений гомеостаза и гемодинамики,
дыхательной недостаточности, степени дегидратации. При явных признаках аспирации, нарушения дыхания, а тем более при пневмонии или ателектазе лёгких необходимо как можно раньше прибегнуть к прямой ларингоскопии с катетеризацией трахеи и аспирацией содержимого из дыхательных путей. При неэффективности последней под наркозом проводят бронхоскопию или интубацию трахеи с тщательной аспирацией содержимого. Ребёнка помещают в кувез, где обеспечивают непрерывную подачу кислорода, аспирацию содержимого ротоглотки, согревание тела ребёнка. Назначают инфузионную, антибактериальную, симптоматическую терапию.
Выбор метода оперативного вмешательства зависит от формы атрезии и состояния больного. При наиболее частой форме атрезии с дистальным трахеопищеводным свищом у детей с малым операционным риском (доношенных, без сочетанных пороков жизненно важных органов и симптомов внутричерепной родовой травмы) целесообразно начинать с торакотомии и разделения трахеопищеводного свища. Если диастаз между концами пищевода не превышает 1,5— 2 см, накладывают прямой анастомоз. При большом диастазе отрезков пищевода накладывают шейную эзофагостому и гастростому по Кадеру. При несвищевых формах из-за значительного диастаза выполняют операцию гастростомии и эзофагостомии. У больных с высоким операционным риском оперативное вмешательство чаще начинают с наложения двойной гастростомы (первая — для кормления через зонд, заведённый в двенадцатиперстную кишку, вторая — для декомпрессии желудка и уменьшения аспирации). Второй этап операции выполняют после улучшения состояния, через 2-4 дня.
В послеоперационном периоде продолжают начатую интенсивную терапию. Кормление ребёнка проводят через зонд, установленный ин-траоперационно через анастомоз либо введённый в гастростому после восстановления пассажа по кишечнику. На 6—7-е сутки исследуют состоятельность анастомоза. Под контролем рентгеновского экрана через рот ребёнка вводят 1—2 мл водорастворимого контрастного вещества. Оценивают проходимость зоны анастомоза, исключают затёки контрастного вещества. При отсутствии осложнений ребёнка начинают кормить через рот. Через 2—3 нед после операции проводят контрольную фиброэзофагогастроскопию с оценкой степени проходимости зоны анастомоза, состояния кардии, симптомов эзо-фагита. При сужении анастомоза, выявляемом в 30-40% случаев, необходимо бужирование (бужи №22-24). Длительность бужирования контролируют эзофагоскопией.
В послеоперационном периоде ребёнку в течение первого года жизни необходимо постоянное диспансерное наблюдение. Возможны явления дисфагии, осложняющиеся непроходимостью в области анастомоза, что требует срочной эзофагоскопии. В связи с этим детей на первом году жизни рекомендуют кормить гомогенизированной пищевой массой. Недостаточность кардии и желудочно-пищеводный рефлюкс, нередко осложняющий послеоперационный период, клинически проявляются ночными регургитациями, повторными пневмониями, срыгиваниями; в этом случае необходима своевременная диагностика. В ближайшие 6—12 мес у детей возможна осиплость голоса в связи с операционной травмой возвратного гортанного нерва.
После эзофаго- и гастростомии детям в возрасте от 2—3 мес до 3 лет выполняют второй этап операции — пластику пищевода толстокишечным трансплантатом.
studfile.net
 У малыша на губах появляется пена.
У малыша на губах появляется пена.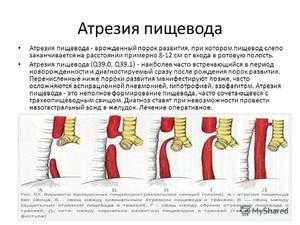 Многоводие. Оно вызывается тем, что оборот околоплодных вод замедлен, так как пищевод плода сращен.
Многоводие. Оно вызывается тем, что оборот околоплодных вод замедлен, так как пищевод плода сращен.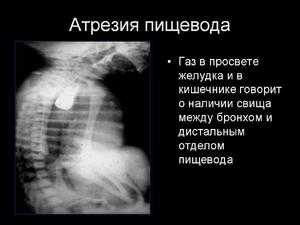 Атрезия со свищем, расположенным ниже срединной линии, и заросшим верхним сегментом пищевода. Это самая распространенная форма болезни. Ее выявляют у 85% пациентов. При такой патологии у ребенка очень быстро развивается аспирационная пневмония. Уже через пару часов после рождения в верхней части пищевода скапливается пенистое содержимое. При попытке кормления таких детей грудное молоко сразу же вытекает обратно. У новорожденных с этой формой патологии сильно раздут живот.
Атрезия со свищем, расположенным ниже срединной линии, и заросшим верхним сегментом пищевода. Это самая распространенная форма болезни. Ее выявляют у 85% пациентов. При такой патологии у ребенка очень быстро развивается аспирационная пневмония. Уже через пару часов после рождения в верхней части пищевода скапливается пенистое содержимое. При попытке кормления таких детей грудное молоко сразу же вытекает обратно. У новорожденных с этой формой патологии сильно раздут живот.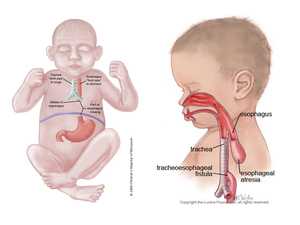 У малыша на губах появляется пена.
У малыша на губах появляется пена.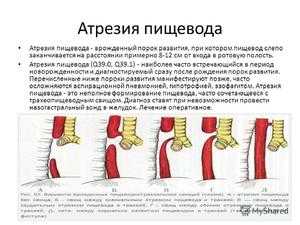 Многоводие. Оно вызывается тем, что оборот околоплодных вод замедлен, так как пищевод плода сращен.
Многоводие. Оно вызывается тем, что оборот околоплодных вод замедлен, так как пищевод плода сращен.