Почему у новорожденного кровит пупок и что делать?
Почему у новорожденного кровит пупок? Эта проблема появляется у многих родителей уже после выписки из роддома, и вызывает много вопросов и опасений. Но это не всегда свидетельствует о заболевании, иногда это просто особенности заживления пупочной ранки. Когда же не стоит беспокоиться? Деток, рожденных физиологическим путем без осложнений выписывают через трое суток из роддома. Как правило, у большинства пупочная ранка уже начинает заживать и сухая, а у некоторых даже до трех суток отпадает. Но часто также бывает, что при уходе за пупочной ранкой могут быть ее повреждения либо просто при купании немножко задели пупок. При этом он может немножко кровить, что является нормальной реакцией на не зажившей ране. Как долго кровит пупок у новорожденного? Он должен быть сухим и чистым, и на протяжении от пяти до пятнадцати дней должен зажить и отпасть. Именно этот период считается нормальным для тех случаев, когда он может кровить. Если это длится дольше, то тогда нужно обязательно обратиться к доктору.
Какие же еще есть причины для того, чтобы кровил пупок? Наиболее частой причиной можно считать геморрагическую болезнь новорожденных. Патогенез заболевания заключается в особенностях детского организма в отношении системы гемостаза. К этим особенностям относятся функциональная недостаточность тромбоцитов, которая может быть в основе развития геморрагических состояний у новорожденных. Кроме этого, следует обратить внимание на пониженную концентрацию у новорожденных отдельных факторов свертывания крови — II, VII, IX, X, XI, XII , антитромбина и плазминогена. Все эти особенности характерны также для системы гемостаза недоношенных новорожденных. Физиологическая недостаточность тромбоцитов или плазменных факторов свертывания крови может стать патологической и привести к развитию геморрагического заболевания новорожденных. Есть некоторые особенности детского организма, которые способствуют развитию нарушений свертывания крови. Небольшое уменьшение факторов II, VII, IX, X наблюдается у деток в первые трое суток после рождения. Но этот дефицит непостоянный, к концу первой недели жизни ребенок может восстановить все дефицитные факторы. В организме беременной женщины также есть дефицит витамина К, который влияет на образование тромбов и уменьшает скорость свертывания крови у новорожденного малыша. У небольшого числа новорожденных (2-5% всех детей) уровень К-витаминозависимых факторов свертывания крови может быть более низким, что является одной из причин развития у них кровоточивости. Это может быть обусловлено назначением беременной антикоагулянтов непрямого действия, противосудорожных препаратов, ацетилсалициловой кислоты, а также патологическим состоянием и токсикозами беременной на фоне низкого эстрогенного фона, нарушением образования или всасывания витамина К в кишечнике матери. Материнское молоко в первые дни жизни не может компенсировать дефицит витамина К, поскольку он есть в наличии в небольших количествах. Поэтому важное значение в ликвидации этого дефицита имеет заселения кишечника ребенка нормальной микрофлорой, которая производит этот витамин. Именно поэтому у детей к концу 2-й недели беременности дефицит К-витаминозависмых факторов ликвидируется. И одним из наиболее частых и ранних симптомов этого заболевания является тот симптом, когда начинает кровить пупок.
Еще одной из причин может быть другие формы геморрагических заболеваний. Наследственные формы геморрагических заболеваний новорожденных могут быть обусловлены как нарушением функции тромбоцитов, так и снижением концентрации отдельных плазменных факторов свертывания крови. Наследственные геморрагии тромбоцитарного характера — тромбоцитопеническая пурпура. Кровоизлияния возникают только в случаях наиболее тяжелых ее форм: кровоизлияние из пупка, кровоизлияние в мозг. Может иногда проявляться и врожденная гипопластическая тромбоцитопения.
Наследственные геморрагии коагуляционного характера — тяжелые формы наследственных дефицитов плазменных факторов свертывания крови V, VII, VIII, IX, X, XI, XII , при дефиците которых могут возникать геморрагические явления, приводящие к гибели новорожденных. Причиной смерти новорожденных являются кровоизлияния в мозг, профузное желудочно-кишечные кровотечения, кровоизлияния из пупочного канатика. При недостаточном количестве XIII фактора плазмы у новорожденных детей может проявиться «пупочный синдром» — медленное закрытие пупочной ранки и кровотечения из нее в течение 2-3 недель жизни. При недостаточном количестве этого фактора у новорожденных нередко наблюдаются кровоизлияния в желудочно-кишечный тракт, в мозг и его оболочки. Основная доля геморрагических состояний у новорожденных относится к приобретенных формам. Часть из них связана с нарушением функции тромбоцитов, другая носит коагуляционный характер.
Вторичный витамин-К-дефицитный геморрагический синдром: встречается у детей с механической желтухой (атрезия желчных протоков и желчных путей, синдром сгущения желчи), энтеропатией, дисбактериозом кишечника; связан с нарушением всасывания жирорастворимых филлохинонов.
ДВС-синдром у новорожденных может возникать при различных патологических состояниях, знаменует собой тяжелую катастрофу. Может быть причиной серьезного кровотечения из пупка. При этом отмечается выраженное свертывание крови, которое закрывает рыхлыми массами фибрина и агрегатами клеток крови сосуды, а затем, исчерпав запас прокоагулянтов, исчезает способность к свертыванию, приводит к профузному кровотечению. Причины развития ДВС-синдрома: септицемия, поздние токсикозы беременных у матери, физиологическая незрелость ретикулоэндотелиальной системы у плода, асфиксия, ацидоз, гипотермия, травматические поражения во время родов и тому подобное.
Основные фазы развития: гиперкоагуляция и свертывание крови уже начинается внутри сосудов, а также гипокоагуляция. В целом ДВС-синдром в значительной степени связан с поражением и нарушением тока крови по мелких сосудах вследствие слипания тромбоцитов, закупорки сосудов клетками крови, нарушением клеточного дыхания и ацидозом, патологией тромбоцитов. При ДВС-синдромах различного генеза механизм формирования кровотечения неодинаков: при некоторых формах на первый план выступают тромбоцитарно-микроциркуляторные нарушения, при других-коагуляционные сдвиги, в третьем случае-нарушения во всех звеньях гемостаза. Геморрагии обусловлены потреблением факторов свертывания, блокадой фибриногена, тромбоцитов продуктами деградации фибрина фибриногена, повышенной проницательностью сосудов в результате гипоксии, активации кининовой системы, снижением количества и функции тромбоцитов.
 [6]
[6]
Почему у новорожденного кровит пупок что делать. Почему пупок новорожденного кровоточит? Что делать, если кровит пупок
Из этой статьи вы узнаете
Причины
Кровянистый пупок у детей сразу после рождения и еще около 2 недель считается нормой. К месяцу он затянется, не потребуются. Если же кровит пупок у новорожденного более 4 недель, нужно выяснить причину патологического состояния.
Ключевыми факторами кровянистого пупка могут быть:
- Неправильный уход за пупочной ранкой. Это слишком усердное проявление заботы или отсутствие внимания к месту отпадения пуповины. Нельзя грубо обрабатывать ранку, использовать спирт, заклеивать, оберегая от попадания воды, бактерий и воздуха.
- Натирание одеждой, памперсом. Ранка не может зажить из-за трения или сдирания корочки краями штанишек, рубашкой, застежками. Не экипируйте ребенка дома полностью первые недели после рождения, ему полезны воздушные ванны, надевайте одежду без швов из мягкой ткани.
- Врожденные патологии. Это ломкость кровеносных сосудов, низкая свертываемость крови.
- Гранулема (). На дне пупочной ранки разрастается слой кожи, очагово образуются узелки. По виду напоминает гриб.
- Пупочная грыжа. Пупок выпячивается, становится больше при плаче, кашле. Требуется помощь хирурга.
- Инородное тело внутри ранки. Его можно нащупать самостоятельно, но ковырять и вытаскивать в домашних условиях запрещено.
- Инфекция. Сопровождается нагноением, неприятным запахом. Пойти в поликлинику при выделениях гноя и воспалениях нужно срочно, иначе будет сепсис.
- Заболевания крови. Инфицирование происходит в утробе или сразу после рождения, иммунитет малыша не может справиться с заживлением раны.
Сравните, как выглядит здоровый пупок у двухнедельного ребенка и ранка с гранулемой:
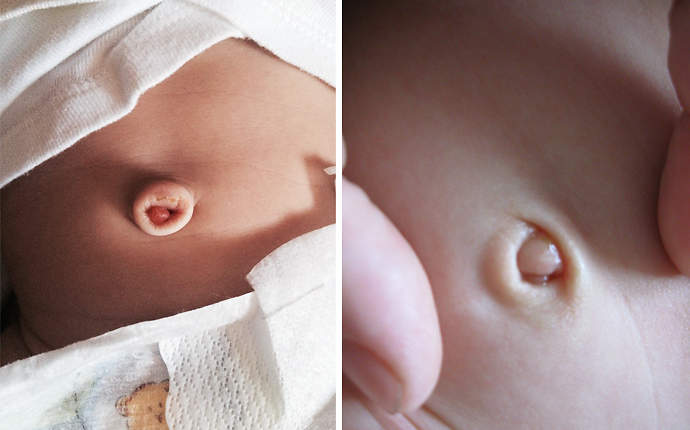
Как понять, что есть инфицирование
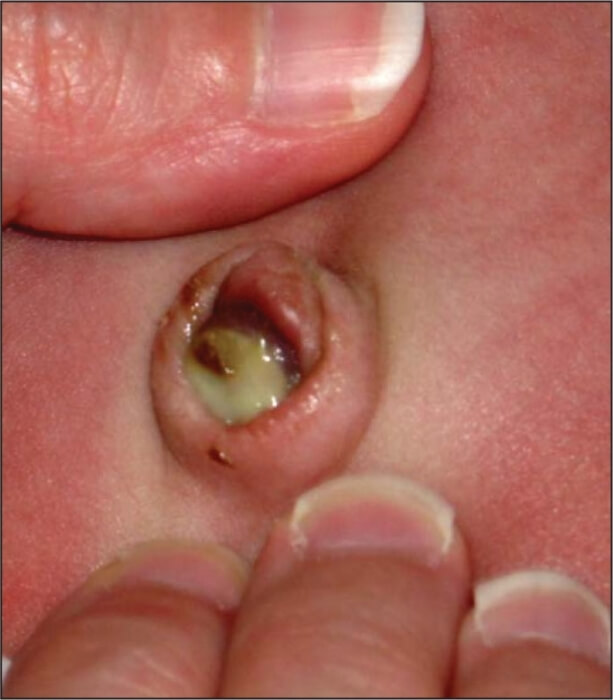
Заметить инфицирование пупочка у грудничка мамочки могут по следующим признакам:
- и кровит более 3–4 недель после рождения ребенка.
- Есть гной, он может не выделяться самостоятельно, но вытечет при надавливании с сукровицей.
- Пупок покрыт гнойной коростой.
- Кожа вокруг отекает.
- Малыш болезненно реагирует на прикосновения к животику, начинает кричать и плакать.
Бактериальное заболевание пупочной ранки называется омфалит. Если его не вылечить вовремя, ребенка ждут серьезные последствия.
Что нужно делать
Пупочек у новорожденных – самое слабое место. До того, как произойдет отпадение «хвостика» в роддоме, акушеры обрабатывают рану перекисью водорода и зеленкой. Через 3–4 дня, к выписке домой, прищепку снимают, а родителям нужно продолжить врачебные манипуляции дома.
Если пупочек не кровит или мокнет совсем чуть-чуть, маме достаточно ежедневно 1–2 раза проводить следующие процедуры:
- Купать ребеночка в теплой воде с травами.
- Вытирать тело и пупочек полотенцем.
- Заливать рану перекисью водорода. Ждать, пока она прошипит.
- Обмазать кожу вокруг ранки зеленкой с помощью ватной палочки.
- Заклеивать пластырем не нужно.
Если прищепка не хочет отваливаться долго, ранка кровоточит через месяц после выписки, алгоритм действий родителей таков:
- Пожаловаться на подозрительный симптом врачу.
- Временно прекратить купания. Сколько дней ребенка нельзя мыть, подскажет доктор и внешний вид ранки. Обтирания влажными салфетками не запрещены.
- Подсушивать пупочек зеленкой. С помощью тампона.
- Удалять корочки, гнойные скопления сверху, не проникая глубоко в рану.
- Смазывать антибактериальными мазями по назначению педиатра.
- Дать кровянистой ранке запекаться и отрываться корочкой самостоятельно. Убирать остаток болячки принудительно нельзя, рана может опять закровить.
Чего нельзя делать
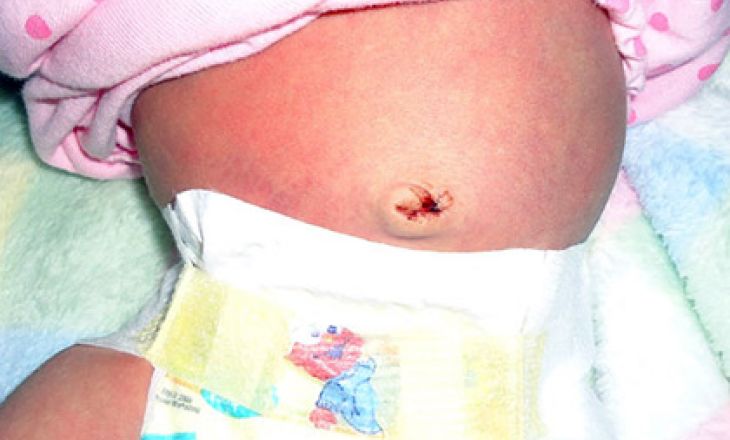
Если пупочная рана сильно сочится, кровоточивость останавливается плохо, соблюдайте аккур
что делать и почему так происходит
Пупок у новорожденных кровит в ряде случаев. Но страшно ли что пупок кровоточит? Мы расскажем Вам что делать и почему кровит пупочная ранка у младенца!
Если у новорожденных кровит пупок, то это может свидетельствовать о неправильной обработке пупочной раны. В этом случае нужно немедленно отреагировать на кровяные выделения, приняв экстренные меры, т.к. при инфицировании пупочной зоны высока вероятность развития воспалительного процесса. Важно понимать, что быстрое и полноценное заживление ранки возможно только при содержании ее в сухом и чистом виде.
Если у новорожденного младенца кровоточит пупок, то оставлять без внимания этот факт нельзя, т.к. это может привести к достаточно серьезным последствиям (вплоть до сепсиса).
В нормальных условиях пупочная рана полностью заживает за 2-3 недели. У кого-то этот процесс проходит быстрее, у кого-то медленнее. Отпадение хвостика пуповины с металлической скобой также может происходить в разные сроки, поэтому не стоит волноваться, если она не отпадает в течение долгого времени.
Если у младенца немного кровит пупок сразу после выписки домой, то необходимо вызывать патронажную медсестру. Она проведет обработку ранки с использованием марганцовки и перекиси водорода, а также даст рекомендации по действия, которые нужно предпринять в случае повторения кровоточивости. В тех ситуациях, когда наблюдается выделение сукровицы после первых раз обработки раны, то с ней делать ничего не нужно.
Многие молодые мамы не знают, может ли кровить пупок с прищепкой у новорожденного. Такая ситуация вполне возможна. Зачастую она происходит не из-за какого-то заболевания или неправильности фиксирования металлической скобы, а из-за чрезмерного ухода. Например, молодая мама слишком часто обрабатывает рану (каждый час или чаще), используя при этом не только рекомендованные перекись водорода, зеленку, марганцовку, но и различные крема, мази, травяные спиртовые настои и т.п. Подобный подход совершенно неправильный, т.к. лучше всего минимизировать обработку, давая организму малыша сделать всё самому.
Если кровотечение из пупка у новорожденного постоянное и не прекращается, то нужно немедленно обратиться к педиатру. Особенно опасны случаи, когда заметны не только кровяные следы, но и гнойные выделения с запахом. Нагноение пупочной раны у новорожденных может стать причиной заражения и начала воспалительного процесса, поэтому лечение нужно проводить максимально быстро.
Что делать при кровотечении?
Говоря о том, что делать, если кровит пупок у новорожденного младенца, стоит отметить главное правило – нельзя усердствовать с обработкой раны. Если у ребенка в пупочной области появились следы крови, то ранку стоит обработать обычно перекисью водорода (3%). Для этого нужно смочить раствором ватный тампон и легонько промокнуть проблемное место. Также рекомендовано использование перекиси в тех ситуациях, когда требуется удалить образовавшиеся желтоватые корочки, которые могут спровоцировать процессы размножения бактерий.
Если молодая мама не знает, что делать, когда кровоточит пупок у новорожденного, то ей следует немедленно обратиться к врачу. Кровотечение из пупочной ранки может быть следствием не только плохого ее заживления, но и развития различных заболеваний, с которыми весьма проблематично бороться самостоятельно и без врачебной помощи.
В чем могут заключаться причины кровоточивости?
Рассказывая о том, почему кровит пупок у новорожденного младенца, стоит выделить несколько факторов, которые могут спровоцировать данный процесс:
- Особенности пуповины. В ряде случаев пуповина бывает чересчур толстой, поэтому в процессе ее отмирания формируется достаточно глубокая и большая рана. В таких случаях длительность заживления увеличивается, а также возрастают риски развития кровотечения.
- Недостаток воздушных ванн. Если кровоточит пупок у новорожденного на второй (2-3) неделе, то это может быть следствием недостатка воздушных ванн. Давно известно, что раны быстрее заживают у человека, подсыхая на воздухе. Поэтому необходимо периодически открывать живот малыша, чтобы кислород свободно проникал в болезненную зону. Это не только избавит от кровотечения и улучшит состояние кожи, но и поможет закалить новорожденного. Воздушные ванны в домашних условиях рекомендованы в любое время года.
К постоянной кровоточивости могут привести и следующие причины:
- неаккуратное обрезание пуповины врачами,
- систематическое задевание,
- натирание раны (одеждой, подгузником и т.п.).
Если постоянно задевать рану, то подсыхающая корочка будет повреждаться и кровить, поэтому не стоит допускать подобного. Из-за этих факторов зачастую кровит пупок у новорожденного в 7-10 дней после рождения.
Ранее выкладывание ребенка на живот. В процессе заживления пупочной раны нельзя допускать, чтобы ребенок лежал и спал на животе.
Можно ли купать малыша при наличии кровоточивости из пупка?
Многое мамы не знают, можно ли купить новорождённого, если кровит пупок. Врачи в этом случае дают однозначный ответ – этого делать ни в коем случае нельзя. Даже если для купания используется чистая вода, травяные настои, марганцовка и т.п. Если есть кровотечение из пупочной ранки, то следует с помощью мягкой губки протереть те части тела, которые нуждаются в очищении, не дотрагиваясь при этом до кровоточивого места.
В том случае, если пупок у новорожденного кровит после купания, то ранку после этого нужно сразу обработать перекисью водорода или зеленкой. Когда крови после купания из пупочной раны нет, то обработать ее всё равно необходимо, потому что такая процедура позволит быстрее размокнуть корочкам. Само купание рекомендуется производить в чистой кипяченой воды. Вопреки распространенному мнению, добавлять травяные составы, марганцовку и что-то подобное в воду не рекомендуется, т.к. это может нанести больше вреда, чем принести пользы.
Кровит пупок у новорожденного
Почему не заживает пупочная ранка у младенца и что делать в таких случаях?

Коротко о пуповине
Внутри утробы малыш связан с матерью с помощью пуповины — особого органа, который обеспечивает питание, кислород и выводит продукты жизнедеятельности плода. Внешне напоминает трубку. Начинает формироваться примерно на второй неделе развития эмбриона. По мере роста будущего малыша, увеличивается и пуповина. В длину может быть более полу метра, а в ширину до 2 см. Состоит из плодных оболочек, которые образуют плотную ткань. Внутри находятся вены, артерии, желточный проток, урахус.Сразу после рождения, пуповину перетягивают или ставят зажим и перерезают. С этого момента организм малыша больше не связан с материнским ничем кроме эмоций. А в пупочной впадине образовывается ранка, которая по прошествии определенного времени заживает.
Как заживает пупочная ранка?
После того, как пуповина пережимается специальной скобой, ее остатки постепенно усыхают и на месте пупка образовывается ранка. Первое время она похожа на открытую рану. Ее необходимо регулярно обрабатывать антисептиками, пока полностью заживет. При правильном подходе, в течение нескольких недель, ранка заживет полностью. Первыми признаком благополучного исходя является чистота и сухость пупка. В противном случае она может долго не будет заживать, а ко всему еще и кровоточить.Чем опасно длительное заживление пупочной ранки?
Чем дольше заживает ранка на пупке у новорожденного, тем большая вероятность попадания инфекции и возникновения воспалительного процесса. В области пупка всегда тепло и влажно, что способствует буйному размножению бактерий. Инфицирование пупочной ранки в медицине носит название омфалит. Его признаки — отечность, краснота, повышение температуры кожного покрова вокруг пупка, возникают жидкие выделения, иногда с примесью крови и гнилостный запах.Причины кровоточивости пупочной ранки
Иногда кроме жидкости и гноя, из пупочной ранки может сочиться кровь. В первое время это нормально и не является признаком нарушения или патологии. Может даже после полного заживления выделяться кровь, если это не много и не часто происходит, то беспокоится не о чем. В противном случае лучше обратиться к врачу. Появляется кровь из пупочной ранки малыша по таким причинам:- Напряжение брюшных мышц во время плача или дефекации.
- Воспаление.
- Ослабленная иммунная система.
- Неправильный уход.
- Присутствие инородного тела.
- Малыш лежал на животике при не зажившей ранке.
- Использование средств, которые не способствуют заживлению ранки.
- Толстая пуповина.
- Ошибки медиков при перерезании пуповины.
- Нарушение сворачиваемости крови.
- Особенности кровеносных сосудов
Что делать, если кровит пупок?
Чтобы ранка быстрее зажила, необходимо соблюдать следующие рекомендации:- Купать малыша лучше в кипяченой воде с марганцовкой.
- После водных процедур важно сразу обработать пупочную ранку.
- Достаточно в день одной обработки, чаще только по совету врача.
- В начале обработки необходимо капнуть перекись в ранку и после размягчения корочек их аккуратно снять ватным тампоном или палочкой.
- После обработать любым антисептиком, например, зеленкой или фукорцином.
- Обрабатывать ранку нужно не только снаружи пупочного кольца, но и внутри.
- Памперс необходимо одевать таким образом, чтобы ранка была открытой. То же касается и одежды.
Запрещенные действия при кровоточащем пупке
Когда пупок новорожденного кровит или мокнет, нельзя:- Выкладывать ребеночка на животик.
- Купать так, чтобы вода попадала в ранку.
- Часто обрабатывать пупок различными средствами.
- Совсем не ухаживать на пупочной ранкой.
- Применять агрессивные по отношению к детской коже вещества.
- Удалять корочки не размягчив их предварительно.
- На длительное время накладывать повязку.
Когда бить тревогу?
Незамедлительно прибегнуть к помощи педиатров следует, если:- Ранка не заживает более 2 недель.
- После обработки продолжает сочиться кровь.
- На пупке возникают новообразования в виде гранул.
- Появляется гной и неприятный запах, повышается температура тела.
Пупочная ранка заживает не быстро, но не более 10-14 дней. При правильном уходе обычно проблем не возникает. В случае любых неприятных изменений, следует сообщать педиатру.
Когда обращаться к врачу, причины и меры профилактики
Носовые кровотечения — обычное явление у детей, но обычно они кратковременны и редко вызывают беспокойство. Однако стойкое, повторяющееся или очень сильное кровотечение может потребовать медицинской помощи.
Врачи называют носовое кровотечение носовым кровотечением. Примерно 60 процентов людей в какой-то момент жизни испытают кровотечение из носа. Однако носовые кровотечения чаще всего возникают у детей в возрасте от 2 до 10 лет и у пожилых людей в возрасте от 50 до 80 лет.
Хотя кровотечение иногда может вызывать тревогу, только около 10 процентов носовых кровотечений достаточно серьезны, чтобы требовать лечения.
В этой статье мы объясняем, что делать, если у ребенка начинается кровотечение из носа, и когда следует обратиться к врачу. Мы также обсуждаем способы лечения, причины и советы по профилактике.
Обычно лечить кровотечение из носа у ребенка можно дома. Важно сохранять спокойствие, потому что в большинстве случаев носовые кровотечения непродолжительны и не указывают на серьезную проблему.
Чтобы лечить ребенка с кровотечением из носа:
- Начните с того, что усадите ребенка и успокойте его. Пусть они сядут прямо и немного наклонятся вперед.
- Не отклоняйте ребенка назад и не ложите его, потому что это может привести к проглатыванию крови и может вызвать кашель или рвоту.
- Осторожно зажмите кончик носа ребенка двумя пальцами, используя салфетку или чистое полотенце, и попросите его дышать через рот.
- Продолжайте оказывать давление в течение примерно 10 минут, даже если кровотечение прекратилось.
Не набивайте ребенку марлю или салфетку в носу и не распыляйте ничего в нос.
Дети с носовыми кровотечениями обычно не нуждаются в медицинской помощи. Большинство носовых кровотечений непродолжительное, и обычно можно лечить ребенка дома.
Тем не менее, поговорите с врачом, если кровотечение из носа:
- случаются часто
- изменение привычного образца на новый
- происходит одновременно с хронической заложенностью или другими признаками легкого кровотечения или синяков
- начинается после того, как ребенок начинает принимать новое лекарство
- регулярно требует обращения в отделение неотложной помощи
Носовое кровотечение требует срочной медицинской помощи, если:
- оно продолжается после 20 минут надавливания на нос ребенка
- оно возникает после травмы головы, падения, или удар в лицо
- у ребенка также сильная головная боль, жар или другие симптомы
- нос ребенка деформирован или сломан
- ребенок показывает признаки потери слишком большого количества крови, например, выглядит бледным, имеет мало энергии, головокружение или потеря сознания
- ребенок начинает кашлять или рвать кровью
- у ребенка нарушение свертываемости крови или принимает антикоагулянты
Детям с сильным носовым кровотечением следует обратиться к врачу, который попытается остановить кровотечение.
Варианты лечения носовых кровотечений включают:
- нанесение нитрата серебра на кровеносные сосуды для их герметизации
- прижигание или сжигание кровеносных сосудов для их герметизации
- упаковка носа марлей с лекарством для сужения кровеносных сосудов
После остановив кровотечение, врач осмотрит ребенка, чтобы определить причину. В некоторых случаях ребенку может потребоваться операция, чтобы исправить проблему с кровеносными сосудами в носу.
Большинство носовых кровотечений — это кровотечения из носа из носа, что означает, что кровотечение происходит из передней мягкой части носа.Эта область носа содержит множество мелких кровеносных сосудов, которые могут разорваться и кровоточить, если они раздражаются или воспаляются.
Заднее носовое кровотечение развивается в задней части носа и редко встречается у детей. Этот тип носового кровотечения, как правило, более тяжелый, и остановить кровотечение бывает сложнее.
Раздражение кровеносных сосудов — частая причина передних носовых кровотечений. Несколько вещей могут вызвать раздражение кровеносных сосудов в носу, в том числе:
- сухой воздух
- ковыряние в носу
- аллергия в носу
- травма или сморкание носа или лица, например, мячом или падением
- синусит , простуды, грипп и другие инфекции, поражающие носовые ходы
- полипы в носу
- чрезмерное использование назальных спреев
Менее распространенные причины носовых кровотечений у детей могут включать:
Хотя предотвратить все носовые кровотечения невозможно у детей человек может принять меры, чтобы уменьшить их частоту.К ним относятся:
- лечение аллергии для предотвращения воспаления в носу
- использование назальных спреев с солевым раствором (морской водой) для поддержания влажности носа ребенка
- включение увлажнителя или испарителя в детской спальне для предотвращения высыхания воздуха
- сохранение детские ногти подстригаются для предотвращения травм из-за ковыряния в носу
- поощряет детей носить соответствующее защитное снаряжение во время занятий спортом или других видов деятельности, при которых возможна травма носа
Носовые кровотечения — обычное явление у маленьких детей и редко вызывают беспокойство.Обычно человек может лечить кровотечение в домашних условиях, непрерывно и осторожно надавливая на мягкую часть носа ребенка в течение примерно 10 минут.
Позвоните в службу 911 или отвезите ребенка в отделение неотложной помощи, если у него кружится голова, у него слабость или он теряет сознание. Также необходимо немедленно обратиться за медицинской помощью, если кровотечение очень сильное, не прекращается через 20 минут или возникает после падения или травмы головы.
Большинство кровотечений из носа у детей возникает из-за сухого воздуха, ковыряния в носу, аллергии на нос или других факторов, которые раздражают нежные кровеносные сосуды в передней части носа.
Человек должен проконсультироваться с врачом или педиатром, если у ребенка частые носовые кровотечения или если он недавно начал принимать новое лекарство.
.Часто задаваемые вопросы о кровотечении из-за дефицита витамина К
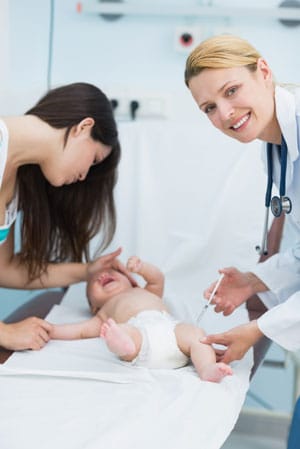
С 1961 года Американская педиатрическая академия рекомендовала добавлять витамин K в организм новорожденных с одной дозой витамина K при рождении. Низкий уровень витамина К может привести к опасному кровотечению у новорожденных и младенцев. Витамин К, введенный при рождении, обеспечивает защиту от кровотечений, которые могут возникнуть из-за низкого уровня этого необходимого витамина.
Ниже приведены некоторые часто задаваемые вопросы и ответы на них.Если вас по-прежнему беспокоит витамин К, обратитесь к педиатру или поставщику медицинских услуг .
Вопрос: Что такое витамин К, и как у младенцев возникают кровотечения из-за недостаточности витамина К и витамина К.
A: Витамин К используется организмом для образования сгустков и остановки кровотечения. Младенцы рождаются с очень низким содержанием витамина К в организме. Это называется «дефицитом витамина К» и означает, что у ребенка низкий уровень витамина К. Без достаточного количества витамина К младенцы не могут вырабатывать вещества, используемые для образования сгустков, называемых «факторами свертывания».’Когда кровотечение происходит из-за низкого уровня витамина К, это называется «кровотечение из-за дефицита витамина К» или VKDB. ВКДБ — серьезная и потенциально опасная для жизни причина кровотечений у младенцев в возрасте до 6 месяцев. Прививка витамина К при рождении — лучший способ предотвратить кровотечение из-за низкого уровня витамина К и дефицита витамина К (VKDB) .
В: Почему ВСЕМ младенцам нужна прививка витамина К — не могу ли я просто подождать, чтобы узнать, нужна ли она моему ребенку?
A: Нет, ждать, чтобы увидеть, нужна ли вашему ребенку прививка витамина К, может быть слишком поздно.Младенцы могут кровоточить в кишечнике или мозге, когда родители не видят кровотечение, чтобы знать, что что-то не так. Это может задержать оказание медицинской помощи и привести к серьезным и опасным для жизни последствиям. Все дети рождаются с очень низким уровнем витамина К, потому что он плохо проникает через плаценту. Грудное молоко содержит лишь небольшое количество витамина К. Это означает, что ВСЕ новорожденных имеют низкий уровень витамина К, поэтому им нужен витамин К из другого источника. Укол витамина К — лучший способ убедиться, что у всех детей достаточно витамина К. Новорожденные, не получившие прививку витамина К, в 81 раз чаще подвержены сильному кровотечению, чем те, кто получил прививку.
В: Разве риск кровотечения из-за низкого уровня витамина К длится всего несколько недель?
A: Нет, VKDB может случиться с другими здоровыми детьми в возрасте до 6 месяцев . Риск не ограничивается только первыми 7 или 8 днями жизни, и VKDB случается не только с детьми, у которых тяжелые роды. В 2013 году Центры по контролю и профилактике заболеваний (CDC) исследовали 4 случая кровотечений у младенцев из-за низкого уровня витамина К.На момент начала кровотечения всем четверым было более 6 недель, они были здоровы и нормально развивались. Ни одному из них при рождении не делали прививку витамина К.
Q: Разве VKDB не редкость?
A: VKDB редко встречается в Соединенных Штатах, но только потому, что большинство новорожденных получают прививку витамина К. За последние два десятилетия многие страны Европы начали программы по обеспечению витамином К при рождении — после этого во всех них наблюдалось снижение числа случаев VKDB до очень низкого уровня.Однако в тех регионах мира, где недоступны инъекции витамина К, VKDB более распространен, и из этих стран было зарегистрировано множество случаев VKDB
В начале 1980-х годов в Англии некоторые больницы начали давать витамин К только новорожденным, которые, как считалось, имели более высокий риск кровотечения. Затем они заметили рост случаев VKDB. Это говорит нам о том, что введение витамина К для предотвращения кровотечений — это то, что делает VKDB редким заболеванием — когда витамин K не вводят новорожденным, возникают случаи кровотечения, и VKDB перестает быть редким.
В: Что происходит, когда у младенцев низкий уровень витамина К и они заболевают ВКДБ?
A: Младенцы без достаточного количества витамина К не могут образовывать сгустки, чтобы остановить кровотечение, и они могут кровоточить в любом месте своего тела. Кровотечение может произойти в их мозгу или других важных органах и может произойти быстро. Несмотря на то, что кровотечение из-за низкого уровня витамина K или VKDB нечасто случается в Соединенных Штатах, когда оно случается, это ужасно. Каждый пятый ребенок с ВКДБ умирает .Из младенцев с поздним VKDB примерно у половины из них происходит кровотечение в мозг, которое может привести к необратимому повреждению мозга. У других кровотечение происходит в желудке или кишечнике или в других частях тела. Многим младенцам требуется переливание крови, а некоторым — операции.
В: Я слышал, что укол витамина К может вызвать рак. Это правда?
A: Нет. В начале 1990-х годов небольшое исследование в Англии обнаружило «связь» между прививкой витамина K и детским раком.Ассоциация означает, что две вещи происходят в одно и то же время с одним и тем же человеком, но не говорит нам, является ли одно причиной другого. Было очень важно выяснить, может ли витамин К вызвать рак у детей, потому что ожидается, что каждый новорожденный получит прививку витамина К. Если бы витамин К был причиной рака, мы бы ожидали увидеть такую же связь у других групп детей. Ученые пытались найти такую же связь у других детей, но эта связь между витамином К и детским раком больше не была обнаружена ни в одном другом исследовании.
Q: Могут ли другие ингредиенты в шоте вызвать проблемы у моего ребенка? Знаем ли мы, что прививка с витамином К безопасна?

A: Да, прививка с витамином К безопасна. Витамин К — главный ингредиент шота. Остальные ингредиенты делают витамин К безопасным для инъекций. Один ингредиент удерживает витамин К в жидкости; другой предохраняет жидкость от слишком кислой. Один из ингредиентов — бензиловый спирт, консервант. Бензиловый спирт входит в состав многих лекарств.
В 1980-х годах врачи признали, что очень недоношенные дети, находившиеся в отделениях интенсивной терапии новорожденных, могут заболеть из-за отравления бензиловым спиртом, потому что многие лекарства и жидкости, необходимые для их интенсивной терапии, содержат бензиловый спирт в качестве консерванта. Хотя о токсичности сообщалось только в отношении очень недоношенных детей, с тех пор врачи пытались свести к минимуму количество принимаемых ими препаратов, содержащих бензиловый спирт. Ясно, что небольшого количества бензилового спирта в уколе витамина К недостаточно, чтобы быть опасным, даже когда он вводится в сочетании с другими лекарствами, которые также содержат небольшое количество этого консерванта.
Q: Доза выстрела кажется высокой. Это слишком много для моего ребенка?
A: Нет, доза витамина К не слишком велика для младенцев. Доза витамина К в прививке высока по сравнению с суточной потребностью витамина К. Но помните, что у младенцев не так много витамина К, когда они рождаются, и не будет достаточного запаса витамина К, пока им не исполнится около шести лет. месяцев. Это связано с тем, что витамин К не проникает через плаценту, а в грудном молоке очень низкий уровень витамина К.
Шот витамина К действует двумя способами, повышая уровень витамина К. Во-первых, часть витамина К немедленно попадает в кровоток младенца и увеличивает количество витамина К в крови. Это обеспечивает достаточное количество витамина K, чтобы уровень у ребенка не упал до опасно низкого уровня в первые несколько дней жизни. Большая часть этого витамина К хранится в печени и используется системой свертывания крови. Во-вторых, остальная часть витамина К высвобождается медленно в течение следующих 2-3 месяцев, обеспечивая постоянным источником витамина К до тех пор, пока младенец не получит другой источник из своего рациона.
В. Могу ли я увеличить содержание витамина К в грудном молоке, употребляя различные продукты, принимая поливитамины или добавки витамина К?
A: Мы рекомендуем мамам питаться здоровой пищей и принимать поливитамины по мере необходимости. Хотя употребление в пищу продуктов с высоким содержанием витамина К или прием добавок витамина К может немного повысить уровень витамина К в грудном молоке, ни то, ни другое не может повысить его уровень в грудном молоке, достаточном для обеспечения всего витамина К, в котором нуждается ребенок.
Когда младенцы рождаются, их и без того низкий уровень витамина К падает еще ниже.Младенцам необходимо достаточно витамина К, чтобы (а) восполнить свой сверхнизкий уровень, (б) начать накапливать его в печени для использования в будущем и (в) обеспечить хорошее здоровье костей и крови. Грудное молоко — даже если мать получает добавки с витамином К — не может обеспечить все это.
Q: Мой ребенок такой маленький. Что я могу сделать, чтобы сделать прививку витамина К менее болезненной и травматичной?
A: Младенцы, как и мы, чувствуют боль, и очень важно уменьшить даже небольшой дискомфорт.Младенцы чувствуют меньше боли от уколов, если их держат на руках и позволяют сосать. Вы можете попросить подержать ребенка во время укола витамина K , чтобы вы могли его утешить. Кормление грудью во время укола и сразу после него тоже может утешить. Все это могут сделать родители, чтобы облегчить боль и успокоить своего ребенка.
Помните, что если вашему ребенку не сделают прививку витамина К, его или ее риск развития сильного кровотечения в 81 раз выше, чем если бы ему или ей сделали прививку.Диагностика и лечение ВКДБ часто включает множество болезненных процедур, в том числе повторный забор крови.
В. В целом, каковы риски и преимущества инъекции витамина К?
Риски, связанные с уколом витамина К, такие же, как и у большинства других уколов. К ним относятся боль, синяк или припухлость в месте укола. Сообщалось о нескольких случаях рубцевания кожи в месте инъекции. Сообщается только об одном случае аллергической реакции у младенца, поэтому это бывает крайне редко.
Хотя были опасения по поводу некоторых других рисков, таких как риск детского рака или риски из-за дополнительных ингредиентов, ни один из этих рисков не был доказан научными исследованиями.
Основное преимущество инъекции витамина К заключается в том, что он может защитить вашего ребенка от VKDB, опасного состояния , которое может вызвать длительную инвалидность или смерть. Кроме того, диагностика и лечение VKDB часто включают множественные и иногда болезненные процедуры, такие как забор крови, компьютерная томография, переливание крови или анестезия и хирургическое вмешательство.
Американская академия педиатрии рекомендует прививку с витамином К с 1961 года, и неоднократно придерживалась этой рекомендации, потому что риски прививки не перевешивают риски VKDB, которые основаны на десятилетиях доказательств и десятилетиях. опыта с младенцами, которые были госпитализированы или умерли от ВКДБ.
Лечащий врач вашего ребенка — лучший человек, с которым можно поговорить о витамине К. Как и вы, врач вашего ребенка хочет, чтобы ваши дети росли безопасными и здоровыми, и поддерживает ваши усилия по принятию наилучших решений для их здоровья. Если вас беспокоит витамин К, поговорите с лечащим врачом .
,Что такое кровотечение при дефиците витамина К?
- Витамины — это вещества, в которых нуждается наш организм, которые мы получаем либо из продуктов, которые мы едим, либо из поливитаминов.
- Витамины обычно хранятся в организме. Человек без достаточного количества витаминов, хранящихся в организме, имеет « дефицит витаминов » или имеет « дефицит витаминов ».
Что такое витамин К и почему он важен?
Витамин К — это вещество, необходимое нашему организму для образования сгустков и остановки кровотечения.Мы получаем витамин К из пищи, которую едим. Некоторое количество витамина К также вырабатывается полезными бактериями, которые живут в нашем кишечнике. Младенцы рождаются с очень небольшим количеством витамина К, хранящегося в их организме, что может привести к серьезным проблемам с кровотечением, если не принимать добавки.
Что такое кровотечение из-за дефицита витамина К или ВКДБ?
Кровотечение из-за дефицита витамина К или VKDB, возникает, когда младенцы не могут остановить кровотечение из-за того, что в их крови недостаточно витамина К для образования сгустка. Кровотечение может произойти в любом месте внутри или снаружи тела.Когда кровотечение происходит внутри тела, его бывает трудно заметить. Обычно у ребенка с VKDB происходит кровотечение в кишечнике или в головном мозге, что может привести к повреждению мозга и даже смерти. Младенцы, которые не получают прививку витамина К при рождении, могут развить ВКДБ в любое время до 6-месячного возраста. Существует три типа VKDB, в зависимости от возраста ребенка, когда начинаются проблемы с кровотечением: ранний, классический и поздний. Более подробная информация об этих типах приведена ниже.

Почему дети чаще страдают дефицитом витамина К и заболевают ВКДБ?
Все младенцы, независимо от пола, расы или этнического происхождения, подвергаются более высокому риску развития ВКДБ до тех пор, пока они не начнут есть обычную пищу, обычно в возрасте 4-6 месяцев, и , пока нормальные кишечные бактерии не начнут вырабатывать витамин К.Это потому, что:
- При рождении в организме детей хранится очень мало витамина К, потому что лишь небольшие количества поступают к ним через плаценту от матери.
- Полезные бактерии, вырабатывающие витамин К, еще не присутствуют в кишечнике новорожденного.
- Грудное молоко содержит небольшое количество витамина К, поэтому дети, вскармливаемые исключительно грудью, не получают достаточно витамина К только с грудным молоком.
Что я могу сделать, чтобы предотвратить дефицит витамина К и ВКДБ у моего ребенка?
Хорошая новость заключается в том, что ВКДБ легко предотвратить, введя младенцам инъекцию витамина К в мышцу бедра.Один укол, сделанный сразу после рождения, защитит вашего ребенка от VKDB. Чтобы обеспечить немедленную связь и контакт между новорожденным и матерью, введение витамина К можно отложить до 6 часов после рождения.
Безопасна ли инъекция витамина К?
Да. Многие исследования показали, что витамин К безопасен для новорожденных. Для получения дополнительной информации о безопасности инъекции витамина К см. Наши часто задаваемые вопросы.
Что может вызвать у младенцев дефицит витамина К и проблемы с кровотечением?
Некоторые вещи могут подвергнуть младенцев более высокому риску развития VKDB.Младенцы с повышенным риском включают:
- Младенцы, которые не получают прививку витамина К при рождении. Риск еще выше, если они находятся на исключительно грудном вскармливании.
- Младенцы, матери которых использовали определенные лекарства, такие как изониазид или лекарства для лечения судорог. Эти препараты влияют на то, как организм использует витамин К.
- Младенцы с заболеваниями печени; часто они не могут использовать запасы витамина К в организме.
- Младенцы с диареей, глютеновой болезнью или муковисцидозом часто плохо усваивают витамины, в том числе витамин К, из пищи, которую они едят.
Как часто у младенцев возникают кровотечения из-за дефицита витамина К?
Поскольку младенцы могут быть поражены до достижения 6-месячного возраста, медицинские работники делят VKDB на три типа; ранний, классический и поздний. Приведенная ниже таблица помогает объяснить эти три различных типа.
- Ранняя и классическая ВКДБ более распространены и встречаются у 1 из 60–1 из 250 новорожденных, хотя риск ранней ВКДБ намного выше среди тех младенцев, матери которых принимали определенные лекарства во время беременности.
- Поздняя ВКДБ встречается реже и встречается от 1 из 14 000 до 1 из 25 000 младенцев (1–3) .
- У младенцев, которые не получают прививку витамина К при рождении, вероятность развития поздней ВКБ в 81 раз выше, чем у младенцев, которые получают прививку витамина К при рождении. (4)
| Тип ВКДБ | Когда это происходит | Характеристики |
|---|---|---|
| Начало | 0-24 часа после рождения |
|
| Классический | 1-7 дней после рождения |
|
| Поздний | Обычно это происходит через 2–12 недель после рождения, но может произойти в возрасте до 6 месяцев у ранее здоровых младенцев |
|
Что мне следует искать в моем ребенке, если я думаю, что у него или у нее может быть VKDB?
К сожалению, в большинстве случаев VKDB нет ПРЕДУПРЕЖДАЮЩИХ ЗНАКОВ перед началом опасного для жизни события.У младенцев с VKDB могут развиться любые из следующих признаков:
- Синяки, особенно вокруг головы и лица ребенка
- Кровотечение из носа или пуповины
- Цвет кожи более светлый, чем раньше. У детей с темной кожей десны могут казаться бледными
- После первых 3 недель жизни белые части глаз вашего ребенка могут пожелтеть.
- Стул с кровью, черный или темный и липкий (также называемый «дегтеобразным») или рвущий кровью
- Раздражительность, судороги, чрезмерная сонливость или сильная рвота могут быть признаками кровотечения в головном мозге
Помните, что ВКДБ легко предотвратить с помощью одной прививки витамина К при рождении.
Ссылки
1. Зипурский А.В. Профилактика витамин К кровотечений у новорожденных. Br J Haematol 1999; 104: 430–7.
2. Sutor AH, Kries R, Cornelissen EAM, McNinch AW, Andrew M. Кровотечение из-за недостаточности витамина K (VKDB) в младенчестве. Тромб Хемост 1999; 81: 456–61.
3. Американская академия педиатрии, Специальная рабочая группа по витамину К. Споры относительно витамина К и новорожденного. Педиатрия 1993; 91: 1001–3.
4. McNinch AW, Tripp JH. Геморрагическая болезнь новорожденных на Британских островах: двухлетнее проспективное исследование.BMJ 1991; 303: 1105–9.
,Анализы и проверки новорожденных
В часы, дни и недели после рождения вашему ребенку предстоит пройти несколько плановых тестов и осмотров, чтобы убедиться, что он здоров и все в порядке. Вот краткое описание того, чего ожидать и что будут искать акушерка и врач при проведении анализов.Количество тестов и экзаменов может показаться настораживающим, но не волнуйтесь. Все дети, родившиеся в больнице, родильном доме или дома, будут проходить одинаковые проверки.
Какие первые анализы пройдут моему ребенку?
Вашему малышу предстоит пройти несколько проверок и обследований в первые часы его жизни.Первый — это оценка по шкале Апгар, которую ваша акушерка записывает через одну минуту, а затем через пять минут после рождения вашего ребенка (NICE 2014).Ваша акушерка может провести этот тест, наблюдая за цветом кожи, дыханием, поведением, активностью и позой вашего ребенка. Это скажет ей, есть ли у вашего ребенка какие-либо неотложные проблемы, требующие медицинской помощи (NICE 2014).
С большинством младенцев все в порядке, или, возможно, просто нужно какое-то время под присмотром. Если вашему ребенку действительно нужна помощь, ваша акушерка может дать ему немного воздуха или очистить его дыхательные пути, чтобы помочь ему дышать (NICE, 2014).
Примерно через час после родов, после того, как вы прижались к ребенку и, в идеале, немного прикоснулись к коже, ваша акушерка также будет:
- взвесить вашего ребенка
- проверить его температуру
- измерить окружность головы (NICE 2014)
Эти измерения позже будут добавлены к его диаграммам развития в его красную книгу (личная карта здоровья ребенка). Лечащий врач даст вам красную книгу вашего ребенка незадолго до или после рождения ребенка.
В это время врач или акушерка также предложат дать вашему ребенку дозу витамина К, чтобы защитить его от кровотечений, вызванных дефицитом витамина К (ВКДБ) (NHS 2018a).
Что такое обследование новорожденного?
Осмотр новорожденного — это полный осмотр вашего ребенка на предмет любых проблем или состояний. Медицинский работник предложит осмотреть вашего ребенка в течение 72 часов после его рождения (NHS 2018c, NICE 2015). Это дает вашему ребенку время приспособиться к внешнему миру и означает, что он сможет быстро получить лечение в том маловероятном случае, если обнаружатся какие-либо проблемы.Если ваш ребенок родился в больнице или родильном доме, акушерка или педиатр обычно осматривают вашего ребенка, прежде чем вы оба отправитесь домой. Если у вас были домашние роды, осмотр новорожденного может провести ваша акушерка или терапевт.
Обследование будет проводиться в присутствии вас и, в идеале, вашего партнера, чтобы вы могли задавать вопросы по ходу дела (NHS 2018c, NICE 2015). Медицинский работник, проводящий обследование, может задать вам вопросы об истории болезни вашей семьи. Так что сейчас самое время упомянуть о любых детских заболеваниях в вашей семье или семье вашего партнера, например о экземе или астме.
Ваша акушерка или врач осмотрят вашего ребенка с головы до пят, поэтому перед частью осмотра его нужно будет раздеть (NHS 2018c).
Голова
Врач или акушерка оценит форму и размер головы вашего ребенка (NHS 2018c, NICE 2015). Сплющенная или деформированная голова — обычное явление у новорожденных. Если у вас были естественные роды, легкое давление, которое возникает, когда вашего ребенка проталкивают через родовые пути, могло привести к деформации головы ребенка.
Голова вашего ребенка может образоваться подобным образом, потому что между костями в его черепе есть мягкие точки, называемые родничками. Это выровняется по мере того, как мягкие точки смыкаются, а кости в его голове встречаются и сливаются. Ваш врач или акушерка проверит эти уязвимые места.
Если вашему ребенку нужна была помощь, чтобы родиться с помощью щипцов или щипцов, существует небольшой риск появления синяков на его голове или кости черепа (цефалгематома). Они скоро исчезнут, но спросите свою акушерку, беспокоитесь ли вы о них (NHS 2018a).
Уши и глаза
Ваша акушерка уже посмотрела вашему ребенку в глаза, чтобы проверить наличие очевидных проблем при рождении. Во время медицинского осмотра новорожденного ваш врач или акушерка направит свет офтальмоскопа в глаза вашего ребенка, чтобы проверить, есть ли у него нечто, называемое красным рефлексом (NHS 2018f). Это похоже на эффект красных глаз от вспышки камеры. Проверка наличия у вашего ребенка этого рефлекса поможет вашему врачу или акушерке исключить определенные заболевания глаз, например катаракту (NHS 2018f).
Ваш терапевт также осмотрит глаза вашего ребенка в возрасте от шести до восьми недель. Это может быть совмещено с послеродовой проверкой (NHS 2016b).
Если вы беспокоитесь о зрении вашего ребенка в любое время, сообщите об этом своему врачу или патронажной сестре.
Получите советы о том, как следить за зрением вашего ребенка по мере его роста.
Рот
Ваш врач или акушерка засунет палец в рот вашего ребенка, чтобы убедиться, что нёбо (нёбо) в порядке и его сосательный рефлекс работает (Tidy 2016a).Расщелина неба, называемая расщелиной неба, потребует хирургического вмешательства и может затруднить кормление.
Узнайте больше о том, какую поддержку вы получите, если у вашего ребенка диагностирована волчья пасть.Ваш врач или акушерка могут также проверить язык вашего ребенка на наличие уздечки языка. Это происходит, когда его язык остается более прикрепленным ко дну рта, чем должно быть, ограничивая движения. Его можно проверить только в том случае, если у вашего ребенка постоянные проблемы с прикладыванием к груди (NICE 2015).
Прочтите, как уздечка языка может повлиять на кормление вашего ребенка и как это лечить.
Сердце
Ваш врач или акушерка послушают сердце вашего ребенка с помощью стетоскопа. Это поможет ей определить любые потенциальные проблемы с сердцем и проверить, есть ли у вашего ребенка шум в сердце (дополнительный или необычный звук, издаваемый сердцем) (PHE 2017, Tidy 2016a).
Постарайтесь не беспокоиться, если ваша акушерка или врач обнаружит шум в сердце. Это часто встречается у новорожденных и может быть вызвано тем, как сердце вашего ребенка адаптируется к миру за пределами вашей матки (PHE, 2014).Подавляющее большинство детей с сердечными шумами не имеют проблем с сердцем (Archer 2015). Но ваш врач или акушерка могут организовать повторный осмотр через шесть — восемь недель (Roy et al 2017).
Ваша акушерка или врач также измерит пульс в паховой области вашего ребенка (пульс бедренной кости), чтобы проверить наличие пороков сердца. Некоторые больницы также предлагают проверить, сколько кислорода в крови вашего ребенка (уровень насыщения кислородом). Ваш врач или акушерка проведут этот тест, поместив зонд на пальцы рук и ног ребенка.
Легкие
Ваш врач или акушерка послушают дыхание вашего ребенка с помощью стетоскопа и убедитесь, что оба его легких работают правильно (Tidy 2016a).
Гениталии
Детские гениталии часто опухшие и темного цвета в первые несколько дней. Не о чем беспокоиться. Это может быть связано с выбросом гормонов, переданным от вас к ребенку еще до его рождения. Или это может быть скопление лишней жидкости в его теле, что часто бывает у младенцев.
У мальчиков проверяют мошонку на наличие неопущенных яичек (NHS 2018c, PHE 2017).
Если у вашего ребенка неопустившееся яичко, вероятно, яичко опускается само по себе до того, как ему исполнится шесть месяцев. По этой причине врачи обычно откладывают начало лечения. Однако, если яичко вашего ребенка не опускается в течение шести месяцев, ваш врач, вероятно, порекомендует операцию по перемещению яичка вниз (NHS 2018c, PHE 2017).
Пенис вашего ребенка также будет проверен, чтобы убедиться, что отверстие находится на кончике полового члена, а не на его нижней стороне.
Врач или акушерка проверит ягодицу вашего ребенка, чтобы убедиться, что отверстие в его заднем проходе в норме. Они, вероятно, спросят, не было ли у вашего ребенка мочи или выделений темного цвета (меконий) (NICE 2014, Tidy 2016a).Кожа
Кожа вашего ребенка будет проверена на наличие родинок (Tidy 2016a), в том числе:
- следы аиста: красноватые или фиолетовые V-образные пятна, которые могут появиться на веках вашего ребенка, посередине его лба или задняя часть его шеи.
- синие пятна (врожденный кожный меланоцитоз): голубоватое пятно более темного пигмента, чаще всего на пояснице или ягодицах. Раньше они были известны как монгольские синие пятна, и вы все еще можете слышать, как их называют этим именем.
- марки клубники: выпуклые красные области
Большинство родинок совершенно безвредны и исчезают в детстве. Если вы обеспокоены, обратитесь за советом к врачу.
Руки и ступни
Врач или акушерка проверит руки, кисти, ножки и ступни вашего ребенка.Его пальцы рук и ног будут пересчитаны и проверены на наличие лямок.
Ладони вашего ребенка будут проверены на наличие двух складок, называемых ладонными складками, пересекающих их. Около четырех процентов населения имеет только одну ладонную складку на одной руке, а еще реже бывает одна линия на обеих руках (Sharma and Sharma 2011).
Одиночные складки ладоней иногда связаны с синдромом Дауна (Tidy 2016a). Но в маловероятном случае, если у вашего ребенка будет синдром Дауна, будут и другие явные физические признаки (Tidy 2016b).
Врач или акушерка осмотрит ступни и лодыжки вашего ребенка. Это необходимо для проверки косолапости (косолапости), когда передняя половина стопы поворачивается внутрь и вниз. Возможно, вы уже знаете, что у вашего ребенка косолапость, если это было показано на УЗИ.
Узнайте больше о косолапости и способах ее лечения.
Позвоночник
Ваш врач или акушерка посмотрит, насколько прямой у вашего ребенка. У младенцев довольно часто бывает крошечная ямочка у основания позвоночника, называемая крестцовой ямочкой (Tidy 2016a).В большинстве случаев это не вызовет проблем. Иногда глубокая крестцовая ямка может указывать на проблемы с нервами вашего ребенка в нижней части спинного мозга.
Если у вашего ребенка глубокая крестцовая ямка, его обследуют на предмет наличия других симптомов нервных расстройств, таких как слабость в ногах, холодные и посинение ступней, а также трудности с мочеиспусканием и мочеиспусканием.
Бедра
Ваш врач или акушерка осторожно пошевелит бедрами вашего ребенка, чтобы проверить устойчивость суставов (PHE 2017, Tidy 2016a). Она широко раздвинет его ноги, а потом согнет и разогнет их.Если ваш врач или акушерка обнаружит нестабильность, она проведет дополнительные анализы, чтобы проверить наличие проблем с бедром.
Рефлексы
У вашего новорожденного ребенка есть несколько рефлексов, таких как сосание, укоренение и хватание. Ваш врач или акушерка проверит их, убедив вашего ребенка проявить свои рефлексы (PHE 2017).
Наиболее часто проверяемым рефлексом во время обследования является рефлекс Моро (также называемый рефлексом испуга). Голова вашего ребенка может мягко и безопасно упасть на небольшое расстояние.Он ответит, вскинув обе руки с разведенными пальцами и вытянутыми ногами. Он также может немного поплакать. Будьте уверены, с вашим малышом все будет в порядке, и его ответы просто показывают, что все в порядке.
Проверка желтухи
Ваш врач или акушерка осмотрит вашего ребенка на наличие признаков желтухи. Это распространенное заболевание, при котором кожа младенцев приобретает желтоватый оттенок. Большинство случаев проходят сами по себе в течение 10-14 дней, но если анализы покажут, что у вашего ребенка много билирубина (вещества, вызывающего желтуху) в крови, ему могут быть назначены световые процедуры (фототерапия) для его уменьшения (NHS 2015).
Существуют разные уровни лечения, в зависимости от того, насколько желтуха у вашего ребенка. Прочтите нашу статью о желтухе для получения дополнительной информации.
Имейте в виду, что скрининговые тесты не могут выявить все проблемы. Но если у вашего ребенка действительно есть проблема, обнаруженная во время осмотра новорожденного, раннее ее выявление дает много преимуществ. Ваш врач или акушерка должны предоставить вам информацию о предполагаемой проблеме и ответить на любые ваши вопросы.
Вам также должны предложить совет о том, где найти дополнительную информацию и поддержку.Ваш врач или акушерка сразу же сообщат вам, если у нее возникнут какие-либо проблемы, и посоветуют, что может произойти дальше. Вашему ребенку могут потребоваться дополнительные анализы, или его могут направить непосредственно на лечение к специалисту.
Какие еще тесты будут проходить у моего ребенка в первые шесть недель?
Проверка слухаВаш ребенок может пройти проверку слуха вскоре после рождения, в больнице, общественной клинике или дома (NHS 2018b, PHE 2017). Это называется автоматизированным тестом отоакустической эмиссии (AOAE).Это займет всего несколько минут и не повредит вашему ребенку.
Если тест не показывает однозначного результата, вас могут попросить вернуться для другого теста. Это не обязательно означает, что есть проблема. Ваш ребенок мог быть обеспокоен, когда тест был впервые проведен, или в его ухе могла быть жидкость или временная закупорка. Или во время просмотра мог быть фоновый шум (NHS 2018b).
Узнайте больше о том, что происходит во время второго теста слуха, в нашей статье о слухе ребенка.
Укол в пятку
Следующим обычным тестом, который предстоит пройти вашему ребенку, будет укол в пятку. Это будет происходить через пять или восемь дней после родов, обычно дома (PHE 2017). Этот тест проведет ваша акушерка. Она возьмет небольшое количество крови из пятки вашего ребенка.
Этот образец крови будет протестирован на соответствие следующим условиям. Эти состояния встречаются редко, и раннее обнаружение даст вашему ребенку наилучшие шансы на успешное лечение:
- Унаследованное состояние, называемое фенилкетонурией (ФКУ), которое влияет на метаболизм белков.
- Муковисцидоз, поражающий легкие и пищеварительную систему.
- MCADD, состояние, которое влияет на то, как организм превращает жир в энергию.
- Серповидно-клеточная анемия, генетическое заболевание крови.
- Недостаточность щитовидной железы.
- Гомоцистинурия, наследственное нарушение обмена веществ.
- Болезнь мочи, вызванная кленовым сиропом, глутаровая ацидурия 1 типа и изовалериановая ацидемия — все это наследственные заболевания, при которых организм не может перерабатывать определенные белковые строения (аминокислоты) (NHS 2018e, PHE 2014).
Ваш ребенок может немного плакать, когда берется кровь, но он очень быстро поправляется, если обнимать.
Вы получите результаты теста на пятку к тому времени, когда вашему ребенку исполнится восемь недель. Вы получите письмо или с вами свяжется медицинский работник. В том маловероятном случае, если у вашего ребенка есть какое-либо из этих состояний, его направят к специалисту, который проведет дальнейшие исследования и спланирует лечение.
Обзор от десяти до 14 дней
Ваш патронажный врач посетит вас дома через 10–14 дней после родов.Она осмотрит вашего ребенка с ног до головы и спросит вас о вашем физическом и эмоциональном здоровье (NHS 2016a).
Это идеальное время, чтобы обсудить любые проблемы, которые могут возникнуть у вас с рождения. Если у вас ее еще нет, она также даст вам красную книгу вашего ребенка (личную карту здоровья ребенка).
Медицинское обслуживание после родов
Медицинский патрон Пенни Лейзелл объясняет, кто будет оказывать вам профессиональную поддержку после родов. Другие видео с младенцами Проверка от шести до восьми недельСледующий скрининговый тест, который вы и ваш ребенок пройдете, будет с шести до восемь недель, и его можно совмещать с послеродовым осмотром у врача (NHS 2016b).
Если у вас возникнут какие-либо опасения по поводу вашего ребенка до этого, без колебаний позвоните своей акушерке, патронажной сестре или врачу. Ваша акушерка также сообщит вам о признаках и симптомах, на которые следует обратить внимание у новорожденного, и о том, к кому обратиться за помощью.
Когда вашему ребенку исполнится восемь недель, вам также предложат первый набор прививок, чтобы защитить его от распространенных инфекционных заболеваний. Узнайте, от чего они защищают, в нашей таблице прививок.
Последний раз отзыв: июнь 2020 г.
Список литературы
Лучник.2015. Шумы в сердце у детей. DynaMed Plus. www.dynamed.com [по состоянию на октябрь 2018 г.]
iHV. 2017. Почему патронажная сестра? Визитный Институт Здоровья. https://ihv.org.uk/ [по состоянию на июнь 2018 г.]
NHS. 2015. Желтуха новорожденных . NHS Choices, Health A-Z. www.nhs.uk [по состоянию на июнь 2018 г.]
NHS. 2016a. Услуги и поддержка родителей . NHS Choices, Health A-Z. www.nhs.uk [Доступ в июле 2018 г.]
NHS. 2016b. Послеродовой осмотр через шесть недель .NHS Choices, Health A-Z. www.nhs.uk [Доступ в декабре 2018 г.]
NHS. 2017. Знакомство с новорожденным . NHS Choices, Health A-Z. www.nhs.uk [дата обращения: апрель 2018 г.]
NHS. 2018b. Проверка слуха новорожденных . NHS Choices, Health A-Z. www.nhs.uk [дата обращения: апрель 2018 г.]
NHS. 2018c. Физикальное обследование новорожденных . NHS Choices, Health A-Z. www.nhs.uk [дата обращения: апрель 2018 г.]
NHS 2018d. Неопущенные яички . NHS Choices, Health A-Z.www.nhs.uk [Проверено в октябре 2018 г.] NHS. 2018e. Пятно крови новорожденного . NHS Choices, Health A-Z. www.nhs.uk [дата обращения: апрель 2018 г.]
NHS. 2018f. Проверка зрения для детей . NHS Choices, Health A-Z. www.nhs.uk [Доступ в сентябре 2018 г.]
NICE. 2014. Уход за здоровыми женщинами и младенцами в родах. Последнее обновление: февраль 2017 г. Национальный институт здравоохранения и передового опыта, Клинические рекомендации 190. www.nice.org.uk [Доступно в апреле 2018 г.]
NICE.2015. Послеродовой уход до 8 недель после родов . Последнее обновление: февраль 2015 г. Национальный институт здравоохранения и качества ухода, Клинические рекомендации, 37. www.nice.org.uk [Доступно в апреле 2018 г.]
PHE 2017. Скрининговые тесты для вас и вашего ребенка . Общественное здравоохранение Англии. www.gov.uk/government/organisations/public-health-england [по состоянию на апрель 2018 г.]
Рой Р., Кларк П., Дэниэлс Р. и др. 2017. Шумы в сердце: информация для родителей / опекунов. Детская больница Дженни Линд, больницы Норфолка и Норвичского университета.www.nnuh.nhs.uk [По состоянию на декабрь 2018 г.]
Sharma DK, Sharma V. 2011. Распространенность симианских, сиднейских и сувонских складок и их связь друг с другом, сторонами тела, руками, полом и аномалиями / заболеваниями / синдромами в население центральной Индии. Int J Morphol 29 (3): 1069-75
Tidy C. 2016a. Неонатальный осмотр . Patient.Info. https://patient.info [дата обращения: апрель 2018 г.]
Tidy C. 2016b. Синдром Дауна . Patient.Info. https: // пациент.info [Доступ в апреле 2018 г.]
,