он знает в этом толк, даже если без температуры, но с кашлем и первые признаки болезни
Редактор
Анна Сандалова
Врач-пульмонолог
Евгений Олегович Комаровский – известный педиатр с многолетним стажем. Более семи лет ведет познавательную передачу «Школа доктора Комаровского», где популяризирует актуальные темы воспитания детей, лечения и профилактики детских заболеваний.
Его советы основаны на здравом смысле, рекомендациях ВОЗ. Доктор Комаровский о пневмонии у детей также высказывает свое мнение, как по поводу причин и симптомов, так и по поводу методов лечения и профилактики.
В большинстве случаев воспаление легочной ткани является осложнением ОРВИ, имеет вирусную, бактериальную (реже грибковую) природу. Его причиной может быть и повреждение «легочных фильтров» в результате любого заболевания, ожога, травмы. Иногда возникает из-за попадания в легкие содержимого изо рта или из околоплодных вод при родах. О симптомах и лечении, о предупреждении легочной инфекции у детей по Комаровскому расскажем подробнее в этой статье.
Симптомы
У детей дыхательная мускулатура развита слабо, им трудно с помощью кашля избавиться от слизи, которая усиленно вырабатывается в процессе ОРВИ. Поэтому она накапливается в легких и, загустевая, затрудняет их вентиляцию. Это становится благоприятным фактором для развития инфекции, из-за которой развивается пневмония.
Обратите внимание! По данным ВОЗ около 2% детей болеет пневмонией. Ежегодно от нее страдает пять миллионов детей до 5 лет.
Легкие постоянно фильтруют кровь от вирусов, бактерий, их токсинов. На фоне ослабленного иммунитета любая болезнь или травма приводят к закупорке отдельных участков легких и появлению воспаления.
Важно не пропустить начало болезни, ведь чем раньше ее заметить, тем эффективнее будет лечение. Поэтому родители должны знать тревожные признаки начинающегося заболевания.
Первые признаки
Доктор Комаровский выделяет такие признаки:
- Кашель стал главным симптомом болезни, чаще с выделением мокроты. Может наблюдаться без температуры.
- Простуда длится более недели, и после улучшения наступает ухудшение.
- Глубокий вдох провоцирует кашель.
- Бледность кожи, наблюдающаяся при других признаках ОРВИ. Она объясняется спазмом сосудов в ответ на образование токсинов. При вирусной природе пневмонии кожа краснеет.
- Даже при невысокой температуре присутствует одышка.
- Низкая эффективность жаропонижающих средств.
Известный педиатр подчеркивает, что эти знания нужны родителям не для диагностики заболевания, а для своевременного обращения за помощью специалистов. Только они могут ставить диагноз, используя для этого опрос, осмотр, перкуссию (простукивание), аускультацию (выслушивание фонендоскопом), данные клинического анализа крови и рентген легких в двух проекциях.
Дополнительные приметы
Кроме основных признаков заболевание сопровождается потливостью, ухудшением аппетита, у больных также слышны хрипы при вдохе и выдохе. Дети становятся беспокойными, нервозными, у них нарушается сон. Из-за этого они вялые, быстро устают, чувствуют сонливость.
Про тяжелой форме пневмонии симптомы более явные: нарушается работа органов пищеварения, это выражается в тошноте, рвоте, учащается стул, наблюдается потеря веса. Нередко увеличивается печень, бывают сбои с почками, возникает тахикардия.
Обратите внимание! Скрытая форма пневмонии может развиваться с минимальными симптомами: без температуры, с кашлем слабой выраженности. Однако, признаки дыхательной недостаточности, в том числе одышка, наблюдается всегда.
Ознакомьтесь с основной статьей о симптомах пневмонии у детей >>Лечение
Доктор Комаровский настаивает на том, что залог успешного лечения пневмонии в отказе от самолечения и неквалифицированного ухода за ребенком. Любого заболевания легче избежать, чем лечить. Поэтому родителям заболевшего ребенка при насморке нельзя спешить с сосудосуживающими каплями, не перегревать помещение, чтобы мокрота не засыхала из-за сухого воздуха. Важно отказаться от необоснованного лечения антибиотиками, особенно в пониженной дозировке.
Полезно знать. До изобретения пенициллина каждый третий ребенок, заболевший бактериальной пневмонией, умирал. На сегодня вовремя назначенная и адекватная антибиотикотерапия при бактериальной пневмонии – залог успешного выздоровления.
Основные принципы
Медицинский гуру считает, что для адекватного лечения воспаления легких важна достоверная диагностика. Чтобы на рентгеновском снимке не спутать затемнение в легких с тенью от сердца (она перекрывает до трети легкого), в сомнительных случаях лучше сделать его в двух проекциях. Важны также показатели клинических обследований, проверка на наличие хрипов в легких с помощью прослушивания и тому подобное.
При лечении пневмонии средней степени тяжести можно находиться дома и соблюдать такие требования:
- минимальная активность, желательно в первую неделю придерживаться постельного режима;
- выполнять все назначения и рекомендации врача;
- обильное и частое питье;
- регулярные проветривания;
- гигиенические мероприятия: обтирания, подмывания и частая смена белья;
- после исчезновения воспаления в легких при хорошей погоде совершать короткие прогулки.
Особенности терапии новорожденных
Симптомы заболевания у детей до года, по мнению Комаровского, практически совпадают с общими для всех детишек. Настораживающими факторами является потеря аппетита и отказ от питья. Ведь у грудничков пневмония может протекать стремительнее, потеря веса для них опаснее, чем для старших деток. Иммунитет у них еще не сформирован. Отказ от еды и обезвоживание для таких малышей критичны.
Нередки случаи срыгивания и вздутия животика. Реже случается сердечно-сосудистая недостаточность и нарушения работы кишечника. При подтверждении диагноза лечение должно быть незамедлительным, и не по бабушкиным рецептам, а по рекомендациям врача.
Молодым родителям нужно знать, что у младенцев органы дыхания еще несовершенны. У них узкие просветы гортани, трахеи и носовые проходы, у малышей слишком нежные слизистые оболочки и ткани легких. Все это ускоряет развитие воспалительных процессов при попадании инфекции в дыхательные пути.
Ознакомьтесь с основной статьей о лечении пневмонии у детей >>Препараты и процедуры
При своевременной диагностике заболевания доктор Комаровский не считает пневмонию поводом для паники у родителей. Придерживаясь схемы лечения, можно победить недуг без осложнений в короткие сроки. По Комаровскому при лечении пневмонии необходимы следующие препараты:
- Бактериальная форма лечится антибиотиками. Важен его правильный выбор, дозы и способ применения. Это не обязательно болезненное внутримышечное введение, большинство случаев эффективно лечится таблетками и сладкими сиропами. Во избежание самолечения доктор принципиально не называет конкретных препаратов. При вирусной пневмонии антибиотики не целесообразны.
- Антибиотики борются с причиной инфекции и тем самым уменьшают проявления воспаления (например, повышение температуры), поэтому дополнять их препаратами, обладающими жаропонижающим эффектом, не стоит.
- Средства для расширения бронхов (эуфиллин). Использовать только по показаниям и назначениям врача.
- Отхаркивающие средства для разжижжения мокроты – растительные: мукалтин, бронхикум и т.п. и химические: бромгексин, лазолван и т.п.
- Витаминные комплексы.
- Народные средства, как дополнение к лечению.
На этапе выздоровления (при спадании температуры) применяются физиопроцедуры и массаж. Чтобы удостовериться, что в легких все рассосалось, иногда требуется повторный рентген-снимок.
Важно! Нельзя назначать антибиотики в профилактических целях. Невозможно подобрать препарат, эффективно действующий на все виды бактерий. Если лекарства избирательно уничтожат микробов-антагонистов, то выжившие начнут размножаться намного быстрее. В результате придется бороться с устойчивыми к антибиотикам бактериями.
Как избежать осложнений?
Избежать осложнений пневмонии помогут такие профилактические мероприятия:
- поддержание продуктивного кашля, когда активно выводится из организма мокрота – отхаркивающие средства;
- прохладный и чистый воздух в детской комнате с температурой не выше 20 градусов – для нормального дыхания;
- регулярная влажная уборка без хлора;
- поддержание высокой влажности в помещении;
- регулярное питье, особенно при высокой температуре, во избежание застоя крови.
Полезное видео
Теме симптомов и лечения пневмонии посвящено одно из видео уроков «Школы доктора Комаровского». Это образец здравого взгляда на заболевания, когда в свойственной известному педиатру доступной форме, разъясняются общепринятые принципы лечения без намека на стереотипы. Итак, смотрим:
Заключение
Советы доктора Комаровского помогают разобраться в проблемах, связанных с возникновением, выявлением симптомов и лечением пневмонии.
Чтобы не присоединить вашего ребенка к пяти миллионам ежегодных жертв пневмонии, нельзя заниматься самолечением. Опасно увлекаться профилактической антибиотикотерапией, из-за чего вероятность осложнения ОРВИ пневмонией увеличивается в 9 раз. А бороться с любым видом кашля и капать в нос малышу сосудосуживающие средства, значит помогать инфекции проникнуть в бронхи и легкие.
bronhus.com
Воспаление легких — Статьи — Доктор Комаровский
Словосочетание «воспаление легких» придумано врачами специально для «не врачей». Болезнь, о которой пойдет речь в этой статье, медики именуют пневмонией. Автору не раз приходилось слышать примерно такие рассказы: «У нашего Пети 2 раза было воспаление легких и 1 раз пневмония«. Т. е. в немедицинской среде нет однозначной уверенности в том, что воспаление легких и пневмония это одно и то же. Пишу об этом сознательно, и не в осуждение, прекрасно понимая, что основы медицинских знаний людям в школах не преподаются.
Воспаление легких — одна из наиболее распространенных человеческих болезней. Для некоторых, особенно в детском возрасте, это просто наказание какое-то, для других — редкость; третьи, таких, к сожалению, не много, сами воспалением легких не болели, но переболевших родственников и знакомых имеют в достаточном количестве.
Описанный путь возникновения пневмонии — наиболее частый, но не единственный. Еще в школе все мы получили ответ на вопрос о том, для чего легкие нужны человеку в принципе. Ответ конкретный и однозначный — чтоб дышать. Отличники даже могут сообщить, что в легких происходит газообмен — в кровь поступает кислород, а из крови удаляется углекислый газ. Все, в общем-то, правильно, но, оказывается, помимо дыхания, легкие выполняют множество других весьма разнообразных функций.
Легкие регулируют обмен жидкости и солей в организме (например, увлажняют вдыхаемый воздух).
Легкие защищают организм от проникновения огромного количества «нехороших» веществ, в достаточном количестве присутствующих во вдыхаемом воздухе.
В легких синтезируются и разрушаются некоторые белки и жиры, а, вырабатывая эти вещества, легкие регулируют, например, систему свертывания крови.
При любом воспалительном процесс в организме, при любой операции, при любом переломе костей, при любом ожоге, при любом пищевом отравлении — в кровь выбрасывается или в крови образуется огромное количество вредных веществ — токсинов, тромбов, продуктов распада поврежденных тканей. Все эти частицы легкие улавливают, некоторые из них нейтрализуют (растворяют), другие удаляют посредством кашля. Упрощенно говоря, легкие — это как бы своеобразная мочалка, через которую постоянно происходит фильтрация крови.
Неудивительно, что повышение нагрузки на легочный фильтр (упомянутые нами болезни, травмы, операции) не всегда заканчивается благополучно. И чем тяжелее любая болезнь, чем опаснее травма, чем обширнее ожог, чем сложнее операция — тем больше вероятность того, что легочный фильтр не выдержит, определенный участок фильтра «засорится» и в нем начнется воспалительный процесс.
Практически любой микроорганизм может стать причиной развития пневмонии
В то же время, воспаление легких довольно редко бывает первичным, т. е. жил да был здоровый мальчик Вася, вдруг — раз! — и заболел пневмонией. Воспаление легких, как правило, вторично и представляет собой осложнение другого заболевания.
Все эти «другие заболевания» можно с уверенностью разделить на две группы — острые респираторные вирусные инфекции (ОРВИ) и все остальное. При этом
Исключительно важно подчеркнуть следующее: вне зависимости от тяжести ОРВИ или другой инфекции, вне зависимости от объема и сложности операции (ожога, травмы и т. п.) и конкретный взрослый человек, и конкретные мамы-папы имеют реальные возможности для того, чтобы значительно уменьшить риск возникновения
Дальнейшие разъяснения могут показаться читателю чересчур умными. Но очень все-таки хотелось бы добиться понимания! Отсюда настоятельная просьба прочитать, а при непонимании — перечитать! Актуальность знаний исключительно велика: за 17 лет работы педиатром автор видел по меньшей мере 5 тысяч воспалений легких у детей и в 90 % случаев своим заболеванием дети были целиком и полностью обязаны родителям, которые прекрасно знают,
Для начала обратим внимание на очень важный физиологический механизм, присущий нормальному функционированию легких. Слизистая оболочка бронхов постоянно выделяет слизь, которая называется мокротой. Значение мокроты исключительно велико. В ней содержатся вещества, поддерживающие эластичность легочной ткани. Мокрота обволакивает пылевые частицы, попадающие в легкие. Высокая концентрация в мокроте противомикробных веществ (иммуноглобулинов, лизоцима) — один из главнейших способов борьбы с возбудителями инфекций, попадающих в дыхательные пути.
Таким образом, основная причина пневмонии — нарушение реологии мокроты, а важность самого понятия «мокрота» становится очевидной. На повестку дня выступает потребность в четком знании факторов, влияющих на свойства мокроты.
Образование мокроты напрямую связано с циркуляцией крови в легочной ткани (т. е. с реологией самой крови: реология крови = реология мокроты). Ведущий фактор, способствующий нарушению реологии крови, — повышенная потеря организмом жидкости. Причины: перегрев, потливость, понос, рвота, недостаточное поступление воды, высокая температура тела.
Образующаяся мокрота все время удаляется, а удаление это происходит двумя путями. Первый путь — общеизвестный — это кашель. Второй же состоит в следующем: внутренняя поверхность бронхов выстлана клетками, которые, в свою очередь, имеют особые выросты — реснички. Реснички все время шевелятся, проталкивая мокроту снизу вверх — к трахее и гортани, а уже там кашель свое дело сделает. Кстати, все факторы, непосредственно влияющие на реологию мокроты, в не меньшей степени влияют и на работу
Полученные нами знания о том, что такое мокрота и для чего она нужна, позволяют сделать два очень важных вывода: во-первых, без нормальной мокроты невозможно нормальное выполнение легкими своих функции и, во-вторых, вышеупомянутая нормальная мокрота должна вовремя удаляться из легких.
Кашель — а именно кашель удаляет мокроту — бывает разным, и это каждый испытывал на себе. Кашель может быть сухим, болезненным, но может быть и влажным, когда после эпизода кашля человек испытывает облегчение, поскольку отходит мокрота и становится заметно легче. Такой кашель — влажный, с отхождением мокроты, медики называют продуктивным.
В отношении кашля заметим, что частота пневмоний после оперативных вмешательств, особенно на органах брюшной полости и грудной клетке, во многом объясняется не только нагрузкой на легочный фильтр, но и тем, что человеку очень больно кашлять, мокрота скапливается в легких и пневмония не заставляет себя ждать.
Итак, важнейшие пути профилактики пневмонии — поддержание адекватной реологии мокроты и кашель.
Теперь рассмотрим «классическую» ситуацию — типичную ОРВИ. Симптомы — насморк, кашель, повышение температуры тела. Воспалительный процесс в верхних дыхательных путях сопровождается повышенной выработкой мокроты.
Главные наши задачи — не дать мокроте потерять свои нормальные свойства и иметь продуктивный кашель.
Как этого добиться?
Основное правило: чистый прохладный воздух в помещении, где находится больной. Оптимальная температура около 18 °С. Очень важно не путать и не смешивать такие понятия, как «холодно человеку» и «температура воздуха, которой дышит человек». Понятно, что одеться надо тепло. Любые источники пыли в комнате увеличивают вероятность высыхания слизи, поскольку при обилии ковров и мягкой мебели увлажнить воздух довольно сложно, а без этих самых пылевых источников вполне достаточно 1-2 раза в день делать влажную уборку. При проведении влажной уборки ни в коем случае не добавлять в воду хлорамин, хлорную известь и другие дезинфицирующие хлорсодержащие препараты. Запах хлора вполне способен вызвать поражение дыхательных путей у абсолютно здорового человека (химический ожог).
Исключительно опасны любые обогреватели, поскольку высушивают воздух. Еще раз подчеркну: оптимально 18°С, но лучше 15 °С, чем 20 °С.
Помимо сухого и теплого воздуха, высыханию мокроты способствует высокая температура тела. С высокой температурой бороться можно, но чем активнее ее «сбивать», тем меньше вырабатывается в организме интерферона — особого белка, нейтрализующего вирусы. Что же делать? Стараться как можно больше пить — помните о связи реологии крови и реологии мокроты. Много пьем — значит, «разжижаем» кровь, значит, облегчаем удаление жидкой мокроты.
Если в комнате жарко и душно (живем в общежитии, 5 человек в одной комнате) или на улице лето, а больной пить отказывается, (ребенок не хочет, взрослый не понимает), высокая температура тела становится исключительно опасной — однозначно следует использовать жаропонижающие средства.
Теперь о кашле. В принципе, продуктивный кашель вторичен — т. е. если имеется достаточное количество жидкой (незасохшей) мокроты, то и кашель, разумеется, будет продуктивным. Но это в принципе. Люди очень любят разнообразные лекарства «от кашля» и очень часто активно «помогают» сами себе кашлять перестать. Это, в свою очередь, способствуют нарушению отхождения мокроты и возникновению воспаления легких.
Следует четко понимать, что, как кашель бывает разным, так и лекарства от кашля бывают разными. Многие препараты якобы «от кашля» на самом деле кашель не прекращают, а делают его продуктивным — это очень важно и очень нужно. Составные компоненты таких лекарств воздействуют либо на эпителий бронхов, способствуя образованию мокроты и улучшая работу ресничек эпителия, либо непосредственно на саму мокроту — разжижая ее. Названия этих лекарств хорошо известны. Получают их в основном из растений (типичные представители — мукалтин, бронхикум), а вариантов таблеток, сиропов и микстур — тысячи. Имеется также небольшое количество (не более 10) весьма эффективных химических веществ (не растительного происхождения), обладающих влиянием на мокроту, например, бромгексин или лазолван.
Упомянутые лекарства называют «отхаркивающими средствами», и их использование при ОРВИ заметно уменьшает вероятность воспаления легких, но (!) при обязательном выполнении двух предварительных условий — обильное питье и чистый прохладный воздух (один хороший обогреватель легко победит 1 кг бромгексина).
В то же время, помимо отхаркивающих средств, существует достаточно большая группа препаратов, способствующих исчезновению или ослаблению кашля. Действуют они по-разному, влияют, к примеру, непосредственно на кашлевой центр в головном мозге, уменьшая его активность. Их используют в ситуациях, когда кашель, по большому счету, организму не нужен, он, в силу особенностей самой болезни, не приносит облегчения, а лишь причиняет страдания больному. Какие это болезни? Например, коклюш или хронический бронхит. Какие это препараты? Например, бронхолитин, глауцин, стоптуссин, пакселадин. Используя эти лекарства при ОРВИ и, уменьшая, таким образом, кашлевую активность, очень легко добиться скопления мокроты в легких и самых разнообразных осложнений — прежде всего все той же пневмонии.
Потеря мокротой своих свойств не является единственной причиной пневмонии. Ведь не мокрота сама по себе вызывает воспалительный процесс в легочной ткани. Необходимо еще и присутствие конкретного микроба (стрептококка, пневмококка, стафилококка и т.д.). Эти микробы у большинства людей (неважно, взрослый это или ребенок) мирно обитают в носоглотке, а их размножение сдерживается факторами местного и общего иммунитета. Любая ОРВИ приводит к активизации бактерий, а если этот фактор сочетается с потерей мокротой своих защитных свойств, то подобная ситуация является вполне достаточной для возникновения осложнений.
Информация о том, что ОРВИ сопровождается активизацией бактерий, приводит к очень неправильным действиям — к назначению антибактериальных препаратов, прежде всего антибиотиков или сульфаниламидов (называется это профилактическая антибиотикотерапия). На вирусы эти препараты вообще не действуют, но ведь бактерии-то активизируются! Вот и чешутся руки эти самые бактерии задавить. Но задавить всех не получается!
Среди десятка бактерий всегда найдутся такие, на которые проглоченный антибиотик не действует. Они и вызовут воспаление легких, и это будет не просто пневмония, а пневмония вызванная микробом, устойчивым к антибиотикам.
Но главное даже не в этом. Бактерии, населяющие носоглотку, образуют некое сообщество, члены которого мирно сосуществуют друг с другом и сдерживают размножение друг друга. Принимая при вирусных инфекциях антибиотики, мы способствуем тому, что одни члены микробного сообщества погибают, а другие, лишившись своих естественных соперников, начинают размножаться. Вот и получается, что профилактическая антибиотикотерапия при ОРВИ в 9 раз увеличивает вероятность возникновения пневмонии!
Вы уже поняли, как «организовать» собственному ребенку воспаление легких?
Положите его в теплой сухой комнате, поближе к ковру, помойте пол с хлоркой и включите обогреватель. Если скажет, что пить не хочет, — не приставайте. Дайте бронхолитин, чтоб поменьше кашлял и очень хорошо ампициллин! Этот антибиотик на стафилококк не действует, так что есть шанс не просто на пневмонию, а на стафилококковую пневмонию! Да, чуть не забыл! Если увидите сопли — побыстрее закапайте нафтизин — чтоб вирус в носу долго не задерживался, а сразу в легкие попадал.
Полученная информация позволяет нам, во-первых, определиться в главных направлениях профилактики, а, во-вторых, понять, что некоторые действия способствуют развитию пневмонии в большей степени, чем абсолютное бездействие.
В то же время, самые правильные и самые решительные профилактические мероприятия иногда не помогают и воспаление легких все-таки возникает — снижение иммунитета, неудовлетворительные социально-бытовые факторы, особая активность возбудителя инфекции.
Отсюда следует знать некоторые признаки, позволяющие заподозрить развитие воспаления легких.
Кашель стал главным симптомом болезни.
Ухудшение после улучшения или любая «простудная болезнь», длящаяся более 7 дней.
Невозможно глубоко вдохнуть — такая попытка приводит к приступу кашля.
Выраженная бледность кожи на фоне других симптомов ОРВИ (температура, насморк, кашель).
Одышка при невысокой температуре тела.
При высокой температуре совсем не помогает парацетамол (панадол, эфералган, тайленол).
Подчеркну, что знание этих признаков необходимо не для того, чтобы вы ставили себе диагноз, а для того, чтобы не тянули с обращением за медицинской помощью.
У врача имеются достаточно совершенные методы выявления пневмонии. Помимо прослушивания и выстукивания, в сомнительных случаях используют клинический анализ крови и рентгенологическое обследование — это почти всегда позволяет расставить все точки над i.
Выбор места лечения — больница или стационар — определяется целым рядом факторов — начиная от возраста пациента и заканчивая квалификацией врача и его желанием бегать к вам домой каждый день (притом, что зарплата от этого не изменится). Весьма существенный и наиболее принципиальный момент — реальная тяжесть самой пневмонии. Осложненные формы заболевания, протекающие с дыхательной или сердечной недостаточностью, с обструктивным синдромом (обструкция — это как раз и есть закупорка бронхов густой мокротой), с плевритом — лечатся исключительно в больнице. Неосложненную пневмонию вполне можно лечить дома.
Как лечат пневмонию?
Все, что было важно на этапе профилактики, становится еще более важным при развитии пневмонии.
Без использования фармакологических средств не обойтись, а главным, и это однозначно, становится выбор антибиотика, его дозы и способа попадания в организм. Касательно способа, следует отметить, что введение антибиотика посредством втыкания игл в ягодицы вовсе не является абсолютно обязательным — не менее 80 % всех пневмоний благополучно излечиваются при помощи таблеток и сиропов.
Помимо антибиотиков используют препараты, расширяющие бронхи, например, эуфиллин, витамины, ну и, разумеется, комплекс отхаркивающих средств. Как только состояние начинает улучшаться, по крайней мере, сразу же после нормализации температуры тела, активно используют разнообразные физиопроцедуры и массаж. Эти мероприятия заметно ускоряют процесс выздоровления. Иногда необходимо повторное рентгенологическое обследование — дабы убедиться, что все окончательно «рассосалось».
Ни одного конкретного антибиотика я принципиально называть не буду, дабы не возникало у широких народных масс нездорового желания лечить пневмонии самостоятельно. Да и вообще, честно говоря, рассказывать о лечении пневмонии дело не только неблагодарное, но и рискованное.
Главное для нас как раз не в лечении — пусть об этом доктора думают. Уже сам тот факт, что вы или ваш ребенок перенесли воспаление легких, является основанием для серьезных размышлений.
О чем?
О нехватке свежего воздуха, о воскресенье перед телевизором, о пачке сигарет в день, о приданом в виде двух ковров, с коими нет никаких сил расстаться, о лечении всем, что попадается под руку, о лени человеческой, в конце концов… Обидно только, что размышления эти приходят в головы человеческие либо после серьезной болезни, либо не приходят вообще. Вдвойне обидна перевернутая система ценностей, когда дети систематически расплачиваются за отсутствие у родителей информации о том, «что такое хорошо и что такое плохо?». Крошке сыну просто некуда идти…
автор Комаровский Е.О.
опубликовано 17/01/2007 13:50
обновлено 13/06/2019
— Болезни и лечение
articles.komarovskiy.net
Воспаление лёгких (пневмония) у детей: лечение по Комаровскому
Пневмонией называют инфекционное заболевание. Подвергаться ему могут как взрослые люди, так и маленькие дети. Появление пневмонии у детей вызывает волнение и опасение у родителей, так как болезнь протекает тяжело и грозит серьёзными последствиями и осложнениями.
Поэтому родители должны знать, что такое пневмония, как она проявляется и что делать при возникновении болезни, которую также называют воспалением лёгких. Много об этом заболевании рассказывает детский врач и кандидат медицинских наук Евгений Олегович Комаровский. Он заслужил любовь многих родителей благодаря своим эффективным советам в лечении детей, поэтому его советы касательно пневмонии также нельзя обходить стороной.
Что такое пневмония
 Опасность заболевания связана с функцией лёгких в организме человека. Роль этого органа состоит в доставке кислорода ко всем тканям в организме, поэтому поражение лёгких может быть крайне опасно и иметь серьёзные последствия. Болезнь развивается на поверхности лёгких – в альвеолах. Так называют пузырьки, из которых состоит лёгкое. В альвеолах происходит газообмен.
Опасность заболевания связана с функцией лёгких в организме человека. Роль этого органа состоит в доставке кислорода ко всем тканям в организме, поэтому поражение лёгких может быть крайне опасно и иметь серьёзные последствия. Болезнь развивается на поверхности лёгких – в альвеолах. Так называют пузырьки, из которых состоит лёгкое. В альвеолах происходит газообмен.
Но газообмен – это не единственная функция лёгких. Лёгкие также играют и другие не менее важные роли в организме:
- выведение токсических веществ;
- фильтрация токсических веществ;
- регулирование температуры тела;
- регулирование количества жидкостей и соли.
Пневмония может быть разных типов:
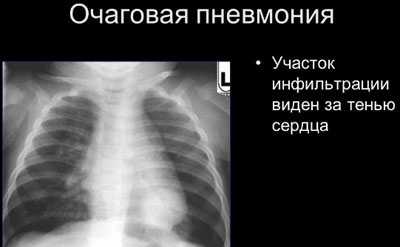
- Очаговая – размеры очага воспаления не превышают 1 см.
- Сегментарная – поражается только один сегмент лёгких.
- Сливная – поражается несколько небольших очагов размером около 1 см.
- Крупозная – вся доля охвачена патологическим процессом лёгкого типа.
- Правосторонняя – воспаление правого лёгкого.
- Левосторонняя – воспаление левого лёгкого.
Каковы основные причины развития пневмонии
 Главная причина развития воспаления лёгких – это попадание в организм через дыхательные пути вирусов, бактерий и даже грибов.
Главная причина развития воспаления лёгких – это попадание в организм через дыхательные пути вирусов, бактерий и даже грибов.
Причины развития пневмонии:
- Попадание в организм вирусов. К вирусам, которые вызывают развитие пневмонии следует отнести следующие: групп A и B, парагриппа, кори, аденовирусы. Это не полный список тех вирусов, которые вызывают симптомы воспаления лёгких.
- Попадание бактерий. Среди основных бактерий, которые вызывают развитие симптомов заболевания встречаются: пневмококк, леогионелла, стафилококк и некоторые другие. Пневмония, которая развивается в результате бактериального инфицирования, считается опаснее вирусной.
- Поражение лёгочной ткани грибком. Это наиболее опасный вид пневмонии, который не сразу распознаётся. Зачастую больных лечат антибиотиками, что приводит к осложнениям и ухудшению самочувствия больного.
У маленьких детей до пятилетнего возраста пневмония обычно наступает в результате поражения лёгких пневмококком или гемофильной палочкой.
Предрасполагающие факторы развития заболевания:
- Переохлаждение.
- Снижение иммунитета.
- Хронические болезни лёгких.
У детей редко пневмония развивается в качестве самостоятельной болезни, которая наступает, например, после переохлаждения. Это связано с тем, что родители попросту стараются не допускать такой ситуации. Чаще всего пневмония становится осложнением после ОРВИ, гриппа, других заболеваний.
Одна из причин развития воспаления лёгких у детей – пассивное курение. Поэтому врачи настоятельно не рекомендуют родителям курить в присутствии детей.
Следует заметить, что пневмония у грудничка и у малышей до 5 лет переносится наиболее тяжело, а встречается довольно часто. Это связано с неокрепшей иммунной системой, особенным строением лёгких, брюшным типом дыхания.
Доктор Комаровский отмечает, что зачастую именно неправильная тактика родителей и становится главной причиной развития воспалений лёгких. Он призывает родителей отказаться от самолечения и обратиться к квалифицированным специалистам.
Симптомы воспаления лёгких у детей
 Подозрения на развитие воспаления лёгких могут вызвать следующие признаки:
Подозрения на развитие воспаления лёгких могут вызвать следующие признаки:
- Кашель – основной признак заболевания. Если другие симптомы начинают постепенно проходить, то кашель, наоборот, становится заметно сильнее.
- Ухудшения после улучшения. Если болезнь начинает отступать, а затем резко становится хуже, значит, вероятно, начинает развиваться осложнение в виде воспаления лёгких.
- Невозможно сделать глубокий вдох. Попытки глубоко вдохнуть обычно заканчиваются приступом кашля.
- Бледность кожи – часто встречающийся симптом, который появляется вместе с другими основными признаками.
- Появление одышки.
Одним из признаков развития заболевания является то, что жаропонижающие препараты перестают помогать.
К проявлениям воспаления лёгких также относятся:
- повышение температуры тела;
- головные боли;
- сыпь на теле;
- хрипы в дыхании;
- быстрая утомляемость и сонливость.
При возникновении первых симптомов лечением без консультации и диагностики не стоит заниматься. Выявить заболевание помогает рентгеновский снимок лёгких и анализ мокроты. Также потребуется и анализ крови.
Евгений Комаровский отмечает, что у младенцев и у детей постарше, возможно появление температуры тела, которая на начальных этапах заболевания редко поднимается выше 38 градусов. Поэтому зачастую родители и даже врачи путают развитие пневмонии с ОРВИ и гриппом. Кроме того, появляется также потливость и ухудшение аппетита. При этом лечение жаропонижающими препаратами должного эффекта не даёт.
Признаки пневмонии у ребёнка от 2 до 5 лет также включают судороги, нарушения стула, нарушения сна.
Методы лечения заболевания
 Комаровский утверждает, что воспаление лёгких у детей – это не повод сильного волнения. Это связано с тем, что при адекватном лечении воспаление лёгких проходит достаточно быстро. Наиболее эффективны при лечении заболевания антибиотики. Также используются жаропонижающие и антигистаминные препараты. Назначение лекарств зависит от причины появления воспаления лёгких.
Комаровский утверждает, что воспаление лёгких у детей – это не повод сильного волнения. Это связано с тем, что при адекватном лечении воспаление лёгких проходит достаточно быстро. Наиболее эффективны при лечении заболевания антибиотики. Также используются жаропонижающие и антигистаминные препараты. Назначение лекарств зависит от причины появления воспаления лёгких.
Если у ребёнка появляются такие симптомы, как невозможность дыхания через нос, судороги и боли, то требуется немедленно вызвать на дом врача. Специалист должен сделать внутримышечную инъекцию, которая облегчит состояние больного ребенка.
Также возможно применение средств нетрадиционной медицины. Однако перед самолечением настоятельно рекомендуется консультация с врачом.
Нельзя ни в коем случае затягивать с лечением пневмонии, иначе возможны серьёзные осложнения вплоть до летального исхода.
Советы по лечению пневмонии у детей по Комаровскому ничем не отличаются от общепринятых. Он рекомендует:
- Давать детям антибиотики в той дозе, в которой требуется, – не больше, а самое главное не меньше.
- Курс приёма антибиотиков должен длится не менее 10 дней.
- В лечении заболевания большую роль играют муколитические препараты. Это препараты, которые разжижают мокроту и выводят её из лёгких.
- Воздух в помещении, где находится больной ребёнок, должен быть влажным и в меру прохладным, как бы странно это не звучало. Сухость воздуха мешает ребёнку нормально дышать.
- Ребёнок должен много пить жидкости.
Таким образом, лечение заболевания должно проводиться под строгим контролем врача. Антибиотики и другие лекарственные препараты должны быть назначены лечащим врачом.
Прогнозы и статистика
 Если заболевание начать своевременно и правильно лечить, то вероятность успешного излечения и отсутствия осложнений велика. Таким образом, прогноз можно считать благоприятным.
Если заболевание начать своевременно и правильно лечить, то вероятность успешного излечения и отсутствия осложнений велика. Таким образом, прогноз можно считать благоприятным.
Наиболее опасна пневмония у новорождённых детей, а также у недоношенных. В некоторых случаях заболевание заканчивается летальным исходным.
Опасна также болезнь, которая была вызвана такими возбудителями:
- стрептококк;
- стафилококк;
- синегнойная палочка.
Опасно воспаление лёгких у детей в двухлетнем возрасте, так как зачастую возникают разного рода осложнения, среди которых:
- Сепсис.
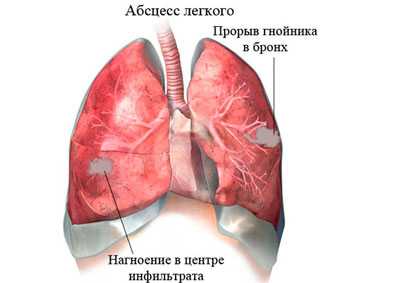
- Абсцесс лёгкого.
- Сердечная недостаточность.
- Плеврит.
- Менингит.
Профилактические мероприятия
По мнению доктора Комаровского, любое заболевание легче предотвратить, чем вылечить. И пневмония не является исключением.
Основная причина развития воспаления лёгких – это сниженный иммунитет ребёнка. Поэтому крайне важны меры по укреплению иммунитета: закаливания, физическая активность, приёмвитаминов, полноценное питание.
 Также требуется вовремя пролечивать респираторные болезни, которые могут привести к воспалению лёгких. К таким заболеваниям можно отнести ОРВИ, грипп, фарингит, бронхит, ларингит и тонзиллит. Лечить такие болезни лучше под наблюдением специалиста. Временное улучшение самочувствие – это не повод прекращать лечебные мероприятия. Заболевание должно быть вылечено полностью, чтобы предотвратить возможные осложнения.
Также требуется вовремя пролечивать респираторные болезни, которые могут привести к воспалению лёгких. К таким заболеваниям можно отнести ОРВИ, грипп, фарингит, бронхит, ларингит и тонзиллит. Лечить такие болезни лучше под наблюдением специалиста. Временное улучшение самочувствие – это не повод прекращать лечебные мероприятия. Заболевание должно быть вылечено полностью, чтобы предотвратить возможные осложнения.
Прививок от пневмонии на сегодняшний день не существует. Однако ребёнку можно сделать прививку от таких возбудителей заболевания, как пневмококк и гемофильная палочка. Это необязательные прививки, но они могут помочь малышам не столкнуться с такой неприятной болезнью.
Также существуют и такие рекомендации:
- Прогулки на свежем воздухе. Гулять с малышом рекомендуется ежедневно.
- Обильное питье в течение дня. Это может быть вода, чай, компоты, соки и морсы.
- Регулярное проветривание помещение. Лишняя сухость воздуха может только навредить ребёнку.
Зачастую большинство родителей при первых симптомах насморка, кашля или даже пневмонии стремятся закрыть все окна, включить обогреватели. Это большая ошибка. Сухой воздух мешает выведению мокроты из лёгких и дыхательных путей.
Таким образом, пневмония – заболевание, которое можно встретить как у взрослых людей, так и у младенцев, и у детей дошкольного и школьного возраста. Воспаление лёгких – это не повод для сильного волнения и опасений. Если вовремя начать лечить заболевание, то вероятность быстрого излечения крайне высока. Лечение должно проходить под наблюдением специалиста. Зачастую именно родителей допускают развитие пневмонии из-за неправильного лечения ОРВИ и других сопутствующих респираторных заболеваний.
pulmono.ru
Пневмония у детей: симптомы и лечение
Пневмония (воспаление лёгких) — одно из самых опасных для жизни заболеваний, которое не обходит стороной даже маленьких пациентов. При отсутствии своевременного лечения болезнь чревата осложнениями, поэтому важно вовремя выявить патологию и соблюдать все предписания доктора. По каким признакам можно заподозрить пневмонию у ребёнка и что советует Комаровский в плане лечения? Какие профилактические меры помогут избежать пневмонии? Всегда ли болезнь сопровождается высокой температурой?
Что такое пневмония?
Пневмония — это острое инфекционно-воспалительное заболевание разной этиологии (бактериального, вирусного, грибкового, микоплазменного происхождения и др.), поражающее респираторные отделы лёгких. К основным причинам болезни специалисты относят переохлаждение организма, курение (как активное, так и пассивное), наличие хронической инфекции в организме и ослабленный иммунитет. Пневмония обычно передаётся от больного человека к здоровому воздушно-капельным путём, через кровь (во время беременности или родов), а также при наличии вирусов и бактерий в горле и в носу ребёнка.

Определяем первые симптомы заболевания
Болезнь протекает в острой и хронической форме. Для острой формы характерна более яркая симптоматика, в то время как хроническая отличается вялотекущим течением. Так, первыми симптомами острой пневмонии служат следующие признаки:
- Повышение температуры до 38 и более градусов, которая неуклонно держится на одном уровне в течение 3-х дней (как минимум).
- Наблюдается учащённое дыхание, у ребёнка возникает лёгкая одышка.
- Сухой кашель, который впоследствии становится влажным (с отхождением мокроты из лёгких).
- Кожа лица и губ приобретает синюшный оттенок.
- Ребёнок потеет больше обычного.
- Наблюдается ухудшение или полное отсутствие аппетита.
- Больной чувствует вялость и слабость.
- Конечности на ощупь холодные.
- Учащается пульс и понижается давление.
- Ребёнок становится раздражительным и плаксивым, жалуется на головную боль.
Хроническое течение характеризуется периодически сменяющими друг друга обострениями и ремиссиями (с затухающими симптомами).
Лечение по Комаровскому
После постановки диагноза врач решает, где будет лечиться ребёнок — в условиях стационара или дома. Конечное решение будет зависеть от степени тяжести заболевания и возраста пациента (но детей младше 2-х лет, как правило, госпитализируют). По мнению Комаровского, пневмония у детей не представляет серьёзной опасности, если вовремя обнаружить патологию и начать соответствующее лечение. При адекватной терапии болезнь проходит достаточно быстро.
Для лечения пневмонии наиболее эффективны следующие препараты (в основном, антибиотики):
- Пенициллины (Ампициллин, Амоксициллин и др.).
- Макролиды (Азитромицин, Сумамед и др.).
- Цефалоспорины (Цефазолин, Цефтриаксон и др.).
- Производные метронидазола (при тяжёлой пневмонии).
Курс приёма антибиотиков составляет в среднем 10 дней. Дозировку и курс лечения назначает лечащий врач.
В качестве дополнительной терапии детям рекомендуются различные симптоматические средства для облегчения состояния (жаропонижающие, обезболивающие, отхаркивающие в таблетках, порошках, суспензиях и сиропах), назначаются физиопроцедуры и вибрационный массаж.
Также в период болезни показаны следующие мероприятия:
- Соблюдение постельного режима.
- Регулярное проветривание помещения (при отсутствии сквозняка) и влажная уборка.
- Употребление как можно большего количества жидкости (особенно чистой воды). Это необходимо для устранения последствий интоксикации.
- Облегчённое питание и приём мультивитаминных комплексов.
На стадии выздоровления доктора рекомендуют прогулки на свежем воздухе и лечебную физкультуру.
Профилактика болезни
Соблюдение несложных профилактических рекомендаций поможет уберечь ребёнка от пневмонии. Так, специалисты советуют:
- Проходить своевременную вакцинацию против пневмококка, кори и коклюша.
- Хорошо и правильно питаться (больше натуральной пищи, свежих овощей и фруктов), чтобы организм получал необходимое количество витаминов и микроэлементов.
- Укреплять иммунитет всеми доступными способами: заниматься спортом, проводить закаливающие процедуры, принимать витамины и пр.
- Своевременно лечить вирусные и простудные заболевания.
- Соблюдать правила личной гигиены, обязательно оградить ребёнка от общения с инфицированными людьми.
Должна ли быть температура?
В большинстве случаев, пневмония протекает именно с повышением температуры тела, но бывают и исключения из правил. Это говорит об атипичной реакции на инфекционный раздражитель. Такую пневмонию называют «бессимптомной». В этом случае диагностировать патологию можно только посредством рентгена, анализа крови и прослушивания лёгких.
Пневмония — тяжёлое инфекционное заболевание, требующее незамедлительного обращения к врачу. И чем раньше начато лечение, тем скорее наступит выздоровление ребёнка. Также не будут лишними профилактические мероприятия и укрепление иммунитета. Эти меры помогут избежать болезни и различных осложнений, которые неизбежно случаются, если патология перешла в запущенную форму.
detizdrav.ru
Комаровский: пневмония
Эта статья будет очень интересной и оригинальной в связи с тем, что даст пояснение на некоторые, достаточно актуальные вопросы. Например, почему запрос в поисковик «лечение по Комаровскому пневмонии» один из самых распространенных, почему наши люди доверяют именно этому автору, из-за чего он приобрел большую популярность, а, кроме того, в чем суть рекомендаций Комаровского и отличается ли от классической медицины его точка зрения. Проще говоря, статья представляет собой оценку рекомендаций распиаренного доктора касательно тактики ведения больных воспалением легких.
Кто такой Комаровский и можно ли ему доверять?
Для лучшего понимания сути вопроса, несколько слов о самом докторе Комаровском.
Это имя жители вначале Украины, а потом и других стран СНГ услышали впервые где-то в 2004-2005 году. Все началось с его телепередачи, которая шла один раз в неделю по воскресеньям с утра, далее Комаровского можно было увидеть во множестве ток-шоу, как правило, так или иначе связанных с политикой, потом – мощнейшая пиар-компания в Интернете, печать литературы, изданной под его руководством и так далее. Результаты были впечатляющими – за пару лет Комаровский превратился в гуру медицины.
Касательно того, можно ли доверять его советам и насколько серьезно вообще можно к нему относиться. В данном случае можно с полной уверенностью говорить о том, что в этом случае имеет место удачное сочетание грамотного специалиста, хорошего оратора и удачно построенной рекламной кампании. Вкратце о самом Комаровском. Окончил медицинский институт, во время учебы уже работал в отделении реанимации и интенсивной терапии, получил диплом, стал потом заведующим отделением. Далее ушел в частную практику, начал пиариться. В общем путь истинного профессионала, так что Комаровский – это ни в коем случае не очередной шарлатан, как пишут некоторые недобросовестные конкуренты. Случать его советы касательно профилактики и лечения различных заболеваний, в том числе и пневмонии можно смело, не опасаясь за последствия. Доверие среди населения доктор Комаровский получил, главным образом, потому что все его объяснения носят достаточно простой и понятный для рядового обывателя характер. Он избегает научной зауми, старается максимально лояльно мотивировать родителей оказывать грамотный уход за здоровыми и больными детьми.
Кратко про воспаление легких
Пневмония (воспаление легких) – опасное заболевание инфекционной (преимущественно) этиологии, которое заключается в поражении нижних отделов дыхательного тракта (альвеол) и паренхимы легких. В зависимости от некоторых факторов пневмонию принято подразделять на несколько основных подвидов:
- Первичная.
- Вторичная.
В данном случае критерием разделения является очередность возникновения процесса — в случае первичной пневмонии поражение легких возникает как изначальный процесс, если же имеет место вторичная пневмония, то в начале возникает поражение вышележащих отделов респираторного тракта, а только уже затем наблюдается «спуск» воспаления в нижележащие отделы респираторного пути.
 Другая классификация предусматривает разделение пневмоний в зависимости от того, при каких условиях возникло воспаление легких:
Другая классификация предусматривает разделение пневмоний в зависимости от того, при каких условиях возникло воспаление легких:
- Внегоспитальная пневмония. В этом случае воспалением легких ребенок заболел не в больнице или же в течение первых трех суток с момента поступления в стационар. В данном случае эта болезнь вызывается микроорганизмами, чувствительными к действию большинства применяемых ныне антибиотиков.
- Больничная пневмония. А здесь, наоборот — воспалением легких ребенок заболел в больнице или же после первых трех суток с момента поступления в стационар. В данном случае эта болезнь вызывается микроорганизмами, устойчивыми к действию большинства применяемых ныне антибиотиков.
- Аспирационная пневмония. Результат попадания желудочного содержимого в респираторный тракт.
Пневмония у детей с пониженным иммунитетом. Как правило, вызывается оппортунистами и свидетельствует о наличии ВИЧ–инфекции.
Так как доктор Комаровский больше акцентирует внимание на ведении ребенка в амбулаторных (домашних) условиях, в его статьях вы не найдете рекомендаций касательно ведения больных детей с внегоспитальной пневмонией или же какими-то из ряда вон выходящими случаями. Рекомендации Комаровского затрагивают наиболее распространенные случаи. Это вполне естественно, так как они даются, скажем так, опосредовано с коммерческим настроем, а это возможно только с широкой целевой аудиторией.
Пневмония по Комаровскому
Большое внимание в своих лекциях доктор Комаровский уделяет объяснению причин возникновения заболевания и его профилактики на очень доступном, в чем-то даже примитивном уровне. Примечательно, что он всегда акцентирует внимание на том, что значительный недостаток школьного образования — это отсутствие у выпускников общеобразовательных школ базовых знаний по медицине. Дословная цитата с его сайта: люди прекрасно знают о том, как делать детей, однако, ни малейшего понятия не имеют о том, что с детьми делать дальше. Фраза, которая потрясла всю аудиторию слушателей до глубины души. Надо отметить, что доля правды в ней есть.
Касательно пневмонии, доктор Комаровский отмечает главным условием ее возникновения – неправильный уход за ребенком и самолечение, отказ от квалифицированной медицинской помощи. То есть, вначале ребенок заражается острой респираторной вирусной инфекцией, у него начинаются проявления катарального, интоксикационного синдрома. Стандартная тактика поведения родителей:
- Закапать сосудосуживающие капли в нос, тем самым сделав невозможным выделение возбудителя вместе с секретом, естественным путем (нивелируется естественный механизм защиты), болезнетворные организмы спускаются в нижележащие отделы респираторного тракта, повышая вероятность заболеть пневмонией;
- Включить максимальное количество обогревателей в комнате. Сухой воздух значительно повышает вероятность заболеть воспалением легких, так как препятствует адекватному выделению мокроты.
- Начать неадекватную антибиотикотерапию. Это худшее, что могут сделать родители для своего ребенка в этом случае. Как правило, антибиотик дается «с профилактической целью» — то есть, в более низких, чем надо дозировках. Это приводит к развитию резистентных к данному виду антибиотика (и его аналогам) штаммов, которые уничтожить будет в разы сложнее. Самое страшное, что подобного рода мероприятия рекомендуют проводить даже практикующие врачи, до конца не осознавая весь абсурд подобного рода рекомендаций.
Принципы, пропагандируемые Комаровским
В своих лекциях доктор Комаровский акцентирует внимание на том, что заболевание намного легче предотвратить, чем лечить. Акцентировав внимание на вышеперечисленных моментах, он призывает родителей проявить максимальную ответственность за жизнь и здоровье своего ребенка и не использовать стереотипные подходы, так как в большинстве своем они не целесообразные.
Принципы лечения пневмонии, которые предлагает использовать доктор Комаровский ничем не отличаются от общепринятых – та же самая антибиотикотерапия по ступенчатому принципу, которая должна проводиться под контролем лечащего врача. Очень важно здесь соблюдать два основных критерия – давать антибиотик строго в терапевтической дозировке, не больше, а главное, не меньше. Кроме того, обязательно надо выдержать весь курс приема – не менее десяти дней.
 Помимо антибактериальной терапии, в лечении воспаления легких очень важно еще использование муколитических препаратов – то есть тех лекарств, которые разжижают мокроту и помогают клеткам реснитчатого эпителия выводить мокроту из организма. Однако очень важными условиями, которые, так или иначе, сказываются на проведении этого этапа лечения, являются наличие в помещении свежего воздуха (прохладного, как ни парадоксально это звучит) и обильного питья, которое поможет вывести патологический секрет из организма больного ребенка.
Помимо антибактериальной терапии, в лечении воспаления легких очень важно еще использование муколитических препаратов – то есть тех лекарств, которые разжижают мокроту и помогают клеткам реснитчатого эпителия выводить мокроту из организма. Однако очень важными условиями, которые, так или иначе, сказываются на проведении этого этапа лечения, являются наличие в помещении свежего воздуха (прохладного, как ни парадоксально это звучит) и обильного питья, которое поможет вывести патологический секрет из организма больного ребенка.
Выводы
Следовать советам доктора Комаровского касательно профилактики и лечения больного пневмонией ребенка можно, однако, все же их следует согласовывать с вашим лечащим врачом, так как у каждого ребенка есть свои, индивидуальные особенности, которые далеко не всегда учитываются в стандартах лечения воспаления легких.
Советуем почитать: Значение сестринского процесса при пневмонии
Видео: Пневмония — воспаление легких
jmedic.ru
Симптомы и лечение воспаления легких у детей. Комаровский о пневмонии.
Симптомы воспаление лёгких у детей хорошо знакомы многим родителям. Острое инфекционное заболевание нередко поражает лёгочную ткань. Пневмония – это огромная проблема в масштабах всей планеты.
По официальной статистике Всемирной организации здравоохранения, до 17 человек на каждую тысячу детского населения заболевает пневмонией. Органы дыхания обеспечивают все системы кислородом, выводят углекислоту.
Содержание
Этиология
Группа риска. Чаще всего это:
- Младенцы до шести месяцев.
- Дети с ослабленной иммунной системой.
- Подростки до 14 лет.
- Возбудители пневмонии.
Воспаление лёгких вызывается вирусами, грибками, бактериями.
Механизм развития
Бактериальная природа недуга
- Чаще всего воспаление легких у детей до 7 лет – осложнение острой респираторной вирусной инфекции.
- Появляются признаки патологии, развивается вторичная бактериальная инфекция. Стрептококк, стафилококк, пневмококк могут напрямую поразить ткани легких, вызвать первичную бактериальную инфекцию, если человек является носителем патогенной флоры.
- У детей от 6 месяцев до 4 лет нередко развивается классическая пневмококковая форма патологии. Она тяжело протекает, есть чёткие симптомы.
Вирусная патология
- При осложнённом недуге организм ослабленных детей начинает вырабатывать мокроту. Слизь при повышенной температуре тела ребёнка активно накапливается, густеет.
- Это перекрывает бронхи, вызывает закупорку дыхательных путей. Нарушается вентиляция какой-либо зоны легких.
- Там локализуются вирусы, бактерии, начинают размножаться. Они становятся причиной развития болезни. Затем появляются симптомы пневмонии.
Аспирационная пневмония
Возникает, когда в дыхательные пути попадают околоплодные воды, содержимое полости рта: пища, слюна.
Нарушения системы при любых травмах, инфекциях:
- Парные органы дыхания ребёнка имеют огромное количество функций, не связанных с дыханием. Этот орган – один из самых эффективных фильтров человеческого организма.
- При любой интоксикации, травме, инфекции, ожоге эти органы детей фильтруют кровь. Понос при кишечной инфекции, высокая температура могут привести к повреждению, закупорке тканей лёгких.
- Чем кровь гуще, тем больше вероятность повреждения этого фильтра, наблюдаются симптомы недуга. Поэтому есть риск развития воспаления лёгких.
Пневмония – коварная патология
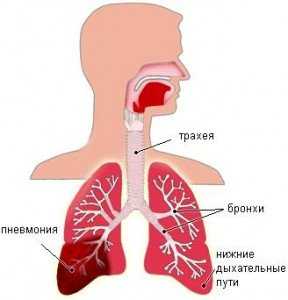 Если она вызвана пневмококком, течение инфекции у ребёнка до 5 лет достаточно тяжёлое, но её легче диагностировать, поскольку уже в первые дни наблюдаются яркие симптомы.
Если она вызвана пневмококком, течение инфекции у ребёнка до 5 лет достаточно тяжёлое, но её легче диагностировать, поскольку уже в первые дни наблюдаются яркие симптомы.
Все чаще встречаются атипичные случаи инфицирования легких другими возбудителями:
- Их симптомы менее выражены.
- Это вызвано тем, что люди стали ездить за границу, где у жителей существует своя микрофлора. Для них она является условно-патогенной. Но для россиян эти возбудители могут стать серьёзной угрозой, особенно для ослабленных детей до 5 лет.
- Для таких форм воспаления легких характерно вялотекущее латентное — скрытое течение.
- Клинический анализ крови не всегда отражает реальную картину. Это значительно усложняет диагностику.
Диагностика
Врач использует для определения недуга легких:
- Клинические симптомы воспаления лёгких.
- Клинический анализ крови показывает: вирусная либо бактериальная инфекция развивается у пациента.
- Рентгенограмма фиксирует, какие деструктивные явления происходят. Чётко виден рисунок легких, инфильтрация поражённых зон.
- Прослушивание лёгких с помощью стетоскопа позволяет услышать крепитацию – хрустящие звуки, хрипы.
Характерные признаки инфекционного процесса
Клинические признаки недуга:
- Уже в первые дни развития болезни наблюдаются характерные симптомы:
- Инфекционный токсикоз появляется в первые дни недуга.
- Высокая лихорадка – температура, озноб продолжаются более 3-4 дней.
- Кашель.
- Астенический синдром.
- Дыхательная недостаточность отмечается у 50% детей до 7 лет.
- Инфильтрат, очаговые изменения.
- На 4-5 день в лёгких выслушивается характерная картина.
Особенности кашля у детей при этой болезни:
- Пациент всегда сильно кашляет.
- Но его характер у больных разный.
Специфические признаки позволяют заподозрить воспаление лёгких у детей:
- Кашлевой рефлекс усиливается.
- У грудного ребёнка синеет носогубный треугольник. Особенно заметным это проявление дыхательной недостаточности становится во время кормления грудью.
- Ухудшение состояния малыша после временного периода улучшения. Обычно при ОРВИ на четвёртый день болезни малышу становится легче. Температура нормализуется.
- Вирусная болезнь длится около семи дней. Противовирусные антитела вырабатываются на 5-6 день. После этого срока признаки вирусной патологии ослабевают.
- У маленького пациента не получается глубоко вздохнуть. После подобной попытки у ребёнка возникает сильный приступ кашля.
- Одышка при невысокой температуре тела.
- Отсутствие эффекта от применения жаропонижающих медикаментозных средств.
- Чаще всего бактерии вырабатывают токсины, яды. Сосуды на сильную интоксикацию организма реагируют резким спазмом.
- Поэтому кожа у детей с бактериальной инфекцией всегда бледная. При вирусной патологии кожные покровы имеют розовый цвет.
- Если на фоне других проявлений ОРВИ есть выраженная бледность кожи – все это признаки бактериальной инфекции.
Все симптомы воспаления должны стать поводом для обращения к доктору.
Лечение воспаления легких
Разные типы воспаления лёгких лечатся по-разному. Врач принимает решение о необходимости госпитализации, выбирает стратегию терапии.
Медикаментозные препараты:
- Бактериальную форму болезни нужно лечить антибиотиками. Они играют огромную роль в терапии этой болезни.
- При лечении бактериальной инфекции нужно добиться, чтобы антибиотик попал именно туда, где имеется болезненный процесс.
- Вирусная инфекция антибиотиками не лечится, поскольку они на вирус не действуют.
- Бывают ситуации, когда воспаление лёгких протекает тяжело. Малыш не может нормально дышать и глотать. Если появились подобные признаки, дорога каждая минута, и необходимо срочно оказывать медицинскую помощь. Врач назначает внутримышечные инъекции лекарств.
- В менее тяжёлых случаях доктор может назначить пероральные препараты в форме таблеток, суспензий. Они принимаются внутрь, быстро всасываются из желудочно-кишечного тракта в кровеносную систему и эффективно купируют воспаление лёгких. Этот способ терапии не менее эффективен, чем лечение уколами.
Народные средства используются как дополнение к медикаментозному лечению.
Создание условий для выздоровления ребенка:
- Использование увлажнителя. В помещении с сухим неподвижным теплым воздухом патогены долго сохраняют свою способность вызывать заболевания.
- Но если воздух в доме влажный, чистый, а комнаты проветриваются, возбудители быстро утрачивают свою активность.
Профилактика воспаления легких
Необходимая среда:
- Развитию этой недуга способствуют условия:
- Малыш пьёт мало жидкости.
- У него высокая температура.
- Он дышит не носом, а через рот.
- В доме слишком жарко либо сухой воздух.
Во время лечения ребёнка с ОРВИ либо ОРЗ необходимо:
- Регулярное проветривание.
- Увлажнение воздуха в помещении. Удобно использовать увлажнитель для поддержания нормальной влажности воздуха. Это помогает поддерживать местный иммунитет на должном уровне.
- Больного малыша нужно многократно поить.
- Неспецифические методы защиты:
- Правильное закаливание ребенка обязательно.
- Ежедневно следует уделять закаливающим процедурам до 10 минут в день.
- Учёными разработаны специальные вакцины, которые защищают малышей.
Диспансеризация ребенка:
- Перенёсшие недуг дети ослаблены.
- Они обязательно должны наблюдаться в группе диспансерного учёта у и педиатра.
Если у ребёнка появились подозрительные признаки воспаления лёгких, родителям следует вовремя обращаться за медицинской помощью. Чтобы не было осложнений, самолечением при этой патологии заниматься нельзя.
Очень важно грамотно оценить клиническую картину, правильно подобрать группу антибиотиков, адекватно оценить необходимость их применения. Это может сделать только квалифицированный врач.
Комаровский о воспалении легких у детей
medinfa.ru
Пневмония — Справочник — Доктор Комаровский
Пневмония — острое инфекционно-воспалительное заболевание лёгочной паренхимы с вовлечением в процесс всех структурных элементов, преимущественно респираторных отделов лёгких.
В понятие «пневмония» не входят поражения лёгких, вызванные физическими и химическими факторами, заболевания, обусловленные сосудистыми и аллергическими изменениями, бронхиты, бронхиолиты и диффузные фиброзы лёгких.
В структуре лёгочной патологии детей раннего возраста острые пневмонии составляют около 80%. До настоящего времени пневмонии входят в число 10 наиболее частых причин смерти. Заболеваемость пневмонией в разных регионах составляет в среднем от 4 до 17 случаев на 1000 детского населения.
Классификация пневмоний основана на тяжести и длительности заболевания, а также рентгено-морфологических признаках различных его форм. В классификации учитывают этиологию пневмонии, условия инфицирования ребёнка, а также его преморбидный фон (иммунодефицитное состояние, ИВЛ и др.).
- Условия инфицирования ребёнка.
- Внебольничные пневмонии развиваются в домашних условиях, чаще всего как осложнение ОРВИ.
- Госпитальными (нозокомиальными) считают пневмонии, развивающиеся не ранее 72 ч с момента госпитализации ребёнка и в течение 72 ч после его выписки.
- Внутриутробными, или врождёнными, называют пневмонии, возникшие в первые 72 ч после рождения ребёнка; развившиеся в более поздние сроки считают приобретёнными или постнатальными.
- По рентгеноморфологическим признакам выделяют очаговую, сегментарную, крупозную и интерстициальную пневмонии.
- Очаговые бронхопневмонии характеризуются катаральным воспалением лёгочной ткани с образованием экссудата в просвете альвеол. Очаги инфильтрации размером 0,5-1 см могут быть расположены в одном или нескольких сегментах лёгкого, реже — билатерально. Один из вариантов очаговой пневмонии — очагово-сливная форма. При этой форме отдельные участки инфильтрации сливаются, образуя большой, неоднородный по плотности очаг, занимающий нередко целую долю и имеющий тенденцию к деструкции.
- Сегментарные бронхопневмонии (моно- и полисегментарные) характеризуются воспалением целого сегмента, воздушность которого снижена из-за выраженного ателектатического компонента. Такие пневмонии нередко имеют склонность к затяжному течению. Исходом затяжной пневмонии могут быть фиброзирование лёгочной ткани и деформации бронхов.
- Крупозная пневмония (обычно пневмококковая) отличается гиперергическим крупозным воспалением, имеющим циклическое течение с фазами прилива, красного, затем белого опеченения и разрешения. Воспаление имеет лобарное или сублобарное распространение с вовлечением в процесс плевры.
- Интерстициальная острая пневмония характеризуется развитием мононуклеарной или плазматической клеточной инфильтрации и пролиферацией интерстициальной ткани лёгкого очагового или распространённого характера. Такую пневмонию чаще всего вызывают определённые возбудители (вирусы, пневмоцисты, грибы и т.д.).
- По клиническим проявлениям выделяют нетяжёлые (неосложнённые) и тяжёлые (осложнённые) формы пневмонии. Тяжесть последних может быть обусловлена развитием токсического синдрома, дыхательной недостаточностью, сердечно-сосудистыми нарушениями, отёком лёгких, деструкцией лёгочной ткани, возникновением плеврита или экстрапульмональных септических очагов и т.д. Пневмонии могут иметь острое и затяжное течение.
- При остром течении клинико-рентгенологическое разрешение пневмонии наступает через 4-6 нед от начала заболевания.
- Средняя продолжительность затяжной пневмонии — 2-4 мес и более (до 6 мес), после чего, при адекватном лечении, наступает выздоровление.
Причины пневмоний
Возбудители пневмонии многообразны: вирусы, бактерии, патогенные грибы, простейшие, микоплазмы, хламидии и другие микроорганизмы, которые нередко образуют ассоциации.
Вирусная инфекция чаще всего играет роль фактора, способствующего возникновению пневмонии. Однако у детей раннего возраста, особенно у новорождённых и недоношенных, самостоятельное этиологическое значение в развитии пневмонии в периоды сезонных эпидемий могут иметь вирусы гриппа, парагриппа, респираторно-синцитиальный вирус. При врождённых пневмониях нередко диагностируют цитомегаловирусные интерстициальные процессы. Зарегистрированы и ранние коревые пневмонии.
Этиология пневмонии в существенной степени зависит от условий её возникновения (домашняя, госпитальная и т.д.), а также от возраста ребёнка, поэтому эти факторы надо обязательно учитывать при назначении антибактериальной терапии.
- Пневмонии у новорождённых обычно развиваются в результате внутриутробного и внутрибольничного инфицирования стрептококками группы В, кишечной палочкой, клебсиеллой, золотистым стафилококком. Нередко диагностируют пневмонии, вызванные герпесвирусами (цитомегаловирусом, вирусом простого герпеса типов 1 и 2). Внебольничные пневмонии у детей до 6 мес жизни чаще всего обусловлены грамотрицательной кишечной флорой и стафилококками. Основной возбудитель атипичных пневмоний, протекающих на фоне нормальной или субфебрильной температуры, — Chlamydia trachomatis, инфицирующая ребёнка интранатально, а манифестирующая через 1,5-2 мес. У недоношенных и детей с иммунодефицитом пневмонии могут быть вызваны условно-патогенной микрофлорой и простейшими (например, Pneumocystis carinii).
- У детей старше 6 мес преобладающий возбудитель внебольничных пневмоний — пневмококк (35-50%). Реже (7-10%) заболевание вызывают гемофильная палочка и представители семейства Neisseriaceae (например, Moraxella catarrhalis). У детей школьного возраста пневмонии, вызванные гемофильной палочкой, почти не возникают, но увеличивается частота атипичных пневмоний, обусловленных Mycoplasma pneumoniae и Chlamydia pneumoniae. Ведущая роль в возникновении внутрибольничных пневмоний принадлежит грамотрицательной флоре (Escherichia coli, Proteus, Klebsiella pneumoniae, Enterobacter, Pseudomonas aeruginosa), реже золотистому стафилококку. Больничная флора нередко бывает резистентна к большинству применяемых антибиотиков. Внутрибольничные пневмонии имеют наиболее тяжёлые течение и исход.
- Патогенная флора у детей с иммунодефицитным состоянием зависит от его типа: при нарушении клеточного иммунитета процесс в лёгких может быть обусловлен не только обычными, но и условно-патогенными возбудителями (Pneumocystis carinii, Candida albicans), а также вирусами. При нарушении гуморального иммунитета первичные пневмонии чаще вызывают пневмококки, стафилококки и грамотрицательные энтеробактерии.
- Пневмонии, развивающиеся у детей, находящихся на ИВЛ, в начале бывают связаны с аутофлорой, которая довольно быстро сменяется госпитальными штаммами бактерий.
Патогенез
Основной путь проникновения инфекции в лёгкие — аэрогенный. Возбудители, попадая в дыхательные пути, распространяются по ним в респираторные отделы лёгких, чему способствует предшествующая ОРВИ. Вирусы, поражающие слизистую оболочку дыхательных путей, нарушают защитную барьерную функцию эпителия и мукоцилиарный клиренс. Избыточная продукция слизи в верхних дыхательных путях защищает микроорганизмы от бактерицидного действия бронхиального секрета, способствуя их проникновению в терминальные респираторные бронхиолы. Здесь микроорганизмы интенсивно размножаются и вызывают воспаление с вовлечением прилегающих участков паренхимы лёгкого. Формированию воспалительного очага в лёгких способствуют также нарушение проходимости бронхов и развитие гипопневматозов. Нарушения проходимости бронхов, расстройства микроциркуляции, воспалительная инфильтрация, интерстициальный отёк и снижение воздушности лёгочной паренхимы приводят к нарушению диффузии газов и гипоксемии. Последняя сопровождается респираторным ацидозом, гиперкапнией, компенсаторной одышкой и появлением клинических признаков дыхательной недостаточности и гипоксии тканей. Пневмония у детей нередко сопровождается не только дыхательной, но и сердечно-сосудистой недостаточностью, возникающей в результате циркуляторных нарушений, перегрузки малого круга кровообращения, обменно-дистрофических изменений миокарда.
Клиническая картина
Наиболее частые общие симптомы пневмонии — повышение температуры тела до фебрильных значений (выше 38 °С), сохраняющееся более 3 дней (при отсутствии лечения), и признаки интоксикации (бледность, сероватый оттенок кожи с мраморным рисунком, вялость, расстройства сна и аппетита). У грудных детей нередко возникают срыгивания и рвота.
Респираторная (лёгочная) симптоматика может быть представлена одышкой, влажным, реже сухим кашлем, цианозом носогубного треугольника и стонущим дыханием при тяжёлых формах заболевания. Однако все эти признаки непостоянны.
Укорочение перкуторного звука над отдельным участком лёгкого, усиление бронхофонии, изменение характера дыхания (чаще ослабление) и локальные мелкопузырчатые хрипы или крепитация в том же месте позволяют поставить диагноз пневмонии по клиническим данным. Однако обнаружить эти локальные признаки удаётся далеко не всегда (только у 60-80% больных). Отсутствие симптомов локального поражения лёгких при наличии общетоксических, воспалительных и «респираторных» проявлений не позволяет исключить диагноз острой пневмонии!
Дополнительные методы исследования выявляют типичные для пневмонии изменения в анализах крови воспалительного характера (нейтрофильный лейкоцитоз со сдвигом в лейкоцитарной формуле влево, увеличение СОЭ). На рентгенограммах в зависимости от характера поражения лёгких обнаруживают инфильтративные или интерстициальные изменения.
Клиническая картина во многом зависит от формы пневмонии, тяжести течения и особенностей возбудителя, вызвавшего заболевание. Однако определить этиологию пневмонии исключительно по клиническим признакам весьма затруднительно, а часто и невозможно.
Патологические синдромы, осложняющие течение пневмонии
Тяжесть пневмонии чаще всего зависит от наличия и степени выраженности синдромов, осложняющих течение пневмонии (дыхательная недостаточность, токсический синдром, сердечно-сосудистая недостаточность, нарушение кислотно-основного состояния).
Дыхательная недостаточность. Выделяют три степени дыхательной недостаточности.
- Дыхательная недостаточность I степени: одышка и периоральный цианоз непостоянны, усиливаются при физической нагрузке, исчезают при ингаляции 40-50% кислорода. Соотношение ЧСС:ЧДД составляет 3,5-2,5:1. Газовый состав крови в покое не изменён, при физической нагрузке Sa02 снижается до 90%.
- Дыхательная недостаточность II степени: постоянная одышка, периоральный цианоз и акроцианоз, бледность, тахикардия, не исчезающие при дыхании 40-50% кислородом. Вялость, периодическое возбуждение. Соотношение ЧСС:ЧДД составляет 2-1,5:1. Sa02 снижается до 70-80%, компенсированный или субкомпенсированный дыхательный (реже метаболический) ацидоз (рН 7,34-7,25).
- Дыхательная недостаточность III степени — резкая одышка (тахипноэ более 150% от нормы), возможно появление парадоксального дыхания. Соотношение ЧСС:ЧДД варьирует. Генерализованный цианоз не исчезает при вдыхании даже 100% кислорода. Бледность и мраморность кожи, липкий пот. Вялость, сонливость, могут быть судороги. Sa02 сохраняется на уровне ниже 70%, декомпенсированный смешанный ацидоз (рН менее 7,2).
Сердечно-сосудистая недостаточность возникает в связи с централизацией кровообращения, а также токсическим поражением миокарда. Клинически сердечно-сосудистая недостаточность проявляется бледностью, акроцианозом, холодным потом, тахикардией, снижением артериального давления. Сердечная недостаточность может быть смешанного характера (право- и левожелудочковая): симптомы перегрузки малого круга кровообращения (отёк лёгких с клокочущим дыханием, пеной в углах рта, цианозом, одышкой, влажными хрипами) сочетаются с признаками недостаточности кровообращения по большому кругу (глухость тонов сердца, олигурия, увеличение печени, отёки).
Токсический синдром развивается в результате накопления в организме бактериальных токсинов, продуктов нарушения обмена веществ, распада клеток, выделения медиаторов воспаления, клеточных ферментов, биологически активных веществ и др. Он сопровождается гемодинамическими микроциркуляторными нарушениями, полиорганной недостаточностью и поражением ЦНС. Сочетание токсикоза и гипоксии при свойственной ребёнку высокой гидрофильности ткани головного мозга приводит к его отёку, проявляющемуся менингеальными симптомами, судорогами и нарушением сознания.
Нарушение кислотно-основного состояния — наиболее частый синдром тяжёлой пневмонии. Гипоксия тканей приводит к смене дыхательного ацидоза на преимущественно метаболический: возникают гипертермия, бледность и цианоз кожи с мраморным рисунком, появляются патологические типы дыхания, артериальная гипотензия, гиповолемия, экстрасистолия, олигурия. В то же время более чем у половины детей развивается алкалоз вследствие гипервентиляции (связанной с одышкой), повторной рвоты, широкого применения ощелачивающих средств (например, натрия бикарбоната, гемодеза). Алкалоз сопровождается ещё более значительными расстройствами микроциркуляции, сосудистыми стазами, мышечной гипотонией, адинамией, нарушением ритма сердца, рвотой, парезом кишечника. Разграничить клинические симптомы ацидоза и алкалоза не всегда возможно. Для диагностики необходимо исследование газового состава крови и показателей кислотно-основного состояния.
Тяжесть пневмонии
По тяжести клинических проявлений различают лёгкие, среднетяжёлые (неосложнённые) и тяжёлые (осложнённые) формы пневмонии.
- Лёгкие формы пневмонии характеризуются умеренной фебрильной лихорадкой (температура тела до 39 °С), незначительным нарушением самочувствия. Непостоянный периоральный цианоз, тахипноэ возникают только при физической нагрузке. В покое газовый состав крови не изменён.
- При среднетяжёлой форме заболевания появляются симптомы интоксикации (ухудшение самочувствия, беспокойство или вялость, снижение аппетита, нередко тошнота, рвота). Характерны фебрильная лихорадка (температура тела 39 °С и выше), периоральный цианоз, усиливающийся при крике, тахикардия, одышка с участием вспомогательной мускулатуры и втяжением межрёберных промежутков. В крови выявляют компенсированный дыхательный ацидоз, нередко со снижением содержания кислорода до 80% при физической нагрузке.
- Для тяжёлой (осложнённой) формы пневмонии характерны выраженные дыхательная и сердечно-сосудистая недостаточности, токсический синдром и признаки нарушения кислотно-щелочного состояния. Нередко развивается инфекционно-токсический шок. Общее состояние ребёнка тяжёлое, иногда угрожающее. Характерны гипертермия (температура тела до 40 «С и выше), цианоз и мраморность кожных покровов, акроцианоз, интенсивная одышка смешанного характера, возбуждение, возможны судороги. Серьёзное осложнение тяжёлой пневмонии — деструкция лёгочной ткани в области воспалительного инфильтрата.
Локализация и распространённость воспалительного процесса
Клинические проявления пневмонии зависят также от локализации и распространённости воспалительного процесса.
Очаговая пневмония обычно возникает на 5-7-й день ОРВИ. Вновь поднимается температура тела, нарастают симптомы интоксикации, появляются признаки «лёгочного» синдрома (кашель, одышка) и дыхательной недостаточности, а также локальные изменения в лёгких. Могут появиться периоральный цианоз, участие в акте дыхания вспомогательной мускулатуры, втяжение межреберий, раздувание крыльев носа. У детей первых месяцев жизни нередко наблюдают ритмичное покачивание головы в такт дыханию, кратковременные периоды апноэ, срыгивания, неустойчивый стул. На рентгенограммах грудной клетки выявляют инфильтративные очаги 0,5-1 см в диаметре, усиление лёгочного рисунка между участками инфильтрации и корнем лёгкого, расширение последнего и снижение его структурности. В периферической крови появляются изменения воспалительного характера.
Очагово-сливная пневмония чаще всего имеет тяжёлое течение и может сопровождаться симптомами токсикоза, сердечно-лёгочной недостаточностью, осложняться деструкцией лёгочной ткани. На рентгенограммах выявляют большой, неоднородный по интенсивности очаг затенения, занимающий несколько сегментов или целую долю.
Сегментарные пневмонии могут развиться у детей разных возрастных групп. В процесс вовлекаются полностью один или несколько сегментов лёгкого (полисегментарная пневмония). Для этой формы пневмонии типичны лихорадка, признаки интоксикации и дыхательной недостаточности разной степени выраженности. Кашель редкий или отсутствует, аускультативные данные скудные, особенно в первые дни болезни. Сопутствующая викарная эмфизема не всегда позволяет выявить укорочение перкуторного звука над участками поражения. У 25% детей заболевание протекает при отсутствии физикальных изменений в лёгких. Процесс репарации нередко затягивается до 2-3 мес. На месте неразрешившегося воспаления в сегменте могут формироваться фиброателектаз и локальные бронхоэктазы.
При рентгенологическом исследовании выявляют гомогенные сегментарные тени и расширение соответствующего корня лёгкого со снижением его структурности.
Крупозная пневмония. Заболевание вызывает пневмококк. Характерны бурное начало, высокая лихорадка с ознобом, болями в грудной клетке при дыхании и кашле, нередко с выделением вязкой «ржавой» мокроты. В динамике интенсивность токсикоза нарастает. Дыхательная недостаточность нередко достигает III степени. Может развиться абдоминальный синдром: рвота, боли в животе с появлением симптомов раздражения брюшины. Течение крупозной пневмонии циклическое. Критическое или литическое падение температуры тела происходит на 7-10-й день болезни. Появление влажного кашля с мокротой и влажных хрипов над зоной поражения свидетельствует о начале периода разрешения.
На рентгенограммах в период разгара заболевания выявляют гомогенные тени с чёткими границами, соответствующими поражённым долям с вовлечением в процесс корня лёгкого и плевры, в периферической крови — признаки острого воспалительного процесса.
Продолжительность стадий крупозного воспаления под воздействием антибактериальной терапии, как правило, уменьшается. Поэтому в настоящее время нередко наблюдают редуцированное течение крупозной пневмонии, и клиническое выздоровление наступает через 1,5-2 нед.
Интерстициальная пневмония свойственна в основном детям первых месяцев жизни; в более старшем возрасте она возникает при интеркуррентных заболеваниях или иммунодефицитных состояниях. Развитие интерстициальной пневмонии связано с определёнными возбудителями, поражающими именно межуточную ткань лёгкого (вирусы, пневмоцисты, хламидии, микоплазмы и др.). При тяжёлой интерстициальной пневмонии в клинической картине преобладают симптомы быстро развивающейся дыхательной недостаточности II-III степени. Характерны цианоз, одышка, мучительный кашель со скудной мокротой, нарушения функций ЦНС, срыгивания, рвота, вздутие грудной клетки, ослабление дыхания. Нередко выявляют признаки правожелудочковой недостаточности. Течение острой интерстициальной пневмонии может быть длительным, возможно развитие пневмофиброза. На рентгенограммах на фоне эмфиземы лёгких обнаруживают усиленный и деформированный сетчатый интерстициальный рисунок или крупные инфильтраты («хлопья снега»). Изменения в крови зависят от этиологии (вирусы или бактерии). Возможны нейтрофильный лейкоцитоз, увеличение СОЭ, лейкопения и лимфоцитоз.
Деструктивные формы пневмонии
Тяжесть течения пневмонии, особенности клинических проявлений, исходы заболевания во многом определяются состоянием макроорганизма (преморбидный фон, возможности иммунного ответа на инфекцию и т.д.) и вирулентностью возбудителя, вызвавшего заболевание. Так, деструктивные формы пневмонии могут быть вызваны гемофильной палочкой, некоторыми серотипами пневмококка (1, 3, 5, 6, 9, 14, 19), грамотрицательными микроорганизмами (клебсиелла, синегнойная палочка и др.), многими штаммами стафилококков. Тенденцию к нагноению и образованию полостей деструкции нередко имеют пневмонии с крупными сливными инфильтратами в лёгких. Клиническая картина такой пневмонии соответствует септическому процессу: гипертермия, токсические проявления, централизация кровообращения. Часто деструкция лёгких осложняет пневмонию в первые 1-2 дня, поэтому антибиотикотерапия не всегда может изменить течение патологического процесса.
В крови обнаруживают нейтрофильный лейкоцитоз, высокую СОЭ. На рентгенограммах грудной клетки выявляют массивную неоднородную инфильтрацию в лёгком, в котором часто бывают видны полости с уровнем жидкости и воздушные полости (буллы). В таких случаях обычно находят реакцию со стороны плевры, нередко пиопневмоторакс со смещением средостения в сторону здорового лёгкого.
Атипичные формы пневмонии
В последнее время увеличился удельный вес атипичных форм пневмонии, вызываемых внутриклеточными возбудителями — микоплазмами и хламидиями. Заболевание может начинаться с подъёма температуры тела, далее формируется стойкий субфебрилитет или происходит нормализация температуры тела. Характерны упорный кашель, непостоянная одышка. При физикальном обследовании выявляют достаточно скудные данные: перкуторный звук лёгочный, иногда выслушивают разнокалиберные хрипы. В крови нередко отмечают нейтрофильный лейкоцитоз, но возможны и лейкопения, анемия, эозинофилия, увеличение СОЭ. На рентгенограммах грудной клетки выявляют неоднородную очаговую инфильтрацию лёгочных полей, выраженное, длительно сохраняющееся усиление лёгочного рисунка за счёт интерстициально-сосудистого компонента. Микоплазмы и хламидии могут длительно персистировать в эпителиальных клетках дыхательных путей. Они нечувствительны к большинству используемых для лечения пневмонии антибиотиков (кроме макролидов и тетрациклинов) и вызывают затяжное течение пневмонии.
Пневмоцистная пневмония
Пневмоцистная пневмония заслуживает особого внимания, так как вызывается малопатогенным паразитом Pneumocystis carinii, нечувствительным к антибиотикам. Пневмоцистоз — типичная внутрибольничная инфекция, эпидемические вспышки которой иногда наблюдают в детских учреждениях. Пневмоцистная пневмония развивается у ВИЧ-инфицированных больных, у пациентов с первичным иммунодефицитом или получающих иммуносупрессивную терапию, реже у недоношенных, новорождённых и грудных детей (до 6-месячного возраста).
Начало болезни напоминает ОРВИ. На фоне нормальной или повышенной (реже высокой) температуры тела появляются навязчивый кашель, признаки интоксикации (бледность, вялость, анорексия), умеренноетахипноэ при физической нагрузке, небольшой периоральный цианоз. Через 2-3 нед может развиться клиника острой интерстициальной пневмонии: приступообразный мучительный кашель с пенистой мокротой, одышка (ЧДД до 80-100 в минуту), цианоз. Хрипы в лёгких (мелко- и среднепузырчатые) выслушивают непостоянно, иногда они отсутствуют. Прогрессивно нарастают признаки дыхательной недостаточности. У недоношенных детей пневмония развивается постепенно, начинаясь со снижения аппетита и массы тела и с появления приступов апноэ, одышки, цианоза. В клинической картине преобладают признаки дыхательной недостаточности. Летальность достигает 50%. В периферической крови выявляют умеренную анемию, склонность к лейкоцитозу, увеличение СОЭ; в остром периоде нередко возникает эозинофилия. На рентгенограммах лёгких — изменения интерстициального рисунка и обилие очаговых теней с расплывчатыми контурами («ватное» лёгкое, «матовое стекло», «хлопья снега»).
Пневмония новорождённых
Пневмонии новорождённых выделяют в отдельную группу в связи с особенностями этиологии, условий инфицирования, тяжестью клинических проявлений и неблагоприятностью прогноза. По времени инфицирования и дебюта заболевания выделяют врождённые (внутриутробные и интранатальные) и приобретённые (неонатальные) пневмонии.
- Врождённые пневмонии связаны с внутриутробными инфекциями (наиболее частые возбудители — цитомегаловирусы, вирусы простого герпеса, микоплазмы) или интранатальным инфицированием при аспирации околоплодных вод (стрептококки группы В, кишечная палочка, клебсиеллы, хламидии, анаэробная флора, вирус простого герпеса типа 2, цитомегаловирусы, условно-патогенные грибы).
- Неонатальные пневмонии могут быть ранними (развиваются в первые 5-6 дней жизни) и поздними (развиваются на 2-й неделе жизни). В последнем случае пневмонии часто обусловлены госпитальной микрофлорой. По морфологическим изменениям в лёгких пневмонии новорождённых чаще всего бывают очаговыми и интерстициальными. Нередко при них развиваются ателектазы и диффузный отёк интерстициальной ткани лёгких, что приводит к значительным нарушениям диффузии газов.
В клинической картине преобладают симптомы общей интоксикации, дыхательной недостаточности и метаболических нарушений. Температура тела бывает нормальной или повышается до субфебрильных (редко до фебрильных) значений. Выражены адинамия, вялость, мышечная слабость, низкая двигательная активность. Имеются симптомы раздражения ЦНС: угнетение сменяется возбуждением, могут возникнуть судороги. Ребёнок перестаёт сосать грудь, у него появляются срыгивания и рвота. Респираторный синдром представлен частым поверхностным стонущим дыханием с периодами апноэ. Выражены напряжение и раздувание крыльев носа при дыхании, в носовых ходах и углах рта появляется пенистое отделяемое. Кашель редкий, иногда отсутствует. Физикальные данные скудны: умеренное вздутие и ригидность грудной клетки, перкуторный звук над лёгкими преимущественно тимпанический, дыхание ослаблено. Крепитацию и мелкопузырчатые хрипы можно выслушать далеко не всегда и лишь при форсированном вдохе (при крике). При тяжёлом течении пневмонии появляются симптомы недостаточности сердечно-сосудистой системы, перегрузки малого и большого круга кровообращения, отёк лёгких, увеличение печени, отёчный синдром и т.д. При осложнённом течении пневмонии прогноз может быть достаточно серьёзным, нередко развиваются критические состояния. Возможны деструкция лёгочной ткани, пиопневмоторакс. Летальные исходы чаще связаны с выраженной сердечно-лёгочной недостаточностью, однако при адекватной терапии заболевание в большинстве случаев заканчивается выздоровлением.
Диагностика
Диагноз пневмонии ставят на основании следующих данных.
- Оценка общих симптомов, свойственных этому заболеванию.
- Фебрильная лихорадка более 3 сут.
- Тахипноэ с втяжением межрёберных промежутков без признаков обструкции.
- Признаки интоксикации (отсутствие аппетита, нарушение сна, вялость, бледность).
- Выявление локальной симптоматики в лёгких.
- Укорочение перкуторного звука над определённым участком лёгкого.
- Изменение характера дыхания и усиление бронхофонии в той же области.
- Наличие локальных мелкопузырчатых хрипов или крепитации.
- Асимметрия физикальных изменений в лёгких.
Регистрация даже неполного набора вышеперечисленных клинических симптомов у больных позволяет с большим процентом достоверности диагностировать острую пневмонию. Самым убедительным способом диагностики пневмонии в сомнительных случаях остаётся рентгенологическое исследование органов грудной клетки, позволяющее выявлять инфильтративные воспалительные изменения в лёгких, их характер и локализацию. Инфильтративные изменения на рентгенограммах ВОЗ определяет как «золотой стандарт» диагностики пневмонии.
Дифференциальная диагностика
Пневмонию чаще всего дифференцируют от ОРВИ, на фоне которой она в большинстве случаев развивается, а также от острого бронхита и бронхиолита.
- Для ОРВИ характерны интоксикация, нарушение самочувствия, катаральные изменения в носоглотке, высокая температура тела в первые дни заболевания. Температура тела нормализуется у большинства больных в первые 3 дня болезни. В лёгких отсутствуют локальные физикальные и рентгенологические изменения.
- Для острого бронхита, развившегося на фоне ОРВИ, характерны умеренное повышение температуры тела, кашель, сначала сухой, затем влажный. Одышки, как правило, нет. При перкуссии определяют коробочный оттенок звука. Часто дыхание становится жёстким, появляются рассеянные разнокалиберные хрипы с обеих сторон, исчезающие или меняющие характер после кашля. При рентгенологическом исследовании выявляют усиление лёгочного рисунка, снижение структурности корней лёгких. Локальные клинико-рентгенологические изменения в лёгких отсутствуют.
- Бронхиолит развивается преимущественно у детей первого года жизни. По остроте и выраженности клинических симптомов интоксикации и дыхательной недостаточности он часто сходен с острой пневмонией. При этом на первый план быстро выходит дыхательная недостаточность, определяя тяжесть заболевания. Развиваются выраженная одышка с участием вспомогательной мускулатуры, эмфизема, периоральный и общий цианоз, быстро присоединяется лёгочно-сердечная недостаточность. При перкуссии над лёгкими определяется коробочный звук, аускультативно дыхание чаще ослаблено, выслушивается большое количество рассеянных мелкопузырчатых хрипов. В отличие от пневмонии отсутствуют клинически выявляемые локальные изменения в лёгких и инфильтративно-воспалительные очаги в лёгочной паренхиме при рентгенологическом исследовании.
Источник: www.eurolab.ua .
опубликовано 03/11/2010 22:43
обновлено 28/06/2016
— Болезни органов дыхания
spravka.komarovskiy.net